妊娠中にダウン・スクリーニングを受けなければなりませんか?ダウン・スクリーニングを受けなかった場合、非侵襲的DNA検査を受けることはできますか?
妊娠中にダウン・スクリーニングを受けなければなりませんか?ダウン・スクリーニングを受けなかった場合、非侵襲的DNA検査を受けることはできますか?
妊娠中のすべての検査は必要であり、ダウン・スクリーニングは偽陽性が高いが、検査数が多いので、常に評価されてきた。

ダウン・スクリーニング検査とは何ですか?
血液検査は、主に染色体スクリーニングのために妊娠15週から20週に行われる。 母体から採血し、血清中の特定の生化学的指標のレベルを調べ、母体の体重や年齢、出産予定日、妊娠週数などと組み合わせて、先天性異常や血管異常を患う胎児のリスク指数を算出する。
非侵襲的DNA検査では何を調べるのですか?
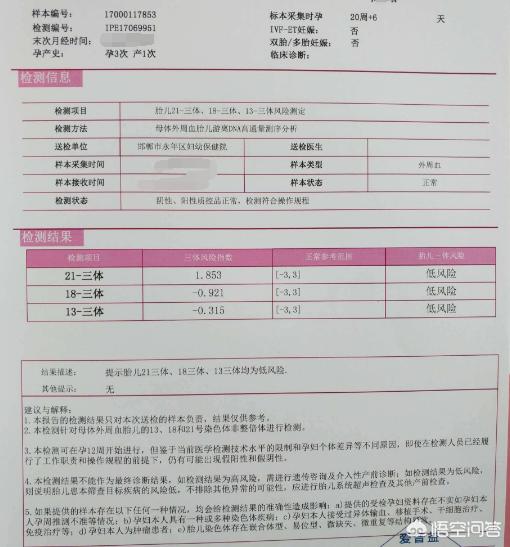
非侵襲的DNA検査は、妊娠12~22週(+6日)に行われる血液検査です。 非侵襲的スクリーニングは、3大染色体異常であるダウン症候群、エドワード症候群、パタウ症候群を対象としています。
何を選ぶべきか?
通常、妊娠中の母親はダウン・スクリーニングで十分であり、高齢の母親はそのまま非侵襲的な検査を勧められるが、妊娠時の年齢が35歳以上の人、重度の肥満(体格指数が40以上)、双子、多胎児、出産時に染色体異常の既往歴がある人などには、直接診断を確認するために羊水穿刺が勧められる。
ダウン症スクリーニングも非侵襲的DNA検査も出生前スクリーニングの手段に過ぎず、羊水穿刺は診断項目であるため、スクリーニングに失敗した場合は、非侵襲的DNA検査を長期間受けることができますが、非侵襲的DNA検査でハイリスクと診断された場合は、さらに診断を確定するために羊水穿刺を受ける必要があります。
全国ベビーナース マルチプラットフォームでオリジナルクリエイターを募集 妊娠中、産後、0~3歳児の育児知識共有に特化(右の騎士がオープンしました。)
妊娠中にダウン・スクリーニングを受けなければなりませんか?ダウン・スクリーニングを受けなかった場合、非侵襲的DNA検査を受けることはできますか?
ダウン症検査は、ダウン症児をスクリーニングするための重要な検査であり、真剣に受けるべきです。ダウン症検査を受けられなかった場合は、より正確な非侵襲的DNA検査を受けることができます。
なぜ最初にダウン・スクリーニングを受けることが重要なのですか?
重要なのは、ダウン症検診の価格が比較的低いことを考慮に入れることである。地域の料金に応じて、価格は100、200、数百ドルの範囲ですが、1000元を超えることはありません。出生証明書を持っている場合は、地元の家族計画部門に相談することができます、それは無料で行うことができます。
非侵襲的DNA検査は通常2000ドル、2200ドル、2800ドルで、私が聞いた限りでは最低でも1600ドルです。私は2000ドルでやってもらい、1200ドルが払い戻され、800ドルは自分で払った。
非侵襲的DNA
非侵襲的DNA検査とは、妊婦から静脈血を採取し、遺伝子検査によって胎児の染色体異常の有無を検出する方法で、主に21、18、13の3種類の3番染色体を分析する。99%の精度。
ダウンスクリーニングは、妊婦の静脈血検査HCG、AFP、E3および他の3つの指標の使用であり、妊婦の年齢、出産予定日、体重およびダウン症の分析の包括的な分析の他の指標と組み合わせて、特に直接的ではない、偽陽性率は非常に高いです、ダウンスクリーニングは、妊婦の静脈血検査HCG、AFP、E3および他の指標の使用です。精度は65パーセント。
ダウン・スクリーニングでハイリスクと判定された場合、次に直面するのはダウン・スクリーニングよりも高度な非侵襲的DNA検査です。ですから、ダウン・スクリーニングに失敗しても問題ありません。直接非侵襲的DNA検査を受ければいいのです。
妊娠中に妊娠症候群があったり、家族に遺伝性疾患の既往歴があったり、奇形を引き起こす可能性のある薬を服用していたり、あまり安全な職場環境にいなかったりする場合は、そのまま非侵襲的DNA検査を受けることができます。
結論として、妊娠中は必ずダウン・スクリーニングを受けるべきであり、ダウン・スクリーニングを受けられなかった場合は、非侵襲的DNA検査を受けることができる。
新米2児の母、シニアベビーシッター、パーソナライズドトレーニングインストラクター、Qingyunプロジェクト優勝、複数のプラットフォームからオリジナル招待状を獲得。何千人ものママと子育て経験を共有し、より多くの子育て知識を得るために私をフォローしてください。
ご招待ありがとうございます。ダウン症のスクリーニングに最適な時期を逃してしまった場合は、非侵襲的DNA検査または羊水穿刺を行えばよいのです。早期ダウン症スクリーニングの最適な時期は11週から12週で、中間ダウン症スクリーニングの最適な時期は16週から18週です。
ダウン症スクリーニングは、主にトリソミー21のスクリーニングを行うものであるが、あくまでもスクリーニングの手段であり、診断を確定する手段としては使用できない。 ダウン症のリスクが低い奇形歴のない若い健康な妊婦は、非侵襲的DNA検査と羊水穿刺を免除することができる。
多くの病院では、高齢(34週以上)の妊婦や肥満度の高い妊婦には非侵襲的DNA検査や羊水穿刺が勧められ、ダウン症検診は直接省略される。しかし、非侵襲的DNA検査では1%近くの症例が見逃され、催奇形性、遺伝性疾患などの既往歴のある妊婦には羊水穿刺が直接勧められる。
羊水穿刺は確定診断率が高いのに、なぜ広く行われていないのですか?その主な理由は、羊水穿刺は子宮腔内での小手術であり、現在の医療技術レベルでは完全な無菌状態を実現できるものの、それでも感染の可能性があるためである。
私の回答が妊娠中のママたちのお役に立てれば幸いです。また、他にも質問があれば、妊娠や子育ての健康トピックについて学ぶ際に、「健康ウォークに同行する美人薬剤師」に注目してください。
この質問に答える前に、ダウン症検査が何をするものかを知っておくことが重要です。 つまり、ダウン症検査の主な目的は、21トリソミー、18トリソミー、神経管欠損のスクリーニングです。これらのスクリーニングは代替可能であり、一部の母親にとっては必要ありません。これは最初の質問に対する良い答えで、妊娠中にダウン症検査を受ける必要はありません。しかし、ダウン症検査がない場合は、代替検査またはより高度な検査(羊水穿刺)を受けなければなりません。
つ目の質問は、ダウン症検診を受けられなかった場合、非侵襲的DNA検査を受けることができるかということです。産科医としてはっきり言えることは、非侵襲的DNA検査はダウン症検診の代わりには絶対になるということです。検出率も偽陽性率もダウン症検診よりワンランク上ですが、あくまでもスクリーニング検査です。非侵襲的DNA検査では神経管奇形のスクリーニングはできないと言うママもいますが、確かにその通りです。しかし、現在では多くのママが体系的な超音波検査、3D、4D検査を受けるようになり、神経管奇形はやはり主に超音波検査で背骨が連続しているかどうかを調べます。
まとめると、妊婦はダウン症検診を受ける必要はないが、スクリーニングの手段として重要であることに変わりはなく、あなたはダウン症検診を受けられなかったので、代わりに非侵襲的DNA検査を受けることができる。幸運を祈ります。
知識は価値を創造し、プロの産科医はあなたの妊娠を保護し、毎日更新された妊娠科学、時折妊娠の疑問。妊娠週数の専門的な予測、胎児の体重の評価、分娩検査を調整します。快適な妊娠体験をお届けします。
ダウン症検診の意義
ダウン症スクリーニングの意義は、胎児の健康状態をスクリーニングする目的で、胎児の異数性染色体異常やその他の染色体異常を検出することであり、妊婦の安全には関与しない。
ヒトの染色体異常の確率は1%に近く、問題のあるものは妊娠中に発見し、誘発することができる。ダウン症検診の第一の目的は、できるだけ多くスクリーニングすることである。
しかし、ダウン症検診の精度はあまり高くなく、60〜70%しかない。より正確な非侵襲的DNA検査は、経済的に余裕のある人には可能であり、危険因子の高い人には羊水穿刺が必要である。
ダウン症検診は現在、新生児の先天性異常を減らすための国家的な取り組みであり、国が補助する無料検診である。
30歳以上でなく、NT検査で異常がなければ、ダウン症のリスクは非常に低いので、する必要はなく、あくまで確率の問題です。妊娠にはある程度、運も重要です。ダウン症検診を逃した場合は、非侵襲的検査も選択肢の一つです。
妊娠中に必須の検査はない
母体検査の本来の目的は、異常を発見し、タイムリーな介入と治療を行い、母親と赤ちゃんに有害事象の発生を最小限に抑えることである。同時に、まず現在の技術レベルでは、検査後に問題が起きないということはなく、確率を下げるだけである。
出産そのものが女性にとってリスクに満ちています。以下は、妊娠中によく見られる妊娠合併症の概要です。:
自然流産 30パーセント
子宮外妊娠 1パーセント
貧血 30パーセント
複合糖尿病 5パーセント
複合高血圧 8パーセント
難産の20
分娩後出血 5パーセント
早産10パーセント
期限切れ妊娠の5
上記の病気は一般的なものに過ぎないので、上記からわかるように、非常に順調な妊娠をするためには、少々の合併症に出くわすことはない、ほとんどありえないことで、私たち医師の目には、正常な妊婦というものは存在せず、「低リスク妊婦」と「高リスク妊婦」が存在するだけなのです!「低リスク妊婦であっても、陣痛中に危険な状態に陥る可能性は常にある。
ヒトは哺乳類の中で最も閉塞分娩率が高い。自然条件下では、閉塞陣痛の割合は20~30%にもなり、妊産婦死亡率は1~2%(現在、病院での分娩は1万件に1件程度)で、分娩回数が増えるほど高くなるため、「産めば産むほど良くなる」というわけではない。
現在、病院での出産における死亡率が非常に低いのは、輸血、麻酔、抗生物質の発明と、妊娠中の標準化された検診が徐々に受け入れられるようになり、問題を発見して早期に対処できるようになったためである。
つまり、マタニティ・テストの目的は、リスクを可能な限り最小化することであり、条件が整っている限り、段階的にマタニティ・テストをしっかり行うことが適切であり、それは車やリフトの定期点検やメンテナンスと同じである。
妊娠24~48週には、妊娠中の母親は必ず糖のスクリーニング検査を受けるべきである:
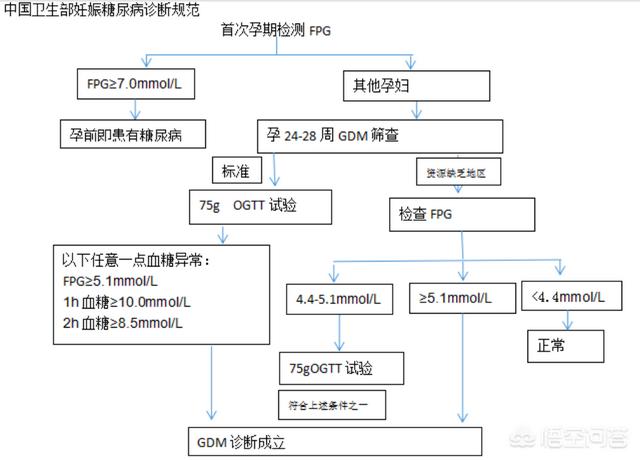
糖代謝異常の妊婦の治療:
(1) 妊娠中の血糖コントロールの基準
空腹時血糖(mmol/L)3.3-5.3;食後1時間血糖(mmol/L)<7.8;食後2時間血糖(mmol/L)4.4-6.7;夜間血糖(mmol/L)>3.3;HbA1c(%)<5.5。
注:5.3がコントロール目標、5.1が診断基準!
(2) 食事の管理は重要であり、胎児の正常な成長と発育を確保するために、食後高血糖や飢餓性ケトーシスを避けつつ、母児に必要なカロリーと栄養を確保する必要がある。
(3)必要であれば薬物治療、血糖値が標準を満たさない1週間後の食事コントロール、専門家は早期にインスリンベースの薬物治療を開始することをお勧めします。
糖質スクリーニング検査を欠席した場合は、欠席後すぐに補足的な糖質スクリーニング検査を受けることができる。
DNA検査と糖質検査は、補足的な血糖値関連の検査を除けば2種類の検査であり、婦人科の検査は母子の健康と安全を確保するために規制されている。

糖尿病に関するより実践的なヒント
医師によるオリジナルの糖尿病教育記事を読みたい
糖質制限のパイオニア「微糖」のオンライン指導にご留意ください。
妻の早期ダウンスクリーニングの結果、21トリソミーリスク値1:474、クリティカルリスク、科学記事の共有、皆さんの良い妊娠を祈る
ダウン症(トリソミー21)は、先天性愚鈍症やダウン症とも呼ばれ、染色体異常によって引き起こされる疾患である。罹患児の60%は胎児の早い時期に流産し、生き残った子どもは知的後進性、特異な顔貌、成長障害、多発奇形に苦しむ。
ダウン症検診の種類
妊娠初期と中期に分けられ、一般的にダウン症検診と呼ばれているのは、妊娠中期に行われるダウン症検診です。
早期ダウン症スクリーニング
早期ダウン症検診 後方乳頭透光検査の精度は、超音波検査医の技量や使用するスキャナーの精度など、さまざまな要因によって決定されるため、早期ダウン症検診がうまくいかなかった場合は、何もしないか、羊水穿刺などの診断検査を行い、より詳細な診断を確定することも可能です。
ダウン症中間スクリーニング
中期ダウン症スクリーニングでは、母児の血清を採取し、母体血清中のAFP、hCG、uE3、InhibinAの濃度を検査し、妊婦血清中のこれらのマーカーの増減をもとに、妊婦の出産予定日、年齢、体重、採血時の妊娠週数などを考慮してダウン症児を産む危険因子を算出する。
ダウン症検診の精度は?
ダウン症検査は、ダウン症児の60~70%をスクリーニングする。
リスク値が1/270以上の場合は高リスクと呼ばれ、1/270から1/1000の間はクリティカルリスクと呼ばれます。ダウン症検査は、胎児がダウン症である可能性を判定するのに役立つだけであり、胎児がダウン症であるかどうかを確定的に判定することはできません。
(34歳以上の高齢妊婦、ダウン症の家族歴のある女性、すでにダウン症児を出産している女性はリスクが高いため、ダウン症スクリーニング検査を受ける必要はなく、そのまま羊水穿刺または絨毛検査を受けるべきである)
ダウン症の審査に合格しても大丈夫ですか?
実際、ダウン症検診に合格するということは、ダウン症児が生まれる確率が平均より低いということであり、たとえ危険率が1/10,000であったとしても、10,000人に1人の可能性があるということです。検診の結果、羊水過多や胎児の発育が遅いなどの超音波異常が見つかったら、その後の産科検診でも注意が必要です。
ダウンスクリーニングでハイリスクだったら、もうダメだ。 赤ちゃんに何か問題があるのは間違いないのか?
例えば、トリソミー21のリスクファクターが1/100であった場合、もしかしたらあなたは問題のある1/100かもしれませんし、問題のない99/100かもしれません。最終的な診断は、羊水穿刺または非侵襲的DNA出生前検査によって行われる必要があります。
最初のダウン症検診で悪い結果が出たのですが、別の大病院で再検査をした方が正確なのでしょうか?
ダウン症は妊婦の血液中のホルモンを測定し、妊娠週数と体重を組み合わせて計算式で算出するため、結果が左右されやすい。また、同じ日に違う病院でダウン検診を受けても、同じ結果になるとは限りませんし、病院によって計算方法や指標が異なります。病院によって計算方法や指標が異なるため、ダウンスクリーニングは1回受ければ十分です。
クリティカルリスクかハイリスクか、どうする?
これは、胎児がダウン症である確率が1/270から1/999であることを示すもので、必ずしも胎児がダウン症であることを意味するものではありません。胎児が本当にダウン症であるかどうかを確認するには、羊水穿刺または非侵襲的DNA検査が必要です。
現在、出生前診断の最も一般的な技術は羊水穿刺(超音波の誘導の下、妊婦の腹部から羊水に針を刺し、羊水を採取して胎児の細胞の染色体分析を行う)であり、妊娠16週から24週の妊婦に適している。一般的に非侵襲的DNA検査の時間は妊娠12週から26週ですが、この間隔は比較的大きいです、それは15週16週などの中間値を選択することをお勧めします、王豚は、この期間を行うには、結果が平和を示した後、みんなに良い妊娠を渡す。
以上、参考までに、具体的な検査については、医師の指示に従ってください。医師は、あなたの妊娠についてより詳しく説明することができます。
今日、検査結果が出て、出産って大変なんだなぁと感じるとともに、ツイッターのメッセージに心が温かくなりました。たくさんの文献情報をチェックし、精神的にも少し安定しました。励ましのお言葉ありがとうございます、ダウンスクリーニングについてこの記事を共有し、妊娠中の母親が良い妊娠をすることができるかもしれません、心配する必要はありません、ダウンスクリーニングが重大なリスクまたは高リスクを発見した場合、さらに非侵襲的なDNAまたは羊水穿刺は、心の平和を買う。もう一度、私は来年、すべての良い妊娠と豚の赤ちゃんをお祈りし、その後、一緒に子育ての喜びを共有しています。
妊娠中のダウンスクリーニング検査は初期と中期に分けられ、初期のダウンスクリーニング検査は妊娠11週から13週の間、中期のダウンスクリーニング検査は妊娠14週から20週の間、検査の時間は厳密に規制されており、ダウンスクリーニング検査を行うことができなくなります。早期ダウンスクリーニングは、NTテストを追加する必要があり、約85%の高リスクの確率のスクリーニングの結果。中間ダウンスクリーニングは血清学的検査で、ハイリスクを検出する確率は65~75%です。これに対して、早期ダウンスクリーニング検査はより正確で、検査結果が高リスクの場合、非侵襲的DNA検査を行う必要があります。

すべての妊婦が妊娠中にダウン症検査を受けなければならないわけではありません。 健康状態が良好で、30歳未満であり、慢性疾患や家系的な遺伝性疾患がなく、妊娠歴に悪い病歴がない妊婦は、ダウン症検査を受けないことも、通常のダウン症検査を受けることもできます。30歳以上の方、特に妊娠歴のある方は、ダウン症検査を受けることをお勧めします。もちろん、妊娠や胎児の発育をいつも心配している人は、妊娠年齢に関係なくダウン症検査を受けることもできます。早期のダウン・スクリーニングを行わない場合でも、ダウン・スクリーニング検査に最適な妊娠14週+6日から18週+6日までの間にダウン・スクリーニング検査を行うことができます。

妊娠中のダウンスクリーニング検査の結果が高リスクと思われる場合、非侵襲的DNAモニタリングまたは羊水穿刺を行う必要があります。非侵襲的DNAモニタリングと比較すると、ダウンスクリーニング検査は、現在、出生前検査における簡単で経済的なスクリーニング方法です。 低リスクのダウンスクリーニング検査の結果は、基本的に胎児がまだ健康であることを示し、安心させるものです。ダウンスクリーニング検査に失敗した場合、通常の妊娠検査と妊婦自身の状況を合わせて、非侵襲的なDNA検査を行う必要があるかどうかを検討します。胎児のDNA検査を行うことができるようにダウンスクリーニング検査を逃すことは確かに健康を確保するためのより安全な方法、または非常に有益です。したがって、妊娠中、妊娠中の母親は、後悔を残さないように、すべての妊娠検査を定期的に行うか、または問題が見つかったときにタイムリーに制御し、治療するために医師の取り決めに厳密に従う必要があります。ある検査を受けられなかった場合、他の方法で検査を補うかどうかを決める前に医師に相談し、胎児の健全な成長に影響を与えないよう、やみくもに自分で決めないようにしましょう。
香港の非侵襲的出生前遺伝学的検査は、10週から受けることができ、最も包括的な検査です。
次世代を担う子供たちのためにも、ぜひやっておくことをお勧めします。長年、遺伝の仕事に携わってきたが、確率的にはダウン症は確率の低い染色体異常である。しかし、ダウン症児が家族にもたらす影響は非常に深刻です。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。