耐糖能異常は食事と運動でコントロールできる?どのようなことに注意すればよいですか?
耐糖能異常は食事と運動でコントロールできる?どのようなことに注意すればよいですか?
耐糖能異常とは何か?
耐糖能異常の治療
耐糖能異常は糖尿病の危険因子として認識されており、糖尿病の発症を予防したり遅らせたりするための介入の有効性は、国際的にも国内的にも多くの研究結果で確認されている。
国内研究:
r北京の中日友好病院の潘小蓮教授は、1986年に中国の大慶市で、耐糖能異常者に対する生活習慣介入試験に関する研究を初めて行った。6年間の観察の結果、耐糖能異常のある人が食事や運動の介入を受けると、2型糖尿病のリスクが30〜50%減少した。
海外留学:
rフィンランド糖尿病予防研究では、1993年から1998年にかけて、522人の中年太りの耐糖能異常者を、研究センター、性別、OGTT2時間グルコース値で層別化した。登録された耐糖能異常を有するすべての患者は、集中的生活習慣介入群と従来の生活習慣介入群の2群に無作為に割り付けられた。
r強化されたライフスタイルの目標は、次のようなものだ:
r (1) 毎日30分の中強度の運動;
r (2) 1日の総エネルギー摂取量の30%未満を脂肪として含み、1日のカロリー摂取量の10%未満を飽和脂肪酸として含む食事;
r (3) 食物繊維を1日15g/1000kcal以上摂取する;
r (4) 5%の体重減少(1週間に0.5~1.0kgの体重減少を推奨)。
r 生活習慣介入群の耐糖能異常者は、研究の最初の1年間に7回、その後は1年に4回、管理栄養士による30分の対面式トレーニングセッションを受けた。介入群の糖尿病リスクは4年後に58%減少した。
rそこで、一連の研究を通じて、集中的な生活習慣への介入による体重の大幅な減少は、2型糖尿病の発症を予防し遅らせるための重要かつ効果的な手段であり、体重が1kg減少すると糖尿病の発症率が約13%減少することが判明した。
RR 何か質問があれば、コメント欄に書いてください。
耐糖能異常(IGT)と空腹時血糖障害(IFG)は、正常血糖と糖尿病の中間的な糖代謝状態であり、耐糖能異常(IGT)と空腹時血糖障害(IFG)はともに耐糖能異常の現れである。耐糖能異常のある人は2型糖尿病を発症するリスクが高い。
耐糖能異常(IGT):診断確定には75gの無水ブドウ糖負荷試験が必要で、空腹時血糖が正常で、経口ブドウ糖負荷試験曲線が糖尿病と正常血糖上限値の間にある糖代謝異常である。
空腹時血糖障害(IFG):空腹時血糖が正常値を上回り、糖尿病の診断基準(5.6~6.9mmol/L)を下回る人と定義される。
耐糖能異常の段階は、生活習慣の介入によって部分的に正常なグルコース代謝に変換することも、抗糖尿病薬の適用によって改善することもできる。
耐糖能異常のある人が生活する上でのヒントをいくつか:
1.健康的な体重を維持し、過体重や肥満の人には適切な減量を勧める;
2.禁煙とアルコール制限;
3.添加糖の摂取を減らす(添加糖とは、甘い風味の特徴を持つ食品に人工的に加えられた糖のことで、ショ糖、果糖、ブドウ糖、果糖シロップなどによく含まれる単糖類や二糖類を含む。)一般的に使用される白砂糖、上白糖、氷砂糖、黒砂糖はショ糖である);
4.野菜の摂取量を増やし、主食を混ぜ合わせる;
5.飽和脂肪酸(主に動物性脂肪や乳製品に含まれる)の摂取を制限する;
6.毎日の活動量を増やし、少なくとも1日20分の中強度の活動を行う;
何か質問があれば、コメント欄に書いていただければ、見かけたときにお答えします。
上記の回答は、微糖の管理栄養士、宋明月さんによるものです。

糖尿病に関するより実践的なヒント
医師によるオリジナルの糖尿病教育記事を読みたい
糖質制限のパイオニア「微糖」のオンライン指導にご留意ください。
もちろん、できる。食事と運動は耐糖能異常の管理における重要な手段である。留意すべきことがいくつかある。
まず、無理のない食生活を心がけましょう。1日に必要なカロリーを計算し、1日に摂取する食事の総カロリーに無理のない範囲を設定する。自分の必要カロリーを確保した上で食事量を減らし、体への負担を減らす。同時に、食品に含まれる炭水化物、脂肪、タンパク質は、糖尿病のガイドラインに従って配分する。カロリーの等しい食品を選ぶときは、グリセミック指数の低いものを使うようにする。食事管理は重要だが、たまに食べ過ぎることがあっても心配しすぎる必要はない。 耐糖能異常を改善しながら生活の質を確保することも重要で、そうでなければ食事管理を守ることは難しい。
また、運動の注意点もある。多くの人は、1日1万歩とか、ある程度の歩数を達成すれば運動は十分だと思っている。実はそうではなく、ガイドラインによると、週に150分以上の中強度の運動、2日以上の運動なし、となっている。単刀直入に言えば、時間と一貫性が重要なのだ。通常、ランニングを続けるのは難しいが、早歩きなら誰にでも受け入れられる。ですから、私は一般的に、週に5日、30分以上の早歩きを選び、同時にレジスタンス運動を2~3回、1回20分程度行うと効果的だと勧めています。
全体として、耐糖能異常は、効果的な食事療法+運動療法+薬物療法(漢方薬と西洋薬)によって調整され、それを遵守すれば、糖尿病に発展しない可能性は約50%である。私のクリニックでは、日常的に漢方薬を用いて耐糖能異常のコントロールを行っており、その結果は非常に良好である。
私は王洪星主治医で、三次病院に勤務し、伝統的な漢方薬と西洋医学を組み合わせて、糖尿病予備軍(耐糖能異常、空腹時血糖障害)のコントロールと初発糖尿病の診断と治療に力を入れています。
耐糖能異常は糖尿病のリスク状態であり、放置すれば糖尿病に進行する可能性が高い。
この条件は、状況以上の糖尿病に普通の人であると言うことができる、人々のこの部分は、今は糖尿病ではありませんが、将来の2型糖尿病の発症リスクが非常に高く、糖尿病の予備軍であると言うことができます。
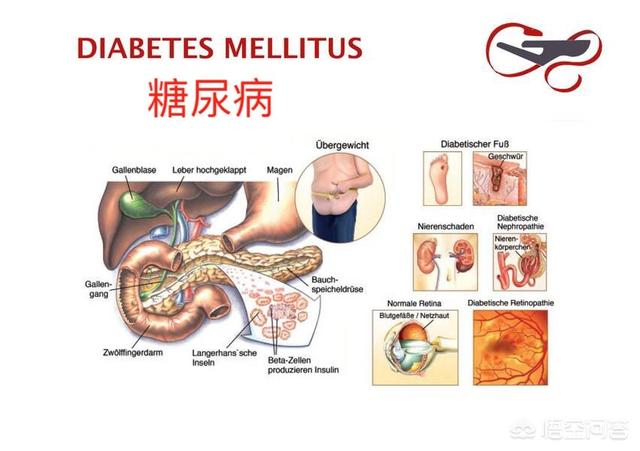
このような患者の5〜8%が毎年2型糖尿病を発症するという研究報告がある。さらに、心筋梗塞や狭心症などの心血管疾患のリスクも大幅に増加する。
耐糖能異常の調整とコントロール法
耐糖能異常の管理は、「予防、治療、維持」の3つの側面に基づいて行われるべきである。
1.エビデンスに基づいた食事法つまり、食事をコントロールし、低炭水化物、低脂肪の食品を食べるようにすることだ。
2.運動の遵守:運動に関しては、次のことを守ることがとても重要だ。
3.自信をつける:糖尿病患者にとって、病気を克服する自信をつけることは重要である。
4.知識を学ぶ:糖尿病の理論をより深く学び、知識で勝利の礎を築くことで糖尿病を克服することが重要である。
5.身体のモニタリング高血糖による事故を防ぐために血糖値をモニターし、定期的に病院に行って糖化ヘモグロビンの検査などを受けることが大切です。
6.問題の根本原因を探る:糖尿病を予防し、コントロールする鍵は、糖尿病発症の鍵を理解し、学ぶことである。 脂質異常症が微小循環障害を誘発することは、糖尿病発症の重要なポイントである。

食事の根拠を明らかにし、運動を守り、自信をつけ、知識を学び、体をチェックし、病気の根本原因を明らかにする。これは糖尿病の6大側面であり、これらの6つの側面を守る限り、糖尿病の予防は必ず成功する!
三つ。糖尿病予備軍を悪化させないためには、これを知っておくことが重要です
脂質異常症が微小循環障害を誘発することは、糖尿病発症の重要なポイントである。 脂質異常症は、体内の血管で血液粘度の上昇を引き起こし、微小動脈を供給する血管で発生すると、微小動脈を供給する血管のアテローム性閉塞を引き起こし、「自己調節運動」による微小動脈毛細血管の停止を誘発する。

より多くの細動脈と細毛細血管が閉鎖すると、細毛細血管の細動脈末端、細毛細血管の細静脈末端、毛細血管リンパ管の盲端、組織細胞、および細胞周囲の組織液で物質交換障害が生じ、微小循環障害となり、局所および大領域での微小循環障害が糖尿病発症の重要な結節点となる。局所的な微小循環障害は糖尿病発症の重要なポイントである。
微小循環障害は病原性微生物の侵入を容易に引き起こし、人体に様々な炎症や炎症反応を引き起こす。この時、動脈の毛細血管が閉塞しているため、体内の免疫リンパ球、白血球、免疫タンパク質、その他の抗炎症物質が感染部位に送られず、病原微生物の繁殖を助長する。

感染領域が拡大しても、正常な微小循環の物質交換部位や周辺細胞の正常な増殖環境の破壊を加速させ、時間の経過とともに組織や臓器の炎症性損傷や組織や臓器の病変を引き起こし、糖尿病の炎症期や合併症の発症につながる。

どのように脂質異常症による微小循環障害を調整しますか?ポーキュパインは効果的に微小循環障害を破ることができ、ポーキュパインは効果的に過剰な栄養素に起因する胃腸管を管理し、微生物叢の不均衡と変位につながるので、人間の胃腸管は、合理的に栄養素を吸収するために、すなわち、受動的な吸収の過剰に起因する腸内細菌の代謝を減らすために、徐々に正常なプロセスを消化し、吸収する人体自身のイニシアチブに移行するように、脂質異常症の原因を排除するように、したがって、グルコース代謝障害の病因を排除することができます。出典
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。