妊娠と糖尿病の関係はどの程度強いのでしょうか?
妊娠と糖尿病の関係はどの程度強いのでしょうか?
妊娠と糖尿病には間接的な関係がある。 妊娠当初は高血圧や糖尿病の症状がない妊婦が多いが、お腹が大きくなるにつれて食欲が増し、炭水化物や菓子パンを摂りすぎてインスリンの分泌が乱れ、高血糖状態を誘発する。子供を産んだ後、食生活の調整によって以前の血糖値に回復する人も多いが、回復できずに糖尿病になってしまう人もいる。これはすべて食習慣と生活習慣が関係しており、適時調整することで糖尿病の発症を防ぐことができる。
招待ありがとう!
妊娠糖尿病は通常妊娠第2期に発症し、妊婦の2〜3%を占める。妊娠中の過食と胎盤から分泌されるホルモンがインスリンの作用に抵抗することに関連して発症する。ほとんどの患者は出産後正常に戻るが、将来糖尿病を発症するハイリスクグループになる可能性がある。

内分泌学は、親の妊娠中と非妊娠中とでは異なる。
まず、母体の卵巣ホルモンと胎盤ホルモンの分泌が増加する。
胎盤プロラクチンは、胎盤および胎児の成長、ならびに母体の乳腺の発達および分泌を刺激する。 胎盤プロラクチンは母体の脂肪分解を刺激し、母体の血液中の遊離脂肪酸グリセロール濃度を上昇させ、栄養を維持するために胎児により多くのグルコースを輸送できるようにする。
第二に、妊娠中はサイロキシンやその他の値に変化がある。
妊娠中は、血漿チロキシンT3およびT4濃度が上昇し、同化代謝が増加し、基礎代謝量が増加し、妊娠中のインスリン分泌が増加し、循環血中インスリン濃度が上昇するため、妊婦の空腹時血糖値は非妊婦に比べて低いが、耐糖能検査時の血糖値が大きく上昇し、回復が遅れるため、耐糖能異常や妊娠糖尿病の発症率が上昇する。

以上から、妊娠中は糖尿病と密接な関係があることは明らかである。妊娠は糖尿病に影響を与える。隠れていた糖尿病が目に見えるようになり、それまで糖尿病でなかった妊婦に妊娠糖尿病を引き起こすことがある。以前糖尿病であった妊婦の糖尿病状態を悪化させることもある。糖尿病と血糖値のコントロールが悪いと、母子に大きな影響を与える。例えば、妊婦は流産、感染症、羊水過多、閉塞陣痛などになりやすく、胎児は巨大児、未熟児、奇形に悩まされるかもしれません。

したがって、妊娠中は、妊婦の食事、エネルギーコントロールは非常に重要であり、エネルギーの摂取は、妊娠中に必要なカロリーや栄養を確保するだけでなく、食後高血糖や飢餓ケトーシスを回避するだけでなく、胎児の正常な発育を確保する。
妊娠中の女性は、妊娠中だからといってインスリン抵抗性を発症し、妊娠糖尿病になることはない。
お招きありがとうございます。まず、妊娠糖尿病の意味から説明しましょう。妊娠糖尿病という言葉は、実際には、妊娠前には母体の血糖値が上昇していなかったが、妊娠中に血糖値上昇を発症した状態を指す。
妊娠が終わると、大半の女性の血糖値は正常に戻るが、そのうちの相当数が、中年期や老年期に入ると2型糖尿病を発症することに留意すべきである。 そして、妊娠中に血糖をコントロールすることで、将来の糖尿病のリスクを減らすことができる。
妊娠中の女性のほとんどがインスリン抵抗性を持っています。これは、次の世代のために十分なエネルギー供給を確保するという人間の必要性によるものでもある。ご存知のように、ブドウ糖は体の組織や細胞の主なエネルギー源であり、妊娠中、胎児は母体によるブドウ糖の使用を抑えるため、母体からより多くのブドウ糖を得ようと、胎盤を通じて多くの内分泌ホルモンを分泌する。
この時期、母体の組織細胞のインスリンに対する感受性は、妊娠前に比べて著しく低下しているため、より多くのブドウ糖が胎盤を通って胎児に移行する。妊娠中の母親は、もちろん高インスリン血症の状態にあり、空腹感によって必要なエネルギーを維持するために食事量を増やします。
もちろん、妊娠中に血糖値が上昇しやすいのは、内分泌疾患のある人、糖尿病の家族歴のある人、高齢の妊婦などである。
妊娠糖尿病は、胎児だけでなく母体の健康にもダメージを与え、妊娠経過のリスクを高めるため、コントロールが必要です!
どのようにコントロールするのですか?食事療法、薬物療法、血糖値のモニタリングなど、いくつかの方法があります。妊娠中の母親にとっては、体を動かすことも重要です。 体を動かすことの利点は、インスリンに対する自分の組織細胞の感受性を高め、血糖上昇のリスクを減らすことです。
私のヘッドライン江蘇省癌病院李鳳へようこそ。
妊娠糖尿病には「妊娠糖尿病(GDM)」と「妊娠糖尿病」の2種類がある。 前者の場合は、妊娠前に糖尿病の既往がなく、血糖上昇は通常妊娠後期(妊娠24~28週)に起こり、分娩終了とともに、ほとんどの患者で血糖は徐々に正常に戻ることができるが、後者の場合は、妊娠前に糖尿病があり、妊娠後に血糖の変動が著しく、放置すると産後も高血糖が続く。妊娠糖尿病ジーディーエム)は非常に一般的である。4-5妊婦の1人に1人が妊娠糖尿病患者である。
妊娠糖尿病および糖尿病妊娠は、いずれもハイリスク妊娠である。HAPO研究(The Hyperglycemia and Adverse Pregnancy Outcome Study)を含む多くの国内外の研究により、妊娠中の高血糖が妊娠有害転帰と強く関連していることが確認されている。妊娠中の高血糖がうまくコントロールされなければ、母親と赤ちゃんの両方に多くの深刻な悪影響を及ぼすことになる:
糖尿病の胎児への影響妊娠初期の高血糖は、胎児の正常な発育に影響を及ぼし、重症の場合は胎児の奇形につながる可能性がある。妊娠中期および後期の高血糖は、巨大児(体重4kg超)、新生児低血糖、新生児呼吸窮迫症候群の発生率を有意に増加させ、胎児および新生児の死亡率を増加させる。
糖尿病が妊婦に及ぼす影響コントロールされていない重度の高血糖は、女性において不妊症、流産、妊娠合併症(例:妊娠悪阻、羊水過多症など)、閉塞性分娩、死産の発生率を高める可能性がある。
糖尿病の知識と糖コントロールのスキルについてもっと学ぶには、オンラインガイダンス糖コントロールのパイオニア - weitangrに注意を払うことができます。

妊娠糖尿病」という病態があるが、これは平常時、つまり妊娠前は血糖値は正常で、耐糖能が潜在的に低下していることに起因する。糖尿病は妊娠中に発症する。妊娠と糖尿病が併発するケースの80%はこの状態であり、妊娠前に糖尿病と診断される妊娠もあり、これは「糖尿病合併妊娠」と呼ばれる。このようなケースは20%を占める。
最初のケースでは、妊娠糖尿病患者の血糖プロファイルは、そのほとんどが出産後に正常に戻りますが、将来2型糖尿病を発症する可能性が高くなります。
糖尿病の妊婦の臨床経過は非常に複雑であり、母体と胎児の両方に高いリスクがあるため、十分な注意を払う必要がある。
一般的に、糖尿病患者があるレベルに達すると妊娠を許可しない。例えば、レベルd以上になると、母体や胎児へのリスクが大きすぎるからです。
通常、糖尿病はa、b、c、d、f、rの6段階に分類される。グレード分けの仕組みは以下の通りである:
グレードa:無症状、空腹時血糖<7.2mmol/l、経口ブドウ糖負荷曲線が正常でない。食事療法により、インスリン治療を行わなくても血糖値を正常値に維持できる。
グレードb:発症年齢20歳以上、罹病期間10年未満、糖尿病性血管障害なし。
グレードc:発症年齢10~19歳、罹病期間10~19年、糖尿病性血管症の合併なし。
グレードd:発症年齢10歳未満、または罹病期間20年以上で、ごく軽度の微小血管症。
グレードf:糖尿病性腎症を合併している。
グレードr:増殖網膜症を合併。
糖尿病は妊娠前から存在することが知られているため、妊娠に伴う糖尿病は一般的に深刻に受け止められやすい。しかし、妊娠糖尿病は見過ごされがちです。そして、妊娠糖尿病は、3増1減(飲む量が増える、食べる量が増える、排尿量が増える、体重が減る)という明らかな症状がないため、通常は無視されやすい。
したがって、妊婦の外陰部のかゆみ、仮性フィラメント性イースト菌感染症の再発、妊娠中の胎児の大きさや羊水過多、糖尿病の家族歴、妊娠前の肥満などがあれば、どこでも注意が必要である。私たちは皆、強い関心を持ち、血糖測定を確認する必要がある。血糖値が高すぎるとわかったら、妊娠糖尿病として治療する必要がある。
妊娠と糖尿病は密接な関係にあり、すなわち上記の2つの状態は、母体と胎児の両方にとってより有害である。例えば、妊娠初期には、自然流産の割合が著しく増加し、妊娠中の妊婦が高血圧性病変の合併症を発症する可能性が著しく増加し、巨大児の発生率が著しく増加し、その結果、閉塞陣痛、産科的損傷、外科的分娩の可能性が増加し、早産児の発生率が著しく増加し、胎児の異常発生の可能性が著しく増加する。
さらに、糖尿病患者は抵抗力が低下しており、尿路感染症が最も多く、肺感染症、皮膚感染症なども併発しやすい。
糖尿病の2つの最も危険な急性症状は、ケトアシドーシスと高浸透圧性昏睡である。そして、糖尿病の妊婦は高浸透圧性昏睡とケトアシドーシスを発症する可能性が最も高い。
その他の重要な問題としては、高血糖によって間接的に引き起こされる高インシュリナ血症は、胎児の肺胞の成熟を阻害する作用があり、出生後の新生児の呼吸困難の発生率が著しく増加すること、正常妊娠の新生児と比較して、低カルシウム血症、低マグネシウム血症、低血糖、高ビリルビン血症の発生率が著しく増加することが挙げられる。
糖尿病の治療には、「5つの馬車」という理論があります。すなわち、血糖値の検査、糖尿病教育、つまり患者に糖尿病の知識を理解してもらうこと、食事療法、運動療法、薬物療法です。糖尿病の妊婦の治療にも、この5つのポイントが適切である。
薬物療法に関しては、経口血糖降下剤は妊娠中の安全性と有効性が十分に証明されていないため、現在のところ推奨されていない。一般的にはインスリン療法を行います。これは原則です。インスリンは分子が大きく、胎盤を通過しないため、基本的に胎児にはあまり影響を与えません。
インスリン治療の適用には、インスリン投与量の適時調整が必要であり、不適切な使用は低血糖を引き起こす可能性がある。具体的な治療計画は、産婦人科医と内分泌専門医が話し合って決める必要があり、患者は医師の指示に従わなければならない。
妊娠前に糖尿病があった患者の妊娠は糖尿病合併妊娠と呼ばれ、妊娠前から糖代謝が正常であったか、基礎に低血糖があり、妊娠中に初めて糖尿病が出現した他のタイプの糖尿病は妊娠糖尿病(GDM)と呼ばれる。糖尿病の妊婦の80%以上が妊娠糖尿病であり、妊娠に伴う糖尿病は20%未満である。妊娠糖尿病患者の大部分は出産後正常な糖代謝に戻るが、将来2型糖尿病を発症する可能性が高くなる。

妊娠が糖尿病に及ぼす影響には以下のようなものがある:
1.妊娠初期反応による初期段階の食事量の減少;妊婦の低血糖。
2.母体内の各種内分泌ホルモンの分泌増加や中期・後期における胎盤ラクトゲンの分泌は、周辺組織において抗インスリン作用を発揮し、母体のインスリン必要量を非妊娠時に比べて1倍に増加させる。
3、胎盤ラクトトロフィンと脂肪分解効果を持っているので、脂肪の炭水化物とリパーゼへの分解の周りの体は、妊娠中の糖尿病はケトアシドーシスになりやすいです。
4.妊娠中は血液量が増加し、血液希釈インスリンが相対的に不足する。糸球体濾過が増加し、糖の尿細管再吸収が減少するため、糖の腎排泄の閾値が低くなる。

妊娠糖尿病が妊婦に及ぼす影響:
1.高血糖は胚の発育異常や死亡の原因となり、流産の発生率は15~30%に達する。
2.妊娠中に高血圧性障害を発症する可能性は、非糖尿病妊婦の2~4倍である。
3.羊水過多の発生率は、非糖尿病妊婦の10倍である。この理由は、胎児の高血糖と高浸透圧利尿による胎児の尿排泄量の増加に関連していると考えられる。
4、感染症は糖尿病の主要な合併症である。血糖コントロールがうまくいかない妊婦は感染症にかかりやすく、糖尿病の代謝障害を悪化させ、ケトアシドーシスなどの急性合併症を誘発することさえある。

以上、妊娠と糖尿病の関係や人体への影響について紹介したが、これらの内容が少しでも参考になれば幸いである。そして、すでに母親である皆さん、これから母親になる皆さんの健康と、小さな赤ちゃんの健やかな出産を祈りたい。
見出しへようこそ:バンド・レシピ
高血糖は痛くないと思っていても、妊娠糖尿病がママと赤ちゃんを死に至らしめる可能性があることを知らない!

2016年1月1日に中国が二人っ子政策を全面的に開放すると、人口の専門家の中には、全国で約8700万人の女性が二人目の子供を持つ資格があり、そのうちの60%が35歳以上であると推定する人もいた。

出産を切望する "中年女性 "にとって、「養うお金がある」「育ててくれる人がいる」という2つの条件の次に、「体調」が必須の指標になっている。妊娠できればOK、とても良い「妊娠」ですから、成功を願う喜びが心に浮かびます。
「もっと食べて、孫を飢えさせないで!」。
「あなたの体型は孫の健康より大事じゃない!」。
"動くな、横になれ、胎児を動かすな!"......
しかし、その裏には妊娠糖尿病という潜在的な危険が迫っている。妊娠糖尿病、コードネームGDMは、単に糖尿病と妊娠の間の厄介な出会いです。

患者には大きく分けて2つのカテゴリーがある。糖尿病患者でありながら妊娠している人であり、学術的には「妊娠糖尿病」と呼ばれる。これらの人々は、母子の安全を確保するために、医師の指示に忠実に従う必要がある。
妊娠前は糖尿病ではなかったが、妊娠したために糖代謝が異常になった人のカテゴリーである妊娠糖尿病もあります。妊娠糖尿病はより具体的なもので、今日お話しするのは妊娠糖尿病についてです。
では、なぜ完璧な妊婦がこの妊娠糖尿病に巻き込まれたのだろうか?
受精卵は母親の体内で形成され、分裂を開始し、2週間以内に子宮に定着する。その直後、へその緒によって外界とのつながりが確立される。その後、赤ちゃんは、揺れるウォーターベッドに横たわり、すべての道具を母親に求めるなど、悠々自適の生活を始める。
お母さんは、赤ちゃんの生命線であるへその緒を通して、常に赤ちゃんに酸素と糖分を送り続けている。本来であれば、お母さんが食べたデンプン質の食べ物がブドウ糖に変わった後、インスリンを通して自分の体の細胞にスムーズに送り込まれ、代謝が完了することになっている。しかし、この時期になると、赤ちゃんが「ほら、ママ、40週で6キロも7キロも大きくなりたいんだけど、簡単かな?早くもっと食べ物をちょうだい "と言う。そこで赤ちゃんは、胎盤からプロゲステロン、エストロゲン、ラクトゲンなどをたくさん分泌させるために、自分なりの小さな魔法をかける。

これらのホルモンは一日中インスリンの働きを乱し、糖がママの細胞にうまく取り込まれないようにします。その結果、大量の糖が母親の血液中に残り、へその緒を通って胎盤に流れ込むので、赤ちゃんは成長のための原料を得ることができる。このように他のホルモンがインスリンの働きを阻害することを、私たちは「拮抗作用」と呼んでいる。

ズバリ、妊娠糖尿病は赤ちゃんがお母さんの栄養を奪おうとする「勘違い」なのです。赤ちゃんがどんどん大きくなり、より多くの栄養を必要とするようになると、これらの破壊的ホルモンの分泌はますます旺盛になる。したがって、妊娠週数が増えるにつれて、妊婦の血糖コントロールは難しくなる。
では、妊娠糖尿病は、出産後に赤ちゃんが母親と栄養を奪い合う必要がない方が良いというのは本当なのだろうか?
もちろん、そんなことはない。赤ちゃんが生まれると、お母さんの体のもう一つの機能が自動的にオンになる。脳下垂体はラクトゲンの分泌に力を入れ、母乳に糖分が多く含まれるようにインスリンの働きを邪魔する。

離乳食を終えた母親は、体内のホルモン分泌のバランスが徐々に整い、糖代謝が正常に戻り、妊娠中に生じた糖尿病の問題も自然に消えていく。
では、プロゲステロン、エストロゲン、プロラクチンを除けば、他に手を出す男はいないのか?
もちろん、そんなことはない!私たちの体を蝕む次のような要因もある!
肥満も妊娠中の母親の高血糖を引き起こす重要な要因の一つである。妊娠後、ホルモンの刺激を受けて、母親の食欲はあまりよくないのが普通で、さらに妊娠初期の赤ちゃんの栄養ニーズはそれほど大きくないので、多くの糖分が母親に吸収され、やがて母親は丸くなる。

脂肪に包まれた細胞は、厚い綿のジャケットを着ているようなもので、インスリンとインスリン受容体の結合を妨げ、細胞のドアをスムーズに開けて糖を入れることができず、高血糖になるのである。つまり、妊娠によって体内のホルモン分泌が増え、母体の食欲が旺盛になり、食べる量が増えて体重が増えると、血糖が細胞内に入りにくくなるのである。

食べ過ぎも妊娠中の妊婦の高血糖の原因である。
母親は妊娠40週の間に、赤ちゃん、胎盤、羊水に加え、自分の体重を約10ポンド増やす。そしてそのためには、予備として多くの栄養素が必要となる。その中でも最も重要なのは、デンプンからブドウ糖に変換され、インスリンがこのブドウ糖を細胞に導入することである。このような大量の仕事を数ヶ月にわたって行うため、膵臓は非常に大きな試練にさらされ、膵臓障害を起こしやすくなる。これが、妊娠糖尿病の母親の40%が、後に本当の糖尿病を発症する理由である。

怠け癖 食べ物のことは忘れて、怠け癖もまた、母親になる人の高血糖の原因となる。確かに、これから母親になる人にとって、運動しすぎるのは適さないし、胎児の位置の関係でも、医師から安静にしているように言われるかもしれない。運動量が減ると、インスリンの感受性が非常に弱くなり、血糖値をすぐに下げることができなくなるからだ。その結果......高血糖が唱えられる!
妊娠は特殊な生理的段階であり、ホルモンレベルの異常、肥満、大食、運動不足を招き、これらすべてが糖尿病の手にかかる。
血糖値が高くても、赤ちゃんがよく食べ、大きく成長し、ママが痛みを感じず反応しなければ、大したことはないと思うかもしれない。高血糖は本当に大したことないのでしょうか?ああ、怖くて怖くて言い出せない!
高血糖が母親を苦しめる
高血糖になると、ママの血管の内壁が厚くなり、血管が狭くなります。これは、ママになる人の血圧を上昇させる可能性が高い。
これがいわゆる「妊娠悪阻」である。妊娠悪阻は冗談ではなく、重症になると母子ともに生命の危険に直結します。
高血糖はまた、母親の羊水過多を引き起こす傾向がある。羊水過多のため、胎児は子宮腔内でより動きやすくなり、位置異常を起こしやすくなります。子宮が過剰に充満して圧力が高くなり、早産を引き起こしやすくなります。
さらに、赤ちゃんが長期間高血糖にさらされると、糖分を吸収しすぎて巨大児に育ってしまう。巨大児と悪阻という2つの障害は、母親の陣痛の難易度を大きく上げる。
また、糖分は細菌の大好物であり、高血糖はまた、細菌団に囲まれた妊娠中の母親を作りやすくなります。例えば、カンジダは膣炎を引き起こす可能性があり、膣炎を治療しないと子宮内感染につながる可能性があり、赤ちゃんにとって致命的かもしれない。

高血糖は、赤ちゃんの組織や臓器が分化・形成段階にある妊娠初期の赤ちゃんに害を及ぼします。高血糖は赤ちゃんの組織細胞の正常な分化に影響を与え、奇形児を生み、深刻な場合は流産に至ることさえある。また、妊娠週数の増加に伴い、赤ちゃんの肺の発育に、高血糖は赤ちゃんの肺胞表面活性物質の産生を妨げるため、肺の成熟に影響を与えます。肺の発育が悪い赤ちゃんは、おそらく出生後も生存できないでしょう!考えただけでも恐ろしい!

赤ちゃんは胎盤の中で遊び回り、血液はへその緒を通して赤ちゃんに糖分を送り続ける。赤ちゃんがよく食べれば栄養は問題ないので、血糖値さえ足りていれば、赤ちゃんは地獄のように太り、どんどん大きくなる。バンバン、巨大児になる。巨大児は、太りすぎの体と広い肩幅のために、陣痛中に骨盤にはまり込むのが普通で、しぶとく引っ張られる過程で骨を傷めやすく、時には窒息したり、長時間かかるために死に至ることもある。

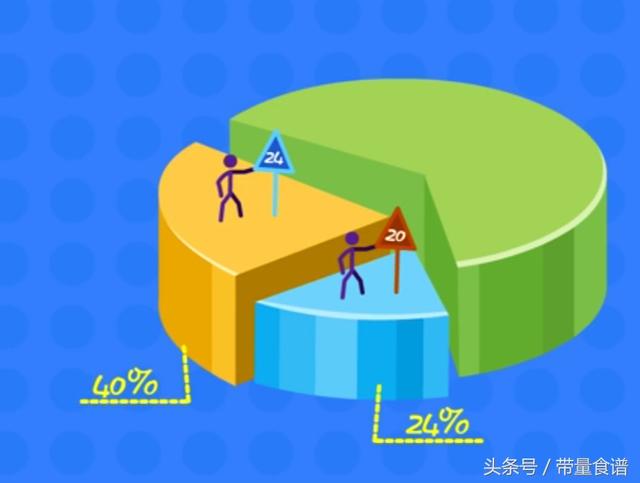
高血糖は赤ちゃんにとってもストレスである!大量の血糖を細胞に変換するために、赤ちゃんの膵臓はインスリンの分泌を速め始めます。この膵臓の長期的な酷使は、赤ちゃんの膵臓にダメージを与えやすく、赤ちゃんが成長したときに糖尿病の根本的な原因となる!統計によると、このような子供が20歳で糖尿病が発見される確率は24%、24歳で糖尿病が発見される確率は約40%と高い。なんと痛ましい現実だろう!なんて重い代償を払うことになるのだろう!
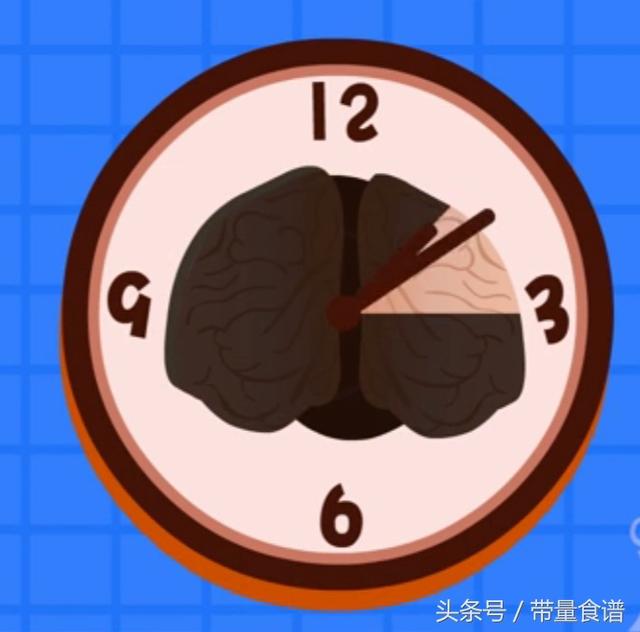
出生後、赤ちゃんは高血糖の環境から解放されますが、膵臓はインスリンを過剰に分泌し続けるため、赤ちゃんは低血糖を起こします。低血糖が12~24時間以上続くと、赤ちゃんに脳障害が起こります。赤ちゃんは本当に怪我をするわけにはいかないのです!
妊娠糖尿病はとても怖いもので、妊娠中のママにとって、その対策は必須です。具体的にどうすれば防げるのでしょうか?もし、すでに糖質制限中のママがいて、赤ちゃんが糖質制限ベビーになってしまったら?妊娠と糖尿病が深刻な結果を招くことなく平穏に共存するためには、一体どうすればいいのでしょうか?
血糖モニタリングが鍵 /1
もしあなたが十分に太っていて、十分に高齢で、過去に流産の経験があり、巨大児を産んだ経験があり、糖尿病の家族歴があるならば、あなたは妊娠糖尿病が探しているような人であり、妊娠する前に血糖検査を受けるのは良い考えです。

糖尿病と診断されている人は、妊娠前に血糖値をしっかりコントロールする必要があります。普通の妊婦さんであれば、妊娠24~28週の糖質スクリーニング検査に悩まされることはありません。安心のためにも検査を受けておくとよいでしょう!
糖質を下げる方法は以下の通りである /2
たまたま妊娠し、たまたまシュガー・ママになり、赤ちゃんがシュガー・ベイビーになったらどうする?
糖分を下げることが重要で、医師のアドバイスに耳を傾け、糖分を下げるために投薬が必要な場合は、それを厳守しなければならない。

食事に関しては、医師の指示に従うことも大切です。食事量を減らしてもいいのでしょうか?赤ちゃんにもママにも十分な栄養が必要だからです。もっと食べてもいいの?それ以上に、血糖値が上がりすぎてもいいことはありません。

では、どのように食べればいいのか?簡単に言えば、食べ物の総量が多すぎず、種類が多いことだ。牛肉、牛乳、卵、魚、エビ、野菜、果物、粗めの穀物など、一回の食事で何種類も食べなければならない。ただし、それぞれを複数食べてはいけないし、どれも猫の食事と同じ分量でなければならない!

1日に5、6食、それぞれ半分ずつ食べると、基本的にこうなる。嫌な感じ?でも、それがママにも赤ちゃんにもいい唯一の食べ方なのです。

スニーキング、ウォーキング、できればもっと動くこと。範囲は狭くてもいいが、持続時間は長くてもいい。要するに、大きな怠け猫と運動過多の間にとどめておくことだ。血糖値を下げることが重要です。妊娠期間を乗り切れば、すべてうまくいくでしょう。
良い考え方が重要 /3
妊娠糖尿病についてまったく理解されていなかった私たちは、今では多くの知識を得ています。無知だと感じませんか?
神経質になることもあるだろうし、気にしないこともあるだろう。では、どのような考え方でこの病気を見るべきなのか?
人生の美しい誤解に過ぎないと思います。妊娠糖尿病は、真面目に食事管理を徹底すれば、まったく問題ありません。お母さんと赤ちゃんが高血糖の怪物に打ち勝つことを願っています!乾杯

妊娠糖尿病とは?
「妊娠糖尿病」とは、妊娠前に糖尿病の既往歴がない妊婦が、妊娠中に高血糖を発症することを指す。 主な原因は、妊娠中に胎盤から分泌されるホルモンによってインスリンの感受性が低下するためで、ほとんどの妊婦の体はインスリンを多く分泌することで対応できるが、体質的な要因で妊娠糖尿病を発症する人もいる。

発症率は約2〜7%で、年齢とともに増加する。多嚢胞性卵巣症候群、糖尿病の家族歴、35歳以上の女性、肥満、喫煙者の妊婦は特に妊娠糖尿病になる可能性が高いが、妊娠糖尿病患者の大部分は上記の危険因子を持たない。
妊娠糖尿病のスクリーニング方法は?
従来のスクリーニング検査:妊娠24~28週にブドウ糖水50gを経口摂取し、飲水1時間後に採血を行い、血糖値が140mg/dlを超えると陽性反応となり、この時点でさらに耐糖能検査が必要となる。2回目のスクリーニング検査は、空腹時に採血とブドウ糖水100gの飲水を行い、ブドウ糖水を飲んでから1時間後、2時間後、3時間後に再度採血を行う。 4回の血糖スクリーニング値のうち、2回以上が基準値を超えると妊娠糖尿病と診断される。
新しいスクリーニング検査:6~8時間絶食後、1回目の採血を行い、採血後に75グラムのブドウ糖水を飲む。ブドウ糖水を飲んだ後、1時間目と2時間目に1回ずつ採血を行い、3回の採血のうち1回でも基準値を超えれば、妊娠糖尿病と確定診断できる。
胎児への影響は?
妊娠すると、胎児は母体から栄養を得ようとするため、胎盤がホルモンを分泌して、妊娠中の母親の血液中のグルコースが少し高くなるようにし、胎児がより多くの栄養を得られるようにするのであり、自然なメカニズムと考えることができる。
しかし、高血糖が長く続くと、母体や胎児に悪影響を及ぼし、早産、流産、妊娠高血圧症候群、母体感染症、胎児の過体重による肩甲難産や産道裂傷、新生児低血糖、新生児黄疸、胎児死亡などが起こりやすくなる。また、重度の高血糖になると、食べる量が増える、飲む量が増える、排尿量が増える、体重が減るなどの症状が現れます。未治療の場合、ケトアシドーシスがさらに生じやすくなり、母体と胎児の命が危険にさらされます。
妊娠のヒントについては "サザン・ヘルス"見出し、関連コラムの検索"産科のスター学長と妊娠に備える"
糖尿病と妊娠の併発は、妊娠糖尿病と妊娠前糖尿病という2つの病態でよく見られる。
違いがわからないほど似ていますか?本当に順番の問題だ。

妊娠糖尿病とは、妊娠前には存在しなかった糖尿病で、妊娠後期にインスリン需要が増加し、膵β細胞の予備機能が不十分なため、胎盤ホルモンによるインスリン抵抗性、すなわち妊娠後に発症する糖尿病である。

一方、妊娠前糖尿病は、妊婦が妊娠する前から糖尿病を患っている状態で、妊娠後に初めて血糖値の異常に気づく可能性がある。
妊娠糖尿病は主に妊娠中期から後期にかけて発症する。胎児への影響は主に巨大児の発生、早産の誘発、分娩の難易度や帝王切開率の上昇などであり、妊婦への影響は主にケトアシドーシスの誘発である。

糖尿病妊娠における血糖コントロール不良の悪影響は周産期を通じて続き、流産や胎児奇形のリスクを著しく高める可能性がある。したがって、妊娠中期に超音波検査を行い、胎児の心臓血管系と神経管系を調べ、重篤な胎児奇形を除外する必要がある。

診断基準
糖尿病性妊娠の診断基準:
糖尿病の顕著な症状(多尿、多飲、原因不明の体重減少)があり、かつランダム血糖値が11.1mmol/L以上である。
ランダム血糖:最後の食事に関係なく、いつでも血糖値を測定できる。
空腹時血糖値が7.0mmol/L以上;
断食:少なくとも8時間はカロリーを摂取しない;
75g経口ブドウ糖負荷試験,ブドウ糖投与2時間後の血糖値が11.1mmol/L以上;
これを確認するにはさらなるテストが必要だ。

妊娠糖尿病の診断基準:
妊娠24~28週における75g経口ブドウ糖負荷試験(OGTT)による空腹時血糖値≧5.3mmol/L、または1時間後血糖値≧10.0mmol/L、または2時間後血糖値≧8.6mmol/L。
2つ以上の時相を超えることで正。
妊娠糖尿病であろうと、糖尿病合併妊娠であろうと、以下のことはすべて等しく重要である!
血糖値のコントロール
糖尿病妊娠と妊娠糖尿病のいずれにおいても、血糖値は特定の目標を持って厳密にコントロールされなければならない:
空腹時,食前または就寝時血糖値3.3~5.3mmol/L,食後1時間血糖値7.8mmoL/L未満,食後2時間血糖値6.7mmol/L未満,HbA1cはできるだけ低い6.0%。
グルコースモニタリング
妊娠中の血糖コントロール目標は非妊娠時よりも厳しく、高血糖は母体と胎児にリスクをもたらし、低血糖は母体と胎児に同様に深刻な害をもたらす。したがって、妊娠中の血糖モニタリングは強調される必要があり、低血糖を避けながら血糖目標値を確実に達成するために、より頻繁に行われるべきである。
胎児検出
三次元超音波検査は神経管欠損やその他の先天性異常を評価するために妊娠15~21週に、胎児径測定は妊娠18週に、心エコー検査は心血管系の異常をスクリーニングするために妊娠20~22週に行われる。胎児検査は、胎児障害のリスクを減らすために妊娠後期に開始される。
妊娠中、母体のグルコース代謝は通常とは異なる。
主な変化は、体内のグルコース要求量の増加、インスリン抵抗性、相対的な分泌不足である。
このため、通常は糖尿病ではない妊婦が妊娠糖尿病になる可能性がある。
この病気は、一般的な妊娠合併症のひとつで、その発症率は年々増加傾向にあり、その多くは妊娠中期から後期にかけてで、ハイリスク妊娠に属し、母子や胎児への影響も大きい。
胎児が巨大化したり、発育が制限されたり、奇形が生じたりする危険性もある;
病気の母親から生まれた新生児は、低血糖、新生児呼吸窮迫症候群、新生児網膜症にもかかりやすい。
そのため、すべての妊婦に糖尿病のスクリーニング検査を受けることが推奨されている。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。