糖尿病合併症はどれくらいの頻度で起こり、それを防ぐにはどうしたらよいのでしょうか?
糖尿病合併症はどれくらいの頻度で起こり、それを防ぐにはどうしたらよいのでしょうか?
米国糖尿病協会(ADA)の統計によると、糖尿病と付き合って3年以上の糖尿病患者が合併症を発症する確率は46%以上、5年以上の糖尿病患者が合併症を発症する確率は61%以上、10年以上の糖尿病患者が合併症を発症する確率は98%以上である。
1.食事管理
食事療法は糖尿病の合併症を予防する一般的な方法である。食事療法は複雑なものではなく、食事療法に対応できるように、古い習慣を少しずつ変えていく必要がある。バランスのとれた食事、砂糖控えめ、低脂肪、低塩分、適度な蛋白質、高繊維質、少量頻回食の原則に従うべきである。バランスとは摂取カロリーと消費カロリーのバランスのことで、患者は医師の指導のもと、自分の身体活動に応じて1日の総摂取カロリーを計算する必要がある。
2.喫煙と飲酒をやめる
喫煙する糖尿病患者にとって、禁煙は糖尿病合併症の管理に不可欠な要素である。喫煙はインスリン抵抗性を著しく悪化させ、血糖を上昇させ、血管内皮の機能障害を引き起こし、冠動脈性心疾患や糖尿病性腎症の発症を促進する。したがって、糖尿病患者は禁煙すべきである。さらに、飲酒をコントロールすることで、高密度リポ蛋白を増加させ、フリーラジカルを除去し、血液循環のブロックを解除することができる。
3.エクササイズ・スポーツ
毎日の運動は治療の補助的なものではなく、肥満型糖尿病の主要な治療法である。運動は食後30分後に行い、24時間後には治療効果がなくなるので、毎日30分程度の運動を続けることが大切である。運動は中等度の強度、すなわち運動中の脈拍数が170から年齢を引いた値になるようにする。例えば、70歳の糖尿病患者であれば、1分間に100回の脈拍数で運動すれば、最良の結果が得られます。ウォーキング、階段の上り下り、水泳、卓球など、運動の方法は人によって異なります。
4.厳格な血糖コントロール
血糖値の厳格なコントロールは、糖尿病性眼疾患を予防・管理するための基本的な手段である。したがって、患者さんは血糖値を適時観察し、最終的には食事療法、運動療法、薬物療法によって血糖値をコントロールする必要があります。目に違和感を感じたら、定期的に眼科検診を受ける必要があります。
5.スクリーニングをしっかり行う
糖尿病患者における合併症のスクリーニングは、2つの集団に分けて考える必要がある。1型糖尿病患者については、眼底症、末梢神経障害、糖尿病性腎症などの糖尿病特有の合併症に注意すべきである。通常、これらの合併症は1型糖尿病と診断されてから5年後に出現するため、1型糖尿病患者は5年後に速やかにスクリーニングを受けるべきである。
[専門医がお答えします] この問題については、まず臨床統計を見てみよう:未治療の糖尿病患者は、約3〜5年で末梢神経障害やその他の合併症に起因する微小血管症が現れ、続いて心臓、脳、目、腎臓などの重要な臓器が病変の影響を受ける。
この問題については、まず臨床統計を見てみよう:未治療の糖尿病患者は、約3〜5年で末梢神経障害やその他の合併症に起因する微小血管症が現れ、続いて心臓、脳、目、腎臓などの重要な臓器が病変の影響を受ける。
糖尿病合併症の発生は血糖値に依存するだけでなく、高血糖の持続時間との関係も大きく、高血糖の持続は血中脂質、血圧の異常も引き起こし、これらの要因が様々な合併症の発生の悪化を加速させることがわかりますが、どのように理解していますか?
高血糖によって引き起こされるさまざまな合併症の病理学的基盤は血管疾患、すなわち動脈硬化やプラーク形成であり、これが正常な血流を妨げ、虚血や低酸素による周囲の組織や臓器の損傷や壊死を引き起こすからである。脳梗塞は、プラーク形成による脳血管の動脈硬化が原因である。
このことから明らかなように、糖尿病合併症を予防・管理するために最も基本的なことは、血管障害が起こらないようにすることである:
- 高血糖は血管の内皮を侵食し、血管を損傷する。
- 傷から大量の脂肪が血管内皮に沈着する。
- 沈着した脂肪は炎症反応を起こして変性し、アテローム性脂質塊を形成して血管の正常な構造を破壊する。
- プラークは粥腫性脂質が固まって形成される。
この過程で、高血糖による血管内皮の損傷が基礎となるが、この損傷は徐々に進行し、高血糖の期間が長ければ長いほど、血管内皮は損傷を受けやすくなり、血糖値が高ければ高いほど、損傷の程度はより深刻になる。医学研究では、空腹時血糖が5.6mmol/Lを超えると、血管内皮に微小な損傷が生じることが確認されており、糖尿病血糖はこの値よりはるかに高いため、血管が効果的にコントロールされない限り、血管症を引き起こし、合併症につながる。
まとめると、糖尿病合併症の発症において高血糖がどの程度まで続くかという正確な値はないが、高血糖の期間をできるだけ長くすることは合併症の発症に確実に影響するということである。このことから、糖尿病患者は、血糖値をできるだけ正常範囲に近づけることが、合併症を効果的に回避する唯一の方法であることを再認識する。
この答えがあなたのお役に立てれば幸いです。注目をクリックし、メッセージを残すことを歓迎します。
糖尿病の合併症はどのくらいの頻度で起こりますか?
糖尿病が現れる時期には多くの要因が影響する。
1.個人差:合併症が起こる時期の違い;
2.罹病期間:統計によると、5~8年後にさまざまな合併症が起こる可能性がある;
3、血糖値、血圧、血中脂質のコントロール:血糖値、血圧のコントロールが不安定で、合併症が早期に現れる;
4.自己管理とセルフモニタリング:病状を真剣に受け止めず、定期的なスクリーニングを行わないと、すぐに合併症が生じる;
5、経済状況:糖尿病についてよく知らない患者や、医療環境の悪い僻地に住んでいる患者は、胸のつかえ、手足のしびれ、夜間の尿量過多、尿の泡立ちなどの症状が出てから医療機関を受診することが多い。
6.糖尿病のタイプ:1型糖尿病は合併症が早く、網膜症と腎症が主であり、2型糖尿病は大血管病変が主である。
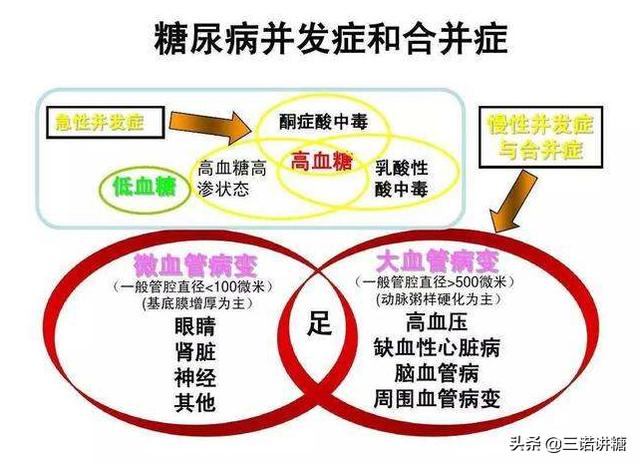
糖尿病合併症の発症時期は以下の通りである:
1.1型糖尿病:糖尿病発症後約10年で糖尿病性腎症、糖尿病性網膜症などの合併症が出現し、20~25年をピークに発症率は低下し、糖尿病性神経障害の出現時期は標準化されていない;
2.2型糖尿病:中高年者は糖尿病罹患前に冠動脈性心疾患や脳梗塞を発症している可能性があり、合併症出現時期の判断が難しい。
もちろん、糖尿病の合併症には個人差があり、一部の患者は微小血管合併症で、一部の患者は大血管合併症で、個人差があるだけでなく、コントロールの良し悪しの代謝指標の様々な決定され、コントロールは、低速の発生に良いですが、高速の発生に悪いコントロール、つまり、個人差があり、治療法に加えて、コントロールの良し悪しの指標との関係があります。
糖尿病の合併症を予防するには?
糖尿病の合併症予防は、以下の点に重点を置くべきである:
1、積極的な治療、血糖値の厳格なコントロール、およびそのような空腹時、食後血糖値と糖化ヘモグロビン、脂質シリーズ、血圧、尿マイクロアルブミンなどを作るなどの指標を正常値内に制御されるようにする;
2、脂質異常症の積極的治療、食事療法を守り、動物性脂肪を控え、コレステロールの多い食品を制限し、必要に応じて脂質調整薬を使用する;
3.効果的な体重コントロールのための適切な運動;
4.血圧のコントロール;
5.禁煙、禁酒、正しい規則正しい糖尿病食習慣の確立;
6.合併症のタイムリーな発見と治療のための定期的な健康診断。
この記事をお読みいただきありがとうございました。もし記事中の意見にご賛同いただけましたら、「いいね!」を押していただき、山王製糖をフォローしてください!
糖尿病という病気については、最初のうちは合併症があり、気づかないうちに微妙な変化があるだけである。例えば、口が乾き、便が出にくい。ほとんどが内蔵の熱だが、湿気のこもった状態でもある。糖尿病について私見を述べたい。
1.糖尿病患者は脾胃の機能異常の結果であり、もちろん、漢方医学の脾臓は大地に属し、血液を輸送し、統一する機能全体に属し、脾臓という臓器を指すだけでなく、漢方医学の五臓はより重要な五臓の属性を指します。
2.脾臓と胃の機能に異常があると、身体のエネルギー変換に問題が生じ、飲食物が脾臓と胃で組織の細胞に吸収される栄養素に変換されない。これには糖分も含まれる。その結果、血液中の糖分が異常に上昇し、組織の細胞に吸収されなくなり、組織の細胞内の糖分が不足するのである。ヒトは糖代謝異常しか発見していないが、他の栄養異常もある。
3.血糖値の上昇を引き起こすのは脾臓と胃の機能異常であり、血糖値の上昇が合併症を引き起こすのではない。
4.臨床的には、脾胃の機能異常は、情緒障害、ストレス、焦り、気の火の形成、熱の陽明への拡散が主な原因である。湿が加わることも多い。六経絡の観点からは、各経絡に高血糖の現象があり、症例を具体的に確認する必要がある。栄養過多や運動不足も一因である。
予防は、幸せな気分を維持する必要があり、すべてのものを見下ろして、食事や栄養と彼らの物理的なニーズを調整する。規制は、特定の弁証法である必要があり、式で、証拠があり、式は半分の努力で2倍の結果を得るだろう証拠に対応しています。正常値を維持するために砂糖を下げるために単一の経口西洋医学は、合併症は遅かれ早かれ表示されます。
1992年以来、国際糖尿病連合とWHOが始めた「世界糖尿病デー」は毎年11月14日に開催され、今年は30回目の「世界糖尿病デー」で、世界の三大慢性病の一つとして、糖尿病患者の数は年々増加している。世界三大慢性疾患の一つとして、糖尿病患者数は年々増加しており、2019年に発表された研究調査によると、中国は世界で最も糖尿病患者数が多い国となり、中国の成人の2型糖尿病有病率は12.8%と高いことがわかった[1]。
2型糖尿病患者にとって、最も一般的な典型的症状は「三多くて一少」、すなわち、体重減少を伴う、より多く食べ、より多く飲み、より多く排尿することである;
さらに、糖尿病は、心血管疾患、神経障害、手足病変、腎疾患、皮膚感染症などの急性および慢性合併症や合併症を引き起こしやすい疾患でもある[2]。
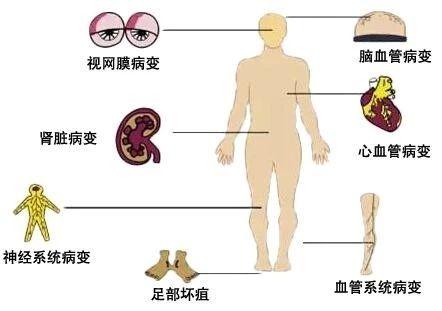
これらの症状は、2型糖尿病の初期には非常に無視されやすく、いったんコントロールが悪くなると、多くの合併症が深刻な形で噴出した場合、肉体的、心理的、医学的などあらゆる面で患者に重圧をもたらすため、積極的な介入と治療が糖尿病患者自身の身体の健康に対する最大の責任となる。
その中でも食事介入は、最も直感的で効果的、かつ実施が容易な糖尿病治療法であることは間違いない [3]。
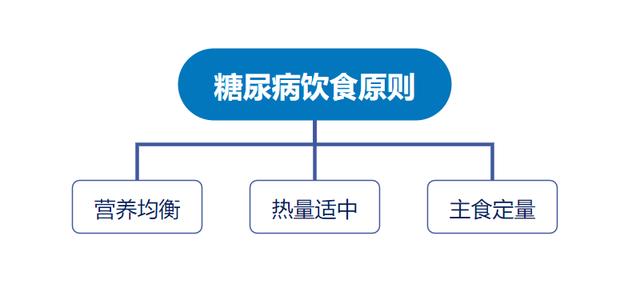
患者が毎日の食事で注意しなければならないことは何でしょうか? 一言で言えば、糖尿病患者が食事療法で守るべき3大原則がある:
栄養はバランスよく、カロリーは控えめで、主食は配給制である[4]。
- 毎日の栄養バランス
研究調査によると、栄養療法を強化し、科学的かつ合理的な栄養摂取を確保することで、糖尿病患者の治療効果を高め、代謝障害を回避することができる [5] 。
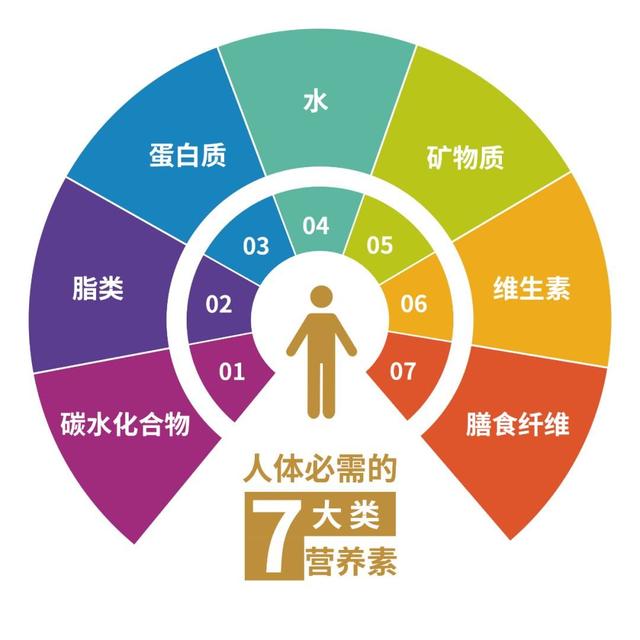
栄養バランスは、糖尿病患者が合理的に食事構造をアレンジする必要があり、人体は食物繊維、各種ビタミン、ミネラル...。栄養失調につながる単一の食事構造を避けるために、7つの栄養素をすべて摂取する必要がある;
- 1日の総摂取カロリーを厳しく管理する。
糖尿病患者にとって、総カロリーを超える食事を長期間摂取することは、血糖値や血中脂質に影響を与えるだけでなく、肥満の原因となり、体への負担を悪化させ、深刻で様々な合併症の発生を加速させる;
- 主食の配給。
主食が1日の総摂取カロリーの半分以上を占めるようにするだけでなく、粗と細、全粒穀物のミックスに注意を払うだけでなく、混合豆類は主食の総摂取量の1/3を占めている。それに応じて主食の摂取量を減らすために、より多くの炭素水を含む他の食品(サツマイモジャガイモなど)の消費など。
もちろん、毎日の食事に加えて、特定のグループの人々もいる:このような手術後の糖尿病患者、疾患を持つ糖尿病患者や高齢者の糖尿病患者など、全体的な物理的な品質が比較的悪く、制限も多く、単純な毎日の食事調整は、より多くの栄養ニーズを満たすことができない、いくつかの特別な、より正確な、専門家を取ることが必要である。メディカルニュートリションセラピー(MNT)、または食事代替療法は、砂糖中毒者の毎日の食事では難しい栄養補給を補うために行われる。
術後の糖尿病患者用:
術後は免疫力が低下し、高血糖と外部細菌に対する抵抗力が不十分であるため、創部感染を起こしやすく、術後の創傷治癒も容易ではない。この時、患者は傷の治癒を促進するために、自分の免疫システムを再強化するために、大量の良質のタンパク質と栄養素を補充する必要があるが、糖尿病患者にとって、普通の栄養素は血糖値の上昇を引き起こしやすいので、血糖値を安定させるためにバランスの取れた栄養素を補充しながら、専門的な栄養素を摂取するために糖尿病患者に適したアボット社のEnergiseを使用する必要があります。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。