尿酸値が高い人は腎機能が低い?その根拠は何ですか?
尿酸値が高い人は腎機能が低い?その根拠は何ですか?
まず最初に、私は医者ではありませんが、高尿酸血症患者です!個人的な経験から言わせてもらえば、高尿酸血症が長期間続くと腎臓の機能が低下する!私は高血圧、降圧剤の長期使用を持っているので、医師は、血液中の脂質、腎機能をチェックするために6ヶ月ごとに、2014年には、尿酸が490以上を持っていることを説明し、痛風がないため、この値は、薬の段階に達していない、医師はそれを見て、それは広東省の多くの人々がスープが好きで、魚介類を食べるため、高尿酸を持っているだけで、問題がないとは言いませんでした!これは何でもないので、毎年チェックした結果、2016年には、腎臓結石を得たが、石は非常に小さいので、pCmsを取る!翌年、ほぼ大晦日、再び結石があった!尿酸値は545で、痛風ではなかったので、医師はまだそれに対処しませんでした!18年に、私は体重が緩やかに減少していることを発見し、1年はほとんど長期降圧剤のため、10ポンドを失った、しばしば見出しを読んで、この点で自分の体に、より多くの注意されているので、この経験は、彼らがより明確に覚えている、19年の健康診断に、クレアチニンが高いことを発見し、114。医師は、これは尿酸が高いために引き起こされる疑いがあると言った、医師は報告書を読んで、私に安心するように助言し、フェブキソスタットを処方し、16日間食べて、尿酸は280に低下した。クレアチニンは96に低下し、臨界点の値は、式によると、糸球体濾過率はかろうじて80、これは腎臓の機能が損傷されていることを示しています。だから、今後、この問題に特別な注意を払う必要があります。つまり、尿酸を高いままにしないことです!これは私の経験ですが、私の友人には、たとえ尿酸値が高いという症状がなくても、ある程度は治療が必要であることを伝えてください!
皆さんは「痛風腎」という病気をご存知でしょうか?痛風腎は、痛風腎症または尿酸腎症とも呼ばれ、主に体内のプリン代謝障害、高血中尿酸、腎臓内の尿酸塩の長期沈着、結晶化、腎臓の間質性炎症による腎障害が原因です。
高尿酸の一般的な症状には痛風性関節炎だけでなく、腎臓障害も含まれるからです。しかし、高尿酸の人は必ず腎機能に問題があるというのは本当だろうか?答えはまだ明かさないでおこう。一歩ずつ前進し、問題の根本を知らなければ、大きな理解は得られない。
尿酸値が高くなる原因には、腎臓に関連するものとそうでないものがある。
健康な人の血中尿酸値は動的平衡状態にある。 動的平衡というのは、すべての人が毎日異なる尿酸値を持っているということであり、最後の1時間と次の1時間の尿酸値の差さえも意味している。このような動的平衡にはどのような意味があるのでしょうか?それは尿酸値を安定させるためである。このようなダイナミックバランスの理由は何でしょうか?つまり、尿酸の生成、吸収、排泄、分解のプロセスは、どの瞬間も同じではないからです。
尿酸値が高いかどうか、つまり高尿酸血症の時期に入るかどうか、あるいは血中尿酸値を基準にするかどうかを評価することは周知の事実である。いわゆる高尿酸血症は、通常のプリン体の食事、非同日2日目空腹時血中尿酸値≥420μmol / Lを指します。一部の患者は、健康診断で自分の血中尿酸値がこのレベルよりも高いことが判明し、恐れ始め、ラオス劉のアドバイスは、診断を確認するために、明日もう一度チェックすることです。
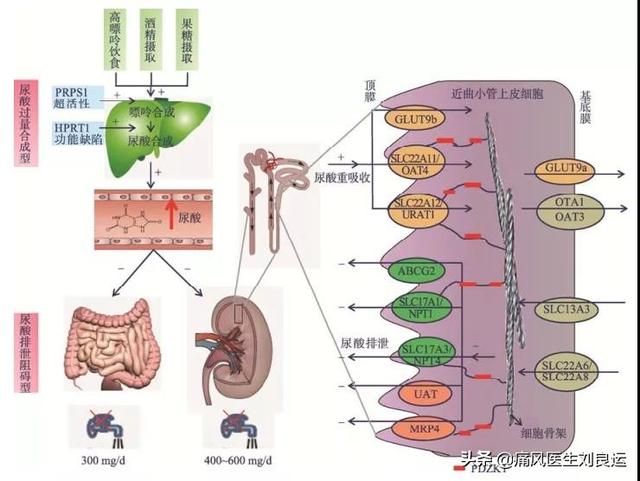
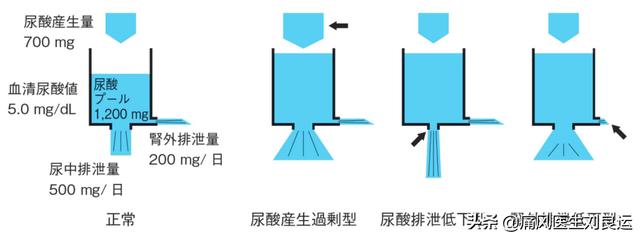
では、尿酸値が高くなったり、高尿酸血症が発症したりする原因は何だろうか?高尿酸血症は、プリン体の同化作用の亢進、尿酸の過剰産生、尿酸排泄の低下によって引き起こされる。ここでドアをノックする:尿酸の産生と排泄の調節は、遺伝的要因と環境要因の組み合わせによって支配されている。 尿酸の産生は、体内の代謝とプリン体の食事摂取に関係し、尿酸の排泄は主に腎代謝と腸の異化に関係している。言い換えれば、高尿酸血症の病因からすると、必ずしも腎代謝によるものではない。
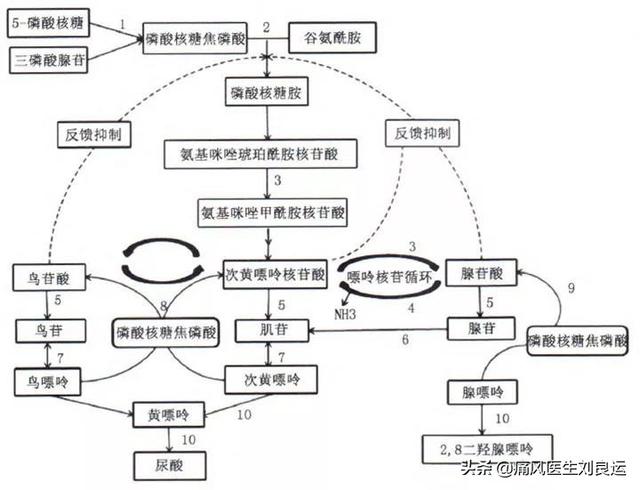
- 尿酸の産生増加:原因のない憎しみや理由のない愛など存在しないし、尿酸もどこからともなく生まれるわけではない。私たちの体内での尿酸生成は、80%がアミノ酸やリボースリン酸などの低分子化合物の合成と体内の核酸の分解、20%が摂取した食物中のヌクレオチドの分解によるものである。尿酸産生亢進の原因は、一般にヒポキサンチン・グアニンホスホリボシルトランスフェラーゼ欠損症やリボ核酸リン酸ピロリン酸合成酵素の活性亢進など、遺伝性のプリン代謝酵素異常であることが明らかになっている。
- 尿酸の排泄減少:尿酸は生成された後、体内に残ることはありませんが、正常な人の体内には一定量の尿酸があり、その総量は1200mgです。 一般的に尿酸の生成量は700mgで、排泄される尿酸の量もほぼこの値です。排泄経路は腎臓からの排泄、細菌による腸内分解、皮膚汗腺からの排泄などがありますが、腎臓からの排泄が主です。尿酸排泄が減少する主な原因としては、腎尿細管濾過の減少、尿細管再吸収の亢進、尿細管分泌の減少、尿酸結晶の沈着などがあり、このうち近位尿細管尿酸トランスポーター蛋白の異常が主な原因である。
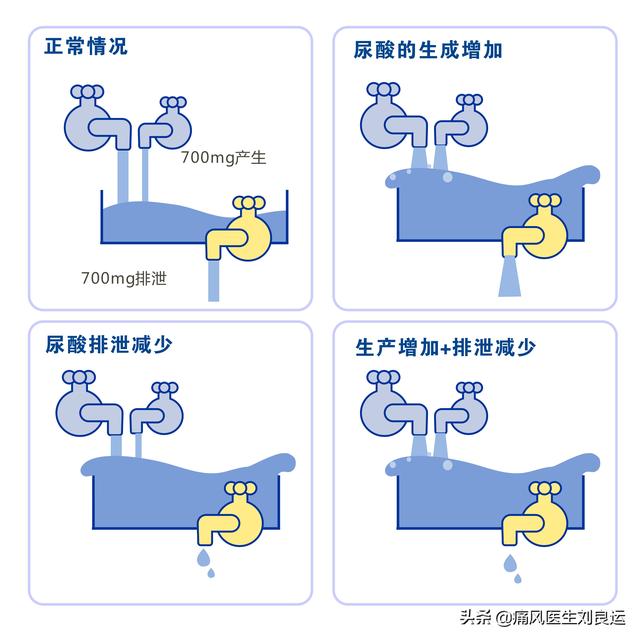
以上の分析から、尿酸値の高い人は尿酸の過剰産生が原因である可能性があり、腎臓とは関係がない。しかし、尿酸の排泄が低下して高尿酸血症になる人は多数派で、一般にその9割は尿酸の排泄障害があり、やはり腎臓と密接な関係がある。では、腎臓が尿酸排泄障害だから腎機能が悪いのか?読んでみよう。
高尿酸は腎臓に害を及ぼす可能性があるが、必ずしもそうではない。
以前は、大衆科学の記事で痛風の話をすると、誰かが同じような発言を残していった。"痛風は腎臓と関係があり、腎臓を治療せずに痛風を治療するのは詐欺だ "と。痛風と腎臓の尿酸排泄には一定の関係がありますが、すべてが関係しているわけではありません。
では、腎排泄によって尿酸が増えたとしても、腎機能は必ず低下するのだろうか?実はそうではない。冒頭でお話したように、痛風腎症の基本は高尿酸血症ですが、高尿酸血症の患者さんすべてに腎障害があるわけではありません。
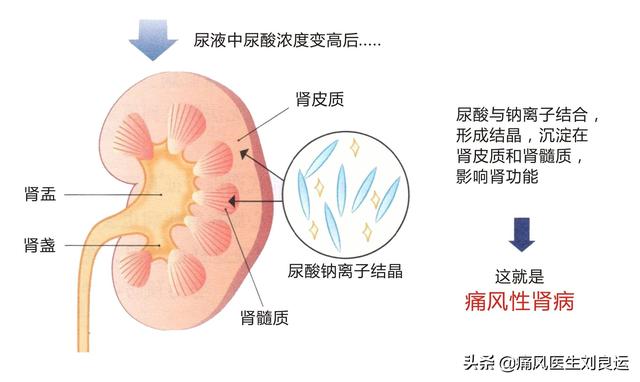
実際、高尿酸血症による痛風腎症の原因は、やはり主に腎臓の自己調節機構の破壊によって高血圧と蛋白尿を引き起こし、腎障害を悪化させることにある。痛風腎症の病態は、尿酸結晶の直接作用、尿酸による内皮細胞機能への影響、レニン・アンジオテンシン系およびシクロオキシゲナーゼ2系の活性化、炎症因子の障害、糸球体における重篤な血管障害の誘発、その他の代謝異常、尿酸トランスポーター蛋白の影響などが主な原因である。高尿酸による腎臓へのダメージは、やはり尿酸腎症や尿酸腎結石が主なものである。
- 急性尿酸腎症:主に腎間質および腎尿細管に多数の尿酸結晶が沈着し、尿細管内腔が尿酸で満たされ閉塞することにより、乏尿性の急性腎不全を来す。その臨床症状は、最初は24時間尿酸排泄量の上昇、多形結晶を伴う尿、血尿、白血球尿、徐々に乏尿、無尿となり、病状の悪化を伴い、24時間尿酸排泄量は減少または正常となる。
- 慢性尿酸腎症:一般に高尿酸血症患者の約20%に臨床症状がみられ、その発症は比較的緩やかである。 無症候性高尿酸血症の状態であれば、通常3年程度で腎機能障害が起こるが、その程度はそれほど大きくはない。慢性尿酸腎症の臨床症状には、腰痛や浮腫、高血圧、軽度の蛋白尿、酸尿、血尿、腎盂腎炎、頻尿、尿意切迫感、排尿痛などがある。
- 尿酸腎結石:尿酸値の高い患者の約25%が尿路結石を有しており、そのうちの80%が尿酸腎結石である。尿酸腎結石もまた、尿酸塩結晶が腎臓に沈着することによって引き起こされる。尿酸腎結石の症状は通常、尿中の砂や石の排出、腎臓領域や上腹部のコロコロとした痛みや鈍い痛み、一部の患者では尿路感染などで現れ、尿酸結石が大きくなると尿路の内腔を塞いで閉塞や体液貯留につながることもある。
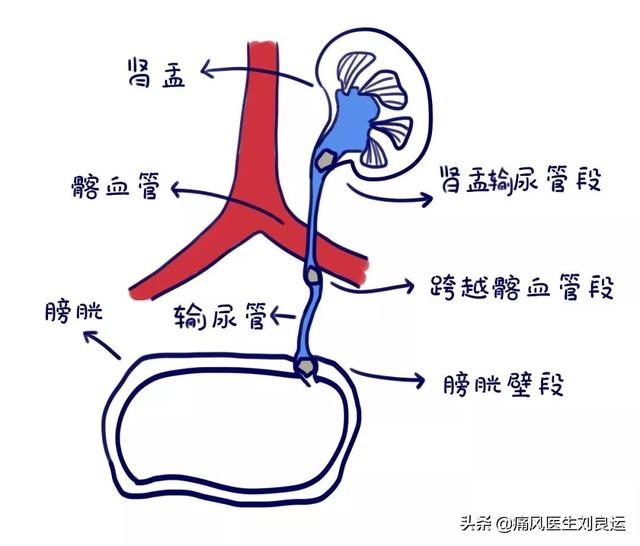
つまり、特に尿酸排泄障害による高尿酸血症は、高い状態が長く続くと、尿酸が腎臓に沈着し、間質性線維症や腎動脈硬化を引き起こしたり、尿酸塩結晶が結石として沈着したりします。特に尿量が少ない高尿酸血症は腎障害を起こしやすい。

高尿酸は、腎機能に影響を及ぼす場合は治療が必要である。
高尿酸血症が腎臓の機能に影響を及ぼすことがわかったとき、私たちはどうすればいいのでしょうか?まず、日常的に高尿酸血症があり、排尿が正常でなく、蛋白尿や血尿があり、尿量が減少していることがわかったら、適切な検査を受ける必要があります。
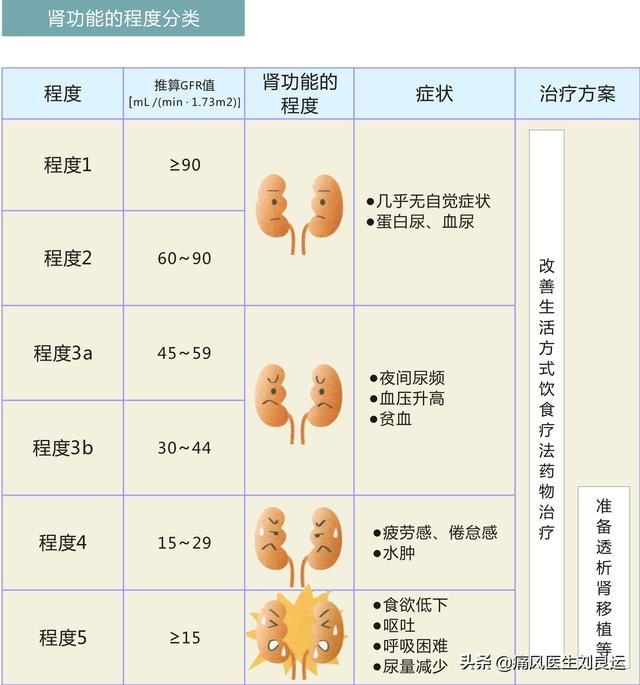
腎臓病の初期段階で、特異的で感度の高い指標を効果的かつ迅速に検出するにはどうすればよいでしょうか?通常、血清シスタチンC、尿素、クレアチニンおよび他の3つの物質を検出することができます。このうち、クレアチニンと尿素は腎機能の臨床評価によく使われ、血清シスタチンCは近年、腎臓病発見の診断に応用され、この3つの組み合わせは高い感度と特異性を持っています。
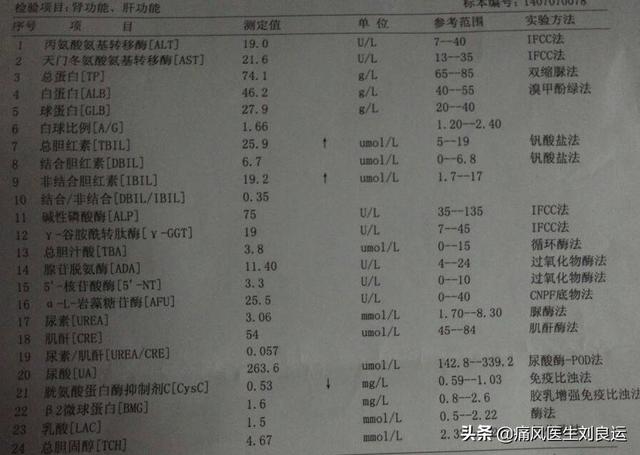
高尿酸血症で腎障害がある場合はどうすればよいのでしょうか?リュー博士の提案は、痛風性腎症が尿酸塩結晶によるものと判断され、血中クレアチニンの上昇、クレアチニンクリアランス<80ml/min、24時間尿蛋白>150mg、マイクロアルブミン>22.5mg/Lなど腎不全と診断できる場合は、高尿酸血症か痛風かによって異なる治療計画を立てるべきだというものです。
- 高尿酸血症患者の腎機能低下は、主に非薬物療法で治療される:一般的に言えば、高尿酸血症だけで、推奨される食事管理1日のプリン体摂取量は300mg以下、禁煙と禁酒、果糖をあまり含まない果物を多く食べる、1日の総摂取カロリーを制限するバランスの取れた食事;水を多く飲む、水を小分けにして飲む、1日2,000ml以上の水を飲む;運動は、ウォーキング、散歩、ジョギング、水泳などの中強度の有酸素運動を毎日30分以上行うことが推奨される;生活では、体重をコントロールし、疲労を避け、適度なプレッシャーを軽減し、睡眠を確保する。

- 痛風患者の腎機能低下は尿酸降下薬の選択に注意を要する:痛風の場合、非薬物療法とともに薬物療法が必要である。急性痛風の期間は、COX-2阻害薬クラスの非ステロイド性抗炎症薬を同時に使用することをお勧めします腎障害によって引き起こされる警戒、または30~50ミリリットル/分のeGFRで、eGFR <30ミリリットル/分の量を減らすために医師によって処方されたコルヒチンの使用が禁止されている場合;尿酸降下治療は、アロプリンの使用は、eGFR <15ミリリットル/分の腎機能が低下した患者の量を減らすために注意する必要があります、フェブキソスタット開始用量は10mg/日、軽度から中等度の腎機能障害患者では用量調節は不要、ベンズブロマロンは尿酸結石患者では使用不可、軽度から中等度の腎機能障害またはeGFR>60ml/分の患者では用量調節は不要。尿をアルカリ性にすることが推奨されており、尿pHが6.2~6.9の範囲であれば尿酸塩結晶の溶解と尿中への排出が促進されるが、尿pHが7.0を超えるとシュウ酸カルシウムやその他の結石が形成されやすくなる。
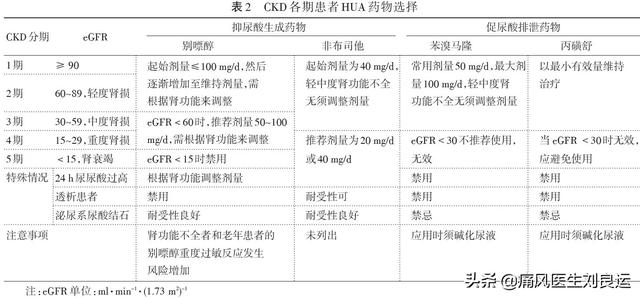
- 痛風性腎症の治療における中医学と西洋医学の統合:痛風性腎症の場合、慢性腎不全になれば透析治療や腎移植が必要になることは周知の通りだが、尿酸性腎症の場合は、従来の尿酸降下治療や利尿剤の合理的な使用が提案されている。同時に、漢方薬は腎臓を調え、熱と湿気を取り除き、結石を取り除き、血液循環を活性化し、関節のアプリケーションで瘀血を取り除くために使用することができ、腎臓の機能に加えて、補助するために脾臓と肺を必要とするだけでなく、多くの場合、脾臓と胃の健康で、肺を調え、メソッドに合わせて気を移動させる。老劉は、それが漢方薬であるか西洋薬であるかにかかわらず、自己使用または無差別使用は、腎臓の損傷を引き起こす可能性があり、腎臓の保全の治療で専門の医師に相談してくださいことを皆に思い出させたい。

一言で言えば高尿酸血症による腎機能障害が生じた場合は、クレアチニン、尿蛋白のモニタリングを行い、治療を行いながら少なくとも3ヶ月に1回は定期的に血中尿酸値を検査することが推奨される。通常、血中尿酸値が低下した後は、高尿酸血症やその他の代謝症候群の治療を積極的に行うことで、腎機能障害をある程度回復させることができる。
尿酸は核酸プリン塩基の代謝最終産物であり、腎臓から排泄される。大部分は糸球体で濾過され、近位尿細管でほぼ100%再吸収された後、近位尿細管の末端部で約50%分泌され、同じ部位で40~44%再吸収される。尿酸加水分解度は低く、416umol/L以上、結晶や結石を形成しやすく、関節腔、軟骨軟部組織、尿路、腎臓に沈着し、尿酸微結晶関節炎、軟部組織痛風結節形成、尿路、腎臓尿酸微結晶沈着や結石を引き起こし、腎尿細管障害や機能障害をもたらす。したがって、416umol/L以上の血清尿酸は高尿酸血症と診断されるべきである。
高尿酸血症は一般に2つのカテゴリーに分けられる:
I.一次増加 1.過剰生成:特発性高尿酸血症、先天性酵素系異常、リブロースリン酸ピロリン酸合成酵素またはヒポキサンチンリン酸リボシルトランスフェラーゼ欠損症、プリンヌクレオシド合成・異化亢進症、2.排泄低下:特発性・家族性若年性痛風腎症など、3.混合型:過剰生成と排泄低下の両方。
二次増加 1.過剰産生:白血病、多発性骨髄腫、真性赤血球減少症などの核酸代謝亢進症(特に化学療法時)、悪性貧血、熱傷、急性体重減少など、筋原性高尿酸血症、低酸素ストレス、無酸素運動、果糖取り込み、アルコール摂取、グリコーゲン貯蔵症I型などの細胞内エネルギー代謝異常、長期高カロリー食、核タンパクを多く含む食品(動物臓器など)の過食など 2.排泄の減少:慢性腎炎、糖尿病性腎症などの腎不全、呼吸性アシドーシス、糖尿病性ケトアシドーシス、乳酸アシドーシス、飢餓、グリコーゲン貯蔵症I型、妊娠中毒症、尿路閉塞などのアシドーシス、バルター症候群または偽バルター症候群、サイアザイド系または髄質ループ利尿薬、ピラジナミドなどの薬剤の使用。
そのため、血液検査で尿酸値が高尿酸血症(416umol/L以上)になると、腎臓に問題があると考えられる!
尿酸値が高い人は腎機能が低い?その根拠は何ですか?
李青、天津泰達病院
尿酸は体内の正常な代謝産物である。
尿酸の生成と排泄:細胞核内の核酸(DNA)は一連の代謝過程を経て最終的に尿酸に分解されるが、尿酸の大部分は腎臓を通過して体外に排泄される。尿酸の過剰産生や代謝酵素の機能障害、腎臓からの排泄障害など、この過程のどの時点でも問題が生じると、尿酸の上昇につながる。
尿酸の80%は体内細胞の代謝に由来し、プリン体を多く含む食品(動物の内臓、魚介類など)からの摂取はわずか20%であるため、食事要因は痛風の原因の一部に過ぎない。
一般的に高タンパク食品は核を多く含み、もちろん高プリン体食品でもある。しかし、牛乳のように高タンパク質でありながらプリン体をほとんど含まないものは、痛風患者でも安心して食べることができる。
尿酸値上昇の原因
尿酸が過剰に産生されたり、尿酸の排泄が減少したりすると、血中尿酸値が上昇することがある。
1.過剰発電:
外因性:多くの人がプリン体を多く含む食品をたくさん食べているとよく言われるが、その食品リストは多くの記事で紹介されているので、ここではこれ以上述べない。
内因性の原因:白血病、骨髄腫、赤血球減少症、横紋筋融解症、激しい運動、肥満、腫瘍に対する放射線療法や化学療法など、体の細胞を大量に破壊するような病気は、尿酸の上昇を引き起こす可能性がある。
さらに、尿酸を代謝する酵素に問題がある場合は、原発性高尿酸血症として知られる、より重篤な状態になることが多い。痛風性腎症の多くは原発性高尿酸血症が原因で、高血圧、高脂血症、糖尿病の "3高 "と関連することが多い。
2、排泄低下:腎不全、高血圧性腎疾患、多発性嚢胞腎、代謝性アシドーシス、甲状腺機能低下症、副甲状腺機能亢進症、さらに薬剤(利尿薬、アスピリン、シクロスポリン、アルコールなど)などが尿酸の排泄に影響を与え、高尿酸血症を引き起こす。そのため、慢性腎不全の人は痛風を合併していることが多く、尿酸値の高い人には利尿薬を慎重に使用する必要がある。
したがって、腎機能が悪いと尿酸の排泄が阻害され、一般に血中尿酸は高くなる。しかし、血中尿酸値の上昇は必ずしも腎機能低下の結果ではありません。
答えてくれ:
高尿酸血症には一般に2つの原因があり、1つは体内での尿酸の過剰合成で、通常は体内の酵素の代謝異常が関係している。もう1つの原因は尿酸の排泄低下で、急性および慢性の糸球体腎炎、腎不全などでよく見られる。腎臓が悪いとは限りません。何か問題があれば、定期的に病院で検査を受け、適時対策をとるようにしましょう。
高尿酸血症と腎臓の働きは、必ずしもあまり関係がない。
尿酸水に含まれる低分子は、排泄量の約75%を占める腎臓から排泄され、残りの25%は消化管から糞便の形で排泄される。
現在では、高尿酸血症は腎臓による排泄の低下に関係しているという研究もある。しかし、高尿酸血症の原因は比較的複雑で、排泄の問題に加えて過剰な産生もあるからである。
尿酸の発生源については、体内の通常の代謝によって80%が生成され、残りの約20%は食物摂取後に得られる。
結論として、尿酸と腎臓が関係しているかどうかを調べたい場合は、24時間尿中尿酸排泄量と腎機能検査を行えば、基本的にははっきりする。
腎機能が低下し、尿酸の排泄が障害されると、血中尿酸は通常上昇する。しかし、血中尿酸の上昇は必ずしも腎機能の低下によるものとは限りません。

尿酸は体内の正常な代謝産物である。細胞核内の核酸(DNA)は一連の代謝過程を経て最終的に尿酸に分解されるが、尿酸の大部分は腎臓を通過して体外に排泄される。
尿酸の過剰産生や代謝酵素の機能不全、腎臓からの排泄障害など、この時期のどの時点でも尿酸の上昇につながる可能性がある。
オーバージェネレーション
外因性:プリン体を多く含む食品の多量摂取を指すことが多い。
内因性の原因:白血病、骨髄腫、赤血球減少症、横紋筋融解症、激しい運動、肥満、腫瘍に対する放射線療法や化学療法など、体の細胞を大量に破壊するような病気は、尿酸の上昇を引き起こす可能性がある。

さらに、尿酸を代謝する酵素に問題がある場合は、原発性高尿酸血症として知られる、より重篤な状態になることが多い。痛風性腎症の多くは原発性高尿酸血症が原因で、高血圧、高脂血症、糖尿病の "3高 "を伴うことが多い。
退院の減少
腎不全、高血圧性腎疾患、多発性嚢胞腎、代謝性アシドーシス、甲状腺機能低下症、副甲状腺機能亢進症、薬剤(利尿薬、アスピリン、シクロスポリン、アルコールなど)は尿酸の排泄に影響を与え、高尿酸血症を引き起こすことがある。したがって、慢性腎不全の人は痛風と合併することが多く、尿酸値が高い人には利尿薬を慎重に使用する必要がある。
したがって、腎機能が悪いと尿酸の排泄が阻害され、一般に血中尿酸は高くなる。しかし、血中尿酸値の上昇は必ずしも腎機能低下の結果ではありません。
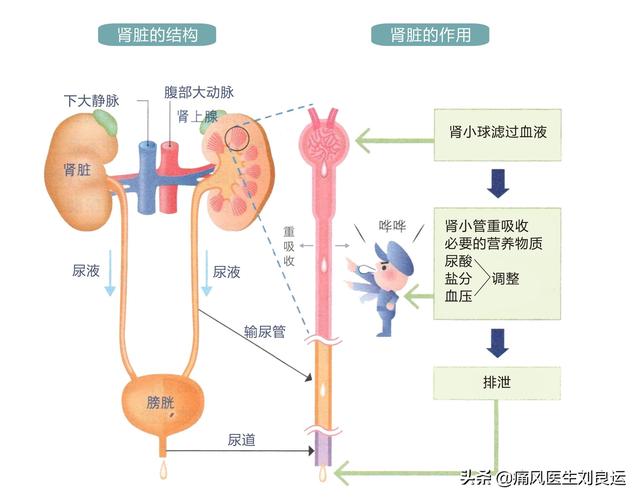
腎臓の主な機能は、体内で生成された老廃物、毒素、余分な水分を排泄することである。
腎臓がこのような激しい仕事をこなせるのは、その内部に糸球体と尿細管があるからである。糸球体は毛細血管からなる球状の構造で、私たちの体の血液フィルターである。 循環血液が糸球体の毛細血管を通過するとき、水と血漿中の低分子溶質(分子量の小さい血漿タンパク質を少量含む)は糸球体の濾過を通過して限外濾過液となることができる。
私たちの血液は毎日毎分流れており、糸球体は常にその役割を果たしている。糸球体から濾過される血漿は、一昼夜で最大180リットルにもなる!これは体重の約3倍に相当する!超濾過された血漿が糸球体を通過した後は、腎尿細管が仕事をする番だ。 この尿細管には再吸収機能があり、超濾過された体液からアミノ酸、タンパク質、有用な電解質、水分を血流に戻し、残りの老廃物、毒素、余分な水分は尿となって最終的に排泄されるが、人間が1日に排出する尿の量は通常約1.8リットルだ。
尿酸は人体のゴミの一種で、同様に腎臓から排泄される。痛風患者は血液中の尿酸が多すぎ、過飽和状態になると尿酸塩結晶を形成する。 このゴミが腎臓から排泄されると、腎組織に沈着する傾向があり、腎髄質や腎乳頭に尿酸塩結晶という形で現れ、その周囲を円形細胞や巨大細胞が取り囲んで反応し、痛風腎症になる。
腎臓は人体で最も耐久性のある臓器の一つである。初期には症状が出にくい。人体の腎臓は左右それぞれなので、尿酸塩結晶の影響で腎臓の機能が半減しても、患者さんによってはまだ調子がよく、普段の食事や生活にはあまり影響がありません。腎臓の機能がさらに低下すると、病状が急変することが多く、腎臓の機能は悪化の一途をたどり、最終的に腎不全で死亡する患者は17%から25%に上ります。
では、問題があると思いますか?
主人は背中の腎臓の両側があまり快適ではなく、締め付けられるような感じがあり、日勤の時はいいのですが、夜勤の時はもっとつらく、いい時もあれば悪い時もあり、いつも腎臓があまり良くないと感じています。2~3年前から続いており、年に1度、病院で検査を受けている。
病院では、超音波検査やあらゆる検査を行ったが、結果は正常で、腎臓には異常がない。しかし、私たちの体調が悪いのは明らかなのだから、問題がないわけがない。病院をいくつか変えたが、どこも同じような経過と言い分だった。心の中も疑問でいっぱいだ。
毎年医者に通っているのですが、どこが悪いのかわからないのです。私たちは皆、とても心配しているし、彼がとてもかわいそうだと思う。 今病気が見つからなければ、もし見つかったとしても、悪い知らせで大変なことになるのではないかと恐れている。
今年の前半、ある日夫が朝起きると、足の親指にぼんやりとした痛みを感じ、その場所が少し赤く腫れていた。午後には歩くのも困難なほど痛みがひどくなり、タクシーで病院に行った。検査の結果、痛風、つまり尿酸値が高いことがわかった。
腎臓の解毒機能が低下すると、このような一連の問題が発生します。しかし、病院の医師は良い治療法を持っていないので、あなたは唯一のあなたの食事療法を制御し、より多くの水を飲む、運動、おそらくいくつかの一般的なことわざを自分自身に頼ることができます。
それでも問題は解決しなかった。その後、私は夫に、漢方医に相談し、漢方薬で体調を整えることを勧めた。主人は漢方医の診察を受け、一定期間漢方薬を飲んだところ、以前病院で飲んだ薬よりずっと調子がよくなった。現在も体調を整えるために漢方薬を服用しており、毎日私が薬を煮出し、仕事から帰ってきてから飲むようにしている。
気分が悪ければ医者に行き、何も疑わず、ただ医者の言うことを聞くことだ。
アーデンヘルシーリビングのシニア栄養士の段雲です。 栄養士、母子理学療法士として長い間働いてきました。今は中医学の健康管理に携わっていますので、一緒に健康と栄養について考えていきましょう。

尿酸値が高い人が必ずしも腎臓に問題を抱えているとは限らない。
尿酸はプリン体の代謝産物であり、細胞の異化の最終産物の一つだからである。そして、尿酸の過剰生産や排泄の低下は、痛風発作の原因である尿酸の蓄積を引き起こす。
研究によると、尿酸の80%は内因性プリン体代謝に由来し、20%はプリン体を多く含む食事に由来する。そして、高尿酸は外因性尿酸の増加と体内尿酸の排泄低下によって引き起こされる。
一方、尿酸の排泄は主に腎臓(66%)と腸(34%)で行われるため、腎臓の排泄が悪いと尿酸が高くなる可能性がある;
一方、プリン体を多く含む食品の摂り過ぎも高尿酸の引き金になる。 米国に住むフィリピン人の血中尿酸値の平均は、フィリピンの現地に住む同じ民族の人々よりも高い。このことは、高プリン体の北米食を摂ることで、腎臓の尿酸排泄能力が制限される人がいることを示唆している。実際、血中尿酸を上昇させるビールの効果は、高プリン体食の効果よりも強かった。また、飢餓状態になると血中尿酸が急激に増加し、アセト酢酸とβ-ヒドロキシ酪酸の血中濃度が上昇することに伴って痛風が誘発され、ヘモケトーシスが起こり、血清尿酸の排泄が減少することもある。
以上が私の答えです。もし何か質問や問題があれば、コメントで指摘してください!
最後に、私たち管理栄養士チームのフォローを歓迎します!
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。