ステージ1とステージ2の糖尿病の違いは何ですか?
ステージ1とステージ2の糖尿病の違いは何ですか?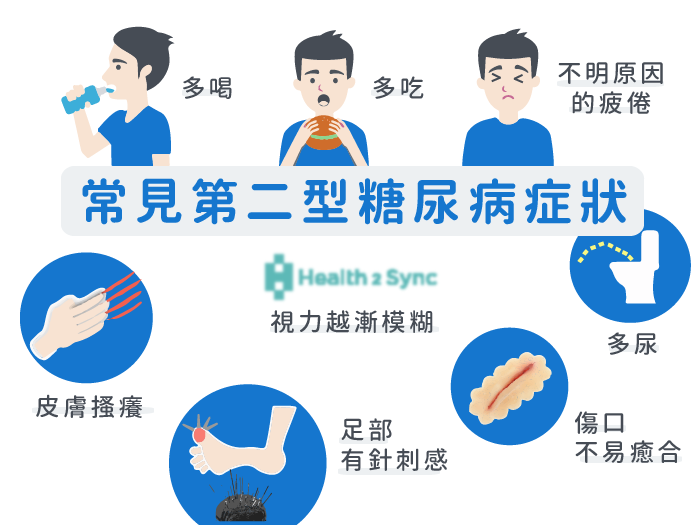
糖尿病には1つの病期と2つの病期があるというのは誤りである。糖尿病は、糖尿病前症(空腹時血糖障害IFG:空腹時血糖6.1〜7.0mmol/L、耐糖能異常IGT:血糖負荷2時間後血糖7.8〜11.1mmol/L、またはIFG/IGTの両方を含む)、糖尿病初期、糖尿病中期、糖尿病進行期に分けられる。糖尿病は、グルコース代謝障害を主症状とし、遺伝因子と環境因子の組み合わせによって引き起こされる臨床症候群のグループである。糖尿病は、1型糖尿病、2型糖尿病、特殊型糖尿病、妊娠糖尿病の4つのタイプに分けられ、1型糖尿病、2型糖尿病、妊娠糖尿病が一般的なタイプである。中国の成人の糖尿病有病率は10.4%、40歳未満の糖尿病有病率は5.9%と高く、発症の若年化が進んでいる。糖尿病は様々な慢性合併症を合併し、臓器機能障害や不全、さらには障害や死亡に至ることもある。糖尿病は、空腹時血糖値7.0mmol/L以上、または血糖負荷2時間後血糖値11.1mmol/L以上、または不規則血糖値11.1mmol/L以上で診断される。空腹時血糖値だけでは糖尿病の見逃し診断率が高く、経口負荷試験(OGTT)後に空腹時血糖値と2時間後血糖値の両方を調べるのが理想的であり、糖尿病の見逃し診断率を下げるためには空腹時血糖値≧6.1mmol/L、またはランダム血糖値≧7.8mmol/Lの時にOGTTを行うことが推奨されている。

1型糖尿病 1型糖尿病は、膵臓β細胞の著しい減少または消失によるインスリン分泌の著しい減少または欠如によって引き起こされる、インスリン依存性糖尿病である。1型糖尿病は、2つのタイプと3つのサブタイプに分類され、その大部分は自己免疫起源であり、遺伝的、環境的、および自己免疫的要因に関連している可能性がある。1型糖尿病は、以下の特徴を持っている:発症年齢は通常30歳未満である;1型糖尿病は以下の特徴を有する:発症年齢は通常1歳未満である;3つ以上1つ未満の症状が明らかである;ケトーシスまたはケトアシドーシスの発症;非肥満体型;空腹時または食後期における血清C-ペプチド濃度の著しい低下;および自己免疫マーカー。1型糖尿病はリンパ球によって媒介される自己免疫疾患であり、免疫性膵島炎症および選択的膵島β細胞損傷によって特徴づけられる。特異抗原、組織適合性抗原、およびT-リンパ球レセプターは3つの複合体を形成し、これらは一緒になって免疫応答に関与する。これらは共に免疫応答に関与し、Tリンパ球を活性化し、特異的免疫認識の条件下で膵島β細胞破壊のプロセスを開始する。
2型糖尿病 2型糖尿病はインスリン非依存性糖尿病であり、膵β細胞機能の欠損を伴うインスリンの糖代謝調節能の低下(インスリン抵抗性)により、インスリン分泌が低下(または相対的に低下)する糖尿病型であり、異質性が大きい。2型糖尿病の多くは複数の遺伝子や環境因子の関与と相互作用の結果であり、インスリン抵抗性とインスリン分泌不全が2型糖尿病の基本的特徴である。インスリン抵抗性とインスリン分泌不全は2型糖尿病の本質的な特徴であり、インスリン抵抗性は肥満やメタボリックシンドロームと強く関連している。血糖値は1型糖尿病と2型糖尿病を区別せず、1型糖尿病の典型的特徴とされる糖尿病性ケトアシドーシス(DKA)さえも2型糖尿病で起こる。
妊娠糖尿病
1.妊娠糖尿病(GDM):妊娠中に程度の差はあるが、血糖値が明らかな糖尿病のレベルには達していない糖代謝異常を指す:妊娠中の75gブドウ糖負荷試験(OGTT)、空腹時血糖値5.1~7.0mmol/L未満、OGTT1時間血糖値≧10.0mmol/L、OGTT2時間血糖値8.5~11.1mmol/Lのいずれかを満たせばGDMと診断できる。上記の基準のいずれかを満たせばGDMと診断される。
2.顕性妊娠糖尿病(ODM):妊娠中のいずれかの時点で検出され、非妊娠集団における糖尿病の診断基準を満たすもの:空腹時血糖値7.0mmol/L以上、または血糖負荷2時間後血糖値11.1mmol/L以上、または不規則血糖値11.1mmol/L以上。
3.妊娠糖尿病(PGDM):妊娠前に診断された1型、2型または特殊型の糖尿病を指す。
特殊な糖尿病
病因が比較的はっきりしている糖尿病である。
1.膵β細胞機能の遺伝子異常:(1)ミトコンドリアDNA変異糖尿病:ミトコンドリア遺伝子変異糖尿病は、最も一般的な単一遺伝子変異糖尿病であり、中国成人の糖尿病患者の0.6%を占める。ミトコンドリア遺伝子変異糖尿病の大部分は、ミトコンドリアのロイシントランスポーターRNA遺伝子[tRNALeu(UUR)]上のミトコンドリアヌクレオチド配列3243位のA→G(A3243G)変異によって引き起こされる。最も一般的な臨床症状は、母性遺伝、糖尿病、またはそれに伴う難聴である。(2)第12染色体、肝細胞核因子-1α(HNF-1α)変異(MODY3)。(3)第7染色体、グルコキナーゼ(GCK)遺伝子の変異(MODY2)。(4)第20染色体、肝細胞核因子-4α(HNF-4α)遺伝子変異(MODY1)。
2.インスリン作用の遺伝的欠陥:A型インスリン抵抗性、小人レプラコーンそっくり症候群、Rashon-Mendenhall症候群、
脂肪萎縮性糖尿病。
3.膵外分泌疾患:膵炎、外傷・膵切除後、膵腫瘍、膵嚢胞性線維症、血色素症、線維石灰化性膵疾患。
4.内分泌疾患:先端巨大症、クッシング症候群、膵高グルカゴン腫瘍、褐色細胞腫、甲状腺機能亢進症、成長抑制腫瘍、アルドステロン腫瘍。
5.薬剤または化学物質による糖尿病:バコール(N-3ピリジニルメチルN-Pニトロフェニル尿素)、ペンタミジン、ナイアシン、グルココルチコイド、甲状腺ホルモン、ジアゼパム、β-アドレナリン作動薬、サイアザイド系利尿薬、フェニトインナトリウム、α-インターフェロン。
6.感染症:先天性風疹、サイトメガロウイルス感染症。
7.一般的でない免疫介在性糖尿病:スティッフマン症候群、インスリン自己免疫症候群、インスリン受容体抗体。
8.糖尿病に関連するその他の遺伝的症候群:ダウン症候群、クラインフェルター症候群、ターナー症候群、ウォルフラム症候群、フリードライヒ失調症、ハンチントン舞踏病、ローレンス-ムーン-バイデル症候群、強直性筋ジストロフィー、ポルフィリン症、プラダー・ウィリー症候群
生活習慣への介入と薬物療法
1型糖尿病は生涯インスリンで治療すべきである。糖尿病発症のリスクを減らすために、糖尿病予備軍には生活習慣への介入を行うべきである。生活習慣だけでは十分な血糖コントロールが得られない場合(HbA1≧7%)には、メトホルミンを第一選択として薬物療法を開始する。経口メトホルミンは糖尿病の基本薬であり、禁忌がなければ糖尿病レジメンに残すべきである。単剤治療で血糖が改善しない場合は、作用機序の異なる2剤、あるいは3剤を組み合わせて使用する。それでも血糖値が基準値に達しない場合は、治療プログラムを複数のインスリン療法に調整する。
2型糖尿病患者の血糖コントロール目標は、HbA1<7%、血圧<130/80mmHg、LDL-C<2.6mmol/L(アテローム性動脈硬化性心血管病を合併していない場合)、または<1.8mmol/L(アテローム性動脈硬化性心血管病を合併している場合)、BMI<24.0kg/m²というように、各指標のコントロール要件を層別化すべきである。代謝障害を是正し、症状を除去し、良好な栄養状態とQOLを維持し、細小血管合併症、大血管アテローム性動脈硬化症、その他の心血管・脳血管疾患合併症の発生と進行を予防・遅延させる。高血糖、冠状動脈性心疾患、高脂血症、その他の心血管疾患を合併している2型糖尿病患者は、心血管疾患や糖尿病性微小血管症の発生を予防するために、血糖降下、血圧降下、脂質調整、アスピリンや抗血小板療法の適用などの総合的な管理対策をとることが推奨される。
妊娠糖尿病の血糖コントロール目標:空腹時、食前または就寝時血糖3.3~5.3mmol/L、食後1時間血糖≦7.8mmol/L、または食後2時間血糖≦6.7mmol/L、Hbalcは可能な限り6.0%未満にコントロールする。経口血糖降下薬の使用は避け、食事療法で血糖がコントロールできない場合はインスリン療法を行う。
中国医学の応用
新たに改訂された中国の2型糖尿病予防・管理ガイドライン(2017年版)では、「糖尿病と漢方」の項目が追加され、2型糖尿病の臨床治療はエビデンスに基づいた治療が行われている。気陰両虚の糖尿病予備軍には生活習慣の介入+天啓糖衣カプセル、メトホルミン単独では効果が乏しい気陰両虚の患者には金梨大顆粒、初期・中期の腸湿熱症候群には葛根湯の内服、初期・中期の肝鬱胃熱症候群には大柴胡湯の内服に減量加算が推奨されている。合併症のあるものでは、気滞・瘀血を伴う非価値性網膜症の患者には複方丹心滴丸を、気陰両虚・肝腎機能不全・眼道停滞を伴う単純性網膜症の患者には清明顆粒を服用する。
薬事ウェブサイトの権威ある解釈を無断で複製することは禁じられており、盗用は告訴される。
世の中のあらゆるものは、それが持つ性質によって分類されている。
糖尿病には2つのタイプがあり、1つ目は1型糖尿病、2つ目は2型糖尿病である。この2種類の糖尿病には当然違いがあり、その違いは以下の通りである:
1型糖尿病:1型糖尿病の患者は、一般的に古いです、そして、1型糖尿病の発症は、病気によって引き起こされた内分泌の混乱を誘発する患者の体の機能の老化によるものがほとんどです。1型糖尿病の患者は、一般的に、糖尿病の明白な特徴を持っていない、1型糖尿病は、患者の体の徴候で明示されるそのマイナーな合併症のいくつかであるなど:ヘルニアの腫れ、眼底出血など、しばしば誤診される、1型糖尿病の糖尿病の本当の診断は、一般的に、患者が全身検査をしに行ったときです。1型糖尿病の患者は、一般的に一生合成インスリンに依存し、自分の体を正常に機能させるために毎日自分のインスリン注射をする必要があることを意味します。
2型糖尿病:2型糖尿病の患者は明らかな糖尿病の特徴がある期間です。 2型糖尿病の特徴は:三多くて一少、つまり、患者は突然たくさん食べて、たくさん排尿して、たくさん汗をかいて、たくさん水を飲みますが、患者の体はまだ日に日に衰えています。2型糖尿病の患者は、自分でインスリンを注射して血糖値をコントロールするのではなく、医師とよく相談し、専門家のアドバイスに従って、段階的に血糖値のコントロールを行い、体のすべての指数を標準値にする必要があります。心血管合併症は2型糖尿病患者に非常に多いので、患者は自分の体の変化を観察することに細心の注意を払い、病変をタイムリーに発見するためにタイムリーな治療を受けるべきである。
講師:Zhang Yingze、中国保定市中医薬第一病院内分泌科副主任医師。
専門は糖尿病とその合併症、甲状腺疾患とその他の内分泌代謝疾患、中医学と西洋医学の併用による雑多な疾患の治療。
この記事がお役に立ちましたら、ぜひ「いいね!」やお友達への推薦、[Medlink Media]のフォローをお願いします。
第I相と第II相がない、この概念は間違っている、糖尿病は、第I型糖尿病、第II型糖尿病、妊娠糖尿病、糖尿病の他の特別なタイプに分けることができる、第I型糖尿病は、発症の低年齢、青少年でより一般的な、インスリン感受性、3つ以上の症状が明らかである、自分のインスリンの絶対的な不足、インスリン治療の注射の必要性、第II型糖尿病は、中年と老人でより一般的である、症状は、インスリンに、非定型です。不十分な分泌を持つ抵抗性、妊娠糖尿病は、ホルモンレベルの変化、インスリン抵抗性のために妊娠中の女性の血中グルコース増加であり、血中グルコースレベルのほとんどは、出産の終了後に正常に戻り、特別なタイプの糖尿病のより多くの種類があります。
招待してくれてありがとう。
糖尿病は慢性進行性疾患であり、その進行度によって無症状期と症候性期に分類される。
1 無症候期:患者の多くは中年以上で自覚症状がなく、できものの再発や眼底病変などの合併症、あるいは健康診断などで病院を受診して初めて糖尿病と判明することが多い。この時期はさらに次のように分けられる。この時期には微小血管疾患もあり、生化学的代謝は正常ではない。糖尿病の徴候のない患者、空腹時血糖は正常であるが、ホルモン刺激テストをしなさい、グルコース負荷テスト肯定的な刺激できる。潜伏期間。まだ症状がありませんが、経口ブドウ糖負荷試験は陽性であり、空腹時血糖はわずかに高く、食事の後に高血糖と高尿糖があり、インスリン放出試験はインスリン分泌の減少を示すことができます。無症候性糖尿病の患者は、合理的な食事コントロール、適切な身体運動の遵守、適切な治療の後、良くなるか、よりゆっくりと発症することができます。
2 徴候の段階:糖尿病は臨床の段階に入りました、徴候の異なる厳しさがあるかもしれません、徴候のその典型的な自己認識は「3つ多く、1つ少ない」です、食事の後の空腹時の血グルコースと血グルコース2時間は明らかに高めです、そして、尿糖は陽性です。
中医学における糖尿病の病期分類については以下の通りである。
1陰の不足と陽の過活動:体の症状は薄いか、または薄さの症状がないことができ、紅潮した顔、苔の少ない赤い舌、手のひらと足と窩の心臓が熱い、午後と夜の発汗、ほてり、より多くの飲酒、食事、排尿を伴う、時には腰や膝、足腰の弱さを伴う。
処方:陰を養い熱を取り除くには、Sha Shen、Pueraria Mirifica、Ophiopogon、Radix Rehmanniae Praeparata、Rhizoma Polygonati、Rhizoma Polygonati Odorati、Rhizoma Polygonati Odorati、Rhizoma Polygonati Odorati、その他の薬剤を適度に組み合わせて用いる。
2気陰虚:顔が紅潮し、舌が赤く苔が少ない、手のひらと足と心窩部が熱く、午後にほてり、寝汗をかき、飲酒と食事と排尿を伴い、時に腰と膝の脱力と脚の脱力を伴い、眠く、横になっているのが好きで、動きが悪く、息が少なく、口が達者でなく、疲れやすい。
治療:気を益し、陰を養うには、人参、ハトムギ、オウギ、オドリコソウ、オタネニンジン、オタネニンジン、オタネニンジン、オタネニンジン、オタネニンジン、オタネニンジン、オタネニンジン、オタネニンジン、オタネニンジン、オタネニンジン、オタネニンジン、オタネニンジンなどの薬と、その他の薬を適度に組み合わせて用いる。
3陰陽虚:顔が紅潮し、舌が赤く苔が少ない、手のひらと足と心窩部が熱く、午後にほてり、寝汗をかき、飲酒、食事、排尿を伴い、時に腰や膝の脱力感や脱力感、眠気、横になっているのが好きで邪悪な動き、呼吸が少なく言葉が不明瞭、疲労感、自己発汗と寝汗の両方、悪寒、暑さを恐れる。
治法:以滋阴益气祝阳为主,可以使用巴戟天,杜仲,菟丝子,肉苁蓉,人参,黄芪,党参,沙,葛根,麦,冬,生地,玉竹,五味子,女贞子,旱莲草等药物的合理配伍使用。
4気、血、陰と陽が弱い嘉義血瘀症状:紅潮した顔、苔の少ない赤い舌、手のひらと足と窩の心臓が熱い、午後と寝汗のホットフラッシュ、そしてより多くの食べ物や排尿を飲むと、時には腰椎と膝の弱点の足腰の弱さを伴う、眠い、横になって邪悪な動きのように、少ない息と怠惰な、疲労、自発汗と寝汗の両方、寒さと熱の恐怖、手足のしびれ、めまいや立ちくらみ、パニックや息切れ。
Treatment: To regulate the qi, blood, yin and yang of the five organs, activate blood circulation and remove blood stasis, we can use a reasonable combination of Panax ginseng, Salvia miltiorrhiza, Ginkgo biloba, Angelica sinensis, Radix Paeonia lactiflora, Rhizoma Ligustici Chuanxiong, Radix rehmanniae Praeparata, Radix et Rhizoma Euphrasiae, Radix et Rhizoma Dioscoreae, Radix et Rhizoma Dioscoreae, Radix et Rhizoma Dioscoreae, Radix et Rhizoma Glycineae and other medicines.
注:上記の身分証明書と医薬品は、個人の体質に合わせて、医師の指導のもとで使用してください!
糖尿病とは何か?糖尿病」は糖分を漏らしてしまうのか?
糖尿病は、ブドウ糖の代謝を調節するインスリンに異常が生じた結果、最終的に血糖値が上昇する病気である。 糖尿病が重症化すると、本当に糖が小便のように出てくる!そして、どのような治療が必要なのか?
まず、糖尿病の分類を理解しよう:1型糖尿病、2型糖尿病、特殊型糖尿病、妊娠糖尿病、これは主に1型糖尿病と2型糖尿病であり、2型糖尿病が最も高い割合を占めている。
1型糖尿病はインスリンに絶対的に依存しているが、1型糖尿病患者の膵島B細胞は深刻なダメージを受けているため、経口薬の効果はほとんどがインスリン感受性を高めるか、インスリン分泌を促進することであり、そのうちのいくつかはグルコースの嫌気性発酵を促進することであり、そのうちのいくつかはグルコースの吸収と肝グルコネシン生成を阻害することであるため、経口薬は1型糖尿病の治療には効果がない。
2型糖尿病は非依存性糖尿病です、なぜなら、2型糖尿病患者の膵島B細胞は損傷され、グルコース代謝の間にインスリン分泌障害またはインスリン感作抵抗性をもたらし、血グルコースの上昇を引き起こします。食事管理と運動治療をしても、血糖値がまだ高い場合は、医師の診察を受け、医師の指示に適時に従い、合理的で正確な薬物療法を行い、必要に応じてインスリンの共同投与を行う必要があります。
妊娠糖尿病とは、妊娠中に発見された糖尿病または耐糖能異常のことで、妊娠中の血糖コントロールを軽視してはならず、食事管理と運動、必要に応じてインスリン投与で治療できる。
特定のタイプの糖尿病は、膵島B細胞機能の遺伝的欠陥、膵外分泌異常症、内分泌疾患、感染症、薬物、化学物質の結果である。
要約すると、1型糖尿病と2型糖尿病の違いは以下の通りである。
1型糖尿病は青少年や子供に多く、2型糖尿病は若年成人や高齢者に多い;
1型糖尿病は発症が早く、ケトーシスになりやすいが、2型糖尿病は発症が遅く、ケトーシスになりにくい;
1型糖尿病は発症前は正常体重かやせ型、発症後は体重減少、場合によってはやせ型、2型糖尿病は発症前は過体重か肥満、発症後は体重減少が起こる;
1型糖尿病の臨床症状は明らかに「飲み過ぎ、食べ過ぎ、排尿過多」だが、2型糖尿病は目立たない;
1型糖尿病と診断されればインスリン療法が行われ、2型糖尿病と診断されれば、その重症度と原因に応じて対応する治療が行われる。
私は、医療関係者の多くは、膵臓細胞が壊死している、インスリンを分泌しないなどの二次性糖尿病として説明1型糖尿病になりやすいなど、誤解を説明し、実際には、正確ではありません、①1型糖尿病膵島細胞は壊死していない、ただ動作しません、条件が熟したら、それは仕事を再開することが可能である、つまり、それが動作しないことを意味するものではありません。型糖尿病は2型糖尿病に変わることができます。1型糖尿病理論、回復の可能性もある、1型糖尿病患者スティックに多くの医療関係者、これは真実ではない、1型糖尿病患者は、ほとんどの子供や若者であり、約5%かそこらの割合は、人々の大半は、2型糖尿病、または妊娠糖尿病、腫瘍壊死高血糖によって引き起こされる臓器損傷などです!
1型糖尿病と2型糖尿病の違い。
まず、1つは1つであり、1つは2つである。
ハハ、冗談だよ。
病因については複雑で、今のところI型とII型の原因についてはあまりはっきりしていない。これもあなたが知りたいことではないと思う。
つまり、簡単に言うと、膵臓の機能の差です。ただ、膵臓の伝導機能が悪くなる原因が違うだけなのだ。平たく言えば、一方は叩かれ、もう一方は棒で叩かれる。
1型は、膵臓の機能がほとんど残っていないため、インスリンを摂取しなければ維持できない状態だ。
2型の膵島の機能は少し良くなり、それほど悪くはないが、インスリン抵抗性がある。インスリン抵抗性とは:例えば、体内のインスリン1単位が、以前は10個のブドウ糖を細胞に入れることができたのに対し、現在は5個のブドウ糖しか細胞に入れることができない。通常、初期の段階ではインスリンは必要ありません。
プロの医師があなたの質問に答えます。
糖尿病は1型と2型に分類される!
1型は患者の約5%を占め、青少年に多い。 主な原因は、膵臓のβ細胞が破壊され、インスリンが分泌されなくなることである。血糖値は上昇する!治療のほとんどはインスリンを必要とする!薬物療法は効果がない。
2型は約95%が中高年に多い。主にインスリン抵抗性とインスリン分泌不足である。医師は、体がインスリンに抵抗するため、分泌されたインスリンの効きが悪くなる。あるいはインスリンが正常ほど分泌されず、血糖値が上昇する!
糖尿病の症状は、三多くて一少、つまり、飲酒量が増え、排尿量が増え、食べる量が増え、体重が減るということに要約される。
1型は有症状であり、多くは症状が3つ多く、1つ少ない!
2型患者の半数以上は無症状であり、高血糖は病院で他の病気の検査を受ける際に指摘される!
診断:空腹時血糖値≧7.0またはランダム血糖値≧11.1!
ヒトの正常な血糖値は3.9~6.1mmol/Lである。
糖尿病の合併症
- 腎炎、膀胱炎、腎周囲膿瘍、足底苔癬、白癬などの複雑な感染症!
- 糖尿病性腎症(1型糖尿病の主な死因)、網膜症(失明の主な原因)、心筋症などの微小血管症。
- 冠動脈性心疾患、脳梗塞、脳出血などの大血管病変(2型糖尿病における死因のひとつとされている)
- 神経障害 例えば、手足のしびれ、痛みに対する過敏症、ひどい場合には感覚がなくなる。
- 高張性高血糖昏睡、ケトアシドーシス!
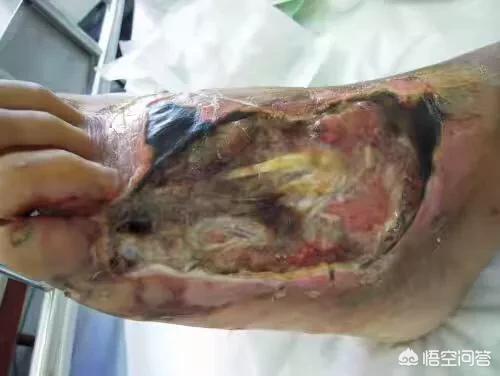
- 糖尿病における非外傷性切断の主な原因である糖尿病足!下の写真は糖尿病の足です。
硬化
1型は主にインスリンで治療する!
プレタイプ2の治療には、食事療法と運動療法が用いられる!食事療法と運動療法で血糖値を7!を下回らない場合は、薬物療法が必要となる! ビグアナイド系、グリニド系、スルホニル尿素系、グリタゾン系、グルコース酵素阻害薬などの経口薬が使用されます。内分泌専門医に相談し、病状に応じた薬の選択を指導してもらうことをお勧めします!インスリンも使用できる。
フォロー、「いいね!」、コメント、ツイート、プライベートメッセージでのアドバイスなど、お気軽にどうぞ!
糖尿病は1型糖尿病、2型糖尿病、妊娠糖尿病、その他の特殊な糖尿病に分けられる。
1型糖尿病は発症年齢が低く、青少年に多い。 インスリン感受性が高く、3増1減の症状が明らかで、自身のインスリンが絶対的に不足しているため、治療にはインスリン注射が必要である。一般的に1日4回のインスリン注射が必要で、それぞれ3食前の食事時インスリン注射と就寝前の基礎インスリン注射を行う。
2型糖尿病は中高年に多く、非典型的な症状を呈し、分泌不足を伴うインスリン抵抗性(相対的分泌不全)が主体です。 一般的には、基礎インスリンを1日1回就寝前に、プレミックスインスリンを朝食前と夕食前に注射するか、1日4回注射するかを選択します。
妊娠糖尿病とは、妊娠中にホルモンレベルの変化やインスリン抵抗性のために血糖値が上昇する病態で、出産後はほとんどの場合、血糖値は正常に戻る。
糖尿病には、自己免疫性など、さまざまな特殊型がある。
1型糖尿病:絶対的なインスリン分泌が不十分である。ほとんどが遺伝的に関連し、しばしば青少年で発症し、3つ以上1つ以下の徴候が明らかであることができ、インスリンで治療されなければならず、糖尿病性ケトアシドーシスに、最初のような合併症と関連することができます。
2型糖尿病:インスリン分泌が比較的不十分で、発症年齢が比較的遅く、肥満を伴うことがあり、関連症状はまれか非典型的である。一般に、経口血糖降下薬で血糖をコントロールできる。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。