麻酔は熟睡と同じくらい単純なものなのか?
麻酔は熟睡と同じくらい単純なものなのか?
やはり少し違いますね。重症治療医として、私たちはしばしば全身麻酔後の患者に接することがあります。
全身麻酔手術とは、患者が何も意識せず、眠りこけ、痛みを感じない、ただそれだけの手術である。患者の意識を失わせるために、医師は鎮静剤、麻酔薬を使用し、患者の痛みをなくすために、医師はフェンタニル、スフェンタニルなどの鎮痛剤を使用する。しかし、全身麻酔の手術は、痛みを知らないだけでなく、別の要因も必要です。つまり、筋肉を十分にリラックスさせる必要があります。開腹手術のように、筋肉を十分にリラックスさせないと手術ができません。
鎮静剤+鎮痛剤+筋弛緩剤、この3つが全身麻酔の処置には通常必要である。
これらの薬には、やはり多かれ少なかれ人体に対する副作用がある。 医師が適切な量を投与していれば、一般的に言って、患者が目覚めた後に合併症を残すことはない。しかし、量が多すぎたり少なすぎたりすると問題が生じます。 例えば、量が少なすぎると、手術中に痛みを感じたり、目が覚めてしまったりしますが、その可能性は非常に低いですし、量が多すぎると、手術後、目を覚ますまでに長い時間眠らなければならなくなることがあります。
全身麻酔の手術はリスクが高いが、睡眠はそうではない。
1、全身麻酔手術の場合、薬の量が多すぎる、または薬の量の個人差が比較的大きいため、患者の死につながる可能性があります。
2、もし患者が薬剤アレルギーの場合、手術中にアレルギー反応が起こり、ひどい場合はアナフィラキシーを起こし、死に至ることもある。
しかし、いずれにせよ、麻酔科医は患者の安全に責任を持つ存在であり、気道管理、薬剤投与、術中モニタリングなどあらゆる面で患者と外科医をサポートする。患者は麻酔科医が誰であるか知らないかもしれないが、麻酔科医の存在は不可欠である。難しい手術では、麻酔科医が確信が持てなければ、外科医はナイフを動かす勇気がない。手術の成功には、さまざまな専門分野の協力が必要である。
麻酔は患者に注射を打つだけで、患者は眠りに落ちて大丈夫だと思いますか?それで麻酔医は帰ってしまうのでしょうか?実際、私の母は麻酔をそのように理解しており、私はしばらく怒っていた。麻酔科は縁の下の力持ちのような科で、多くの人がそれを理解せずにそう考えるのは普通のことなので、今から麻酔の話をしよう。
術前訪問
- 手術の前日、私たち麻酔科医は病棟に行き、翌日の手術のために患者を診察しなければならない。高血圧、糖尿病、冠状動脈性心臓病などの基礎疾患があるかどうか、これらの疾患がある場合、何か薬を飲んでいるか、どんな薬を飲んでいるか、血圧や血糖値のコントロールはどの程度か、一般的な症状はないか、術前検査の結果は完璧か、検査結果に異常はないかなどを確認するためである;
- 30代と70代の患者さんの場合、同じ手術でも、若い人なら一言二言で終わるかもしれませんが、70代の年配の方の場合は、何年も尋ねたり話したりしなければなりません。
- 一日の終わりには、すべての質問がなされ、患者は麻酔と手術に耐えられるかどうか、さらに検査が必要かどうか、患者にとって最良となるためにはどのように麻酔を行う必要があるかを評価する必要がある。その後、家族に話を聞き、署名してもらいます!
- 青と緑のドレスを着て、帽子とマスクをして、スリッパを履いて病棟を歩いている麻酔医を見かけたら、それが麻酔医だ!

手術当日
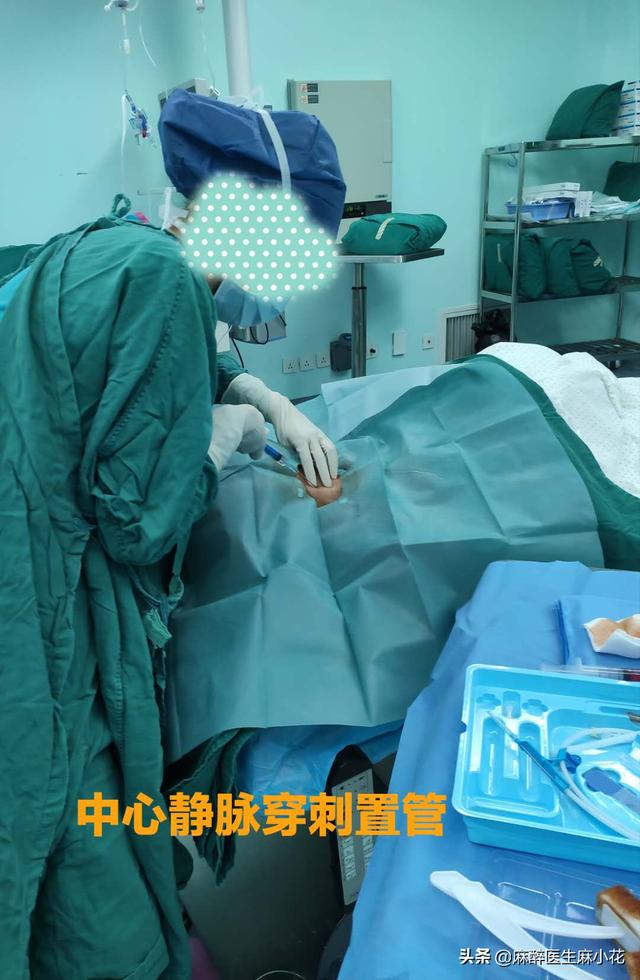
- 患者さんが手術室に入ってから、私たちは3つのチェックと7つのチェックを行い、術前の準備をしなければなりません。大規模な手術や高齢で基礎疾患の多い患者さんの場合は、術中の血圧モニタリングや輸血・輸液を容易にするために動静脈カテーテルも行う必要があります。
- 外科医が到着したら、麻酔を開始します。全身麻酔は主に導入、維持、覚醒の3段階に分けられます。導入とは患者さんを眠らせることで、この時はただ注射をして終わりというわけではなく、導入時に投与する薬剤の種類も多く、手術の規模や患者さんの年齢、体重によって投与量を決めなければなりません。誘導後、患者は意識も呼吸も痛みもない状態になる。その後、気管挿管を行うが、気道が困難で挿管が困難な場合は回復力も必要となる。
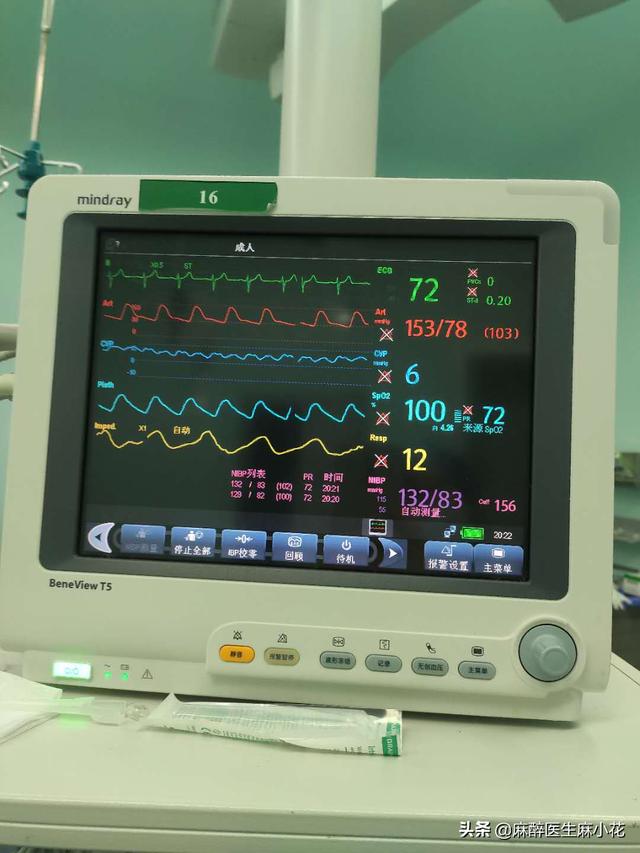
- 麻酔を維持する段階だからといって、何もしなくていいわけではなく、血圧、心拍数、呼吸数など、患者のバイタルサインを常に観察する必要がある。 血圧や心拍数が不安定であれば、麻酔科医はその原因を突き止め、適切なレベルに調整しなければなりません。同時に、手術台での出血量や患者の尿量にも気を配り、これらの状況に応じて、水分と電解質のバランスを保つための水分補給を行う必要がある。
- 麻酔からの覚醒とは、患者さんが手術後できるだけ早く安全に目覚めることです。大きな手術であったり、痛みを怖がる患者さんには、痛みを和らげるために鎮痛剤を投与します。
- また、寒くて目が覚める患者さんも多いので、施術が終わる前に温風を当てて温かくしています。

- 手術が終わると、外科医はたいてい帰ってしまうので、麻酔科医は患者が目を覚ますまで待って、病棟に送り届け、家族に注意事項を説明してからでないとできない。
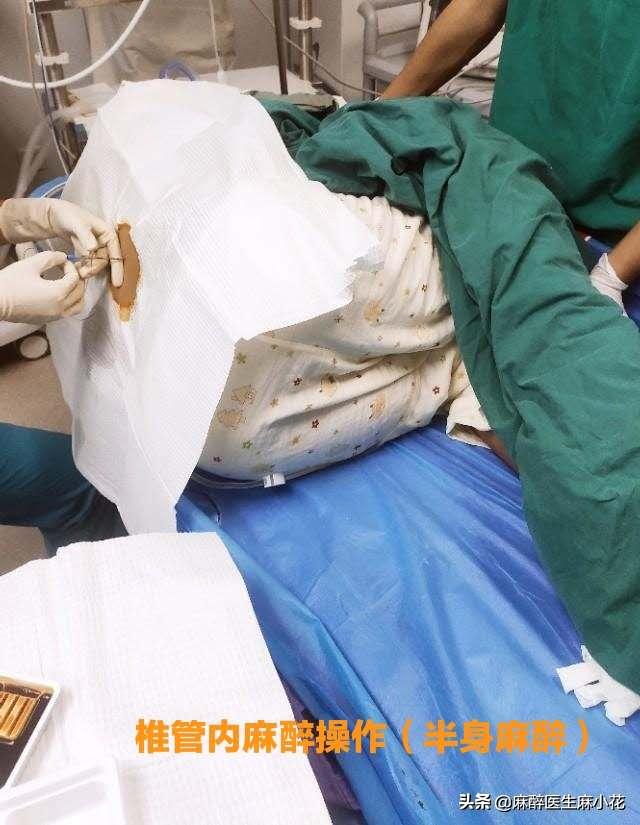
- 半麻酔の場合は、麻酔が異なるだけで、プロセスはほとんど同じです。手術中の患者のバイタルサインや手術台での経過から目を離さないことが必要であることに変わりはない。
重篤な患者の中には、術後に麻酔科医が病室を訪れ、容態や麻酔合併症の有無を確認することもある。
「外科医は病気を治し、麻酔科医は命を救う」。このことわざは、外科医と麻酔科医の仕事を完璧に説明している。麻酔科医は、術前訪問、気道管理、薬剤投与、輸血、術中モニタリング、術後覚醒など、あらゆる面で見逃せない存在である。だから麻酔は注射のように簡単なものではない。朝早く起き、風を切って歩くことが、私たちのすべてを物語っている!
ここまで書いてきて、あなたは今、麻酔についてどのような理解を持っていますか?麻酔の経験はありますか?コメント欄で自由に議論し、共有してください!何か質問があれば、コメント欄に書き込むか、私に個人的に書き込んでください!
私は麻酔科医の馬暁華で、毎日健康に関する知識を共有しています!
整形外科医として、全身麻酔は患者にとって単純な睡眠だと思っていた。しかし、患者として全身麻酔を経験してみて、この睡眠はルールが多すぎてとても難しいと感じた。では、全身麻酔が経験するこの睡眠とはどのようなものだろうか。全身麻酔を経験された方ならどなたでも、感じたことをお話しください!
麻酔の前には何をするのですか?
翌日の手術が決まると、医師は病棟の看護師や手術室に知らせるだけでなく、麻酔科にも連絡して手術の準備をする。手術の前日、麻酔科医は通常、麻酔を決めるために術前訪問を行います。麻酔科医は通常、青か緑の服を着て、マスクと手術帽をかぶった見たことのない医師と話をしているように患者には見えるだろう。彼はケースバイケースで自分なりの提案をし、翌日の麻酔方法について患者と合意し、サインをする。その後、麻酔前の準備が始まります。
全身麻酔の前に何を準備すればよいですか?
全身麻酔が決まったら、看護師から「夜10時以降は何も食べたり飲んだりできないので、朝食は問題外です」と告げられます。高血圧の患者さんには、朝、経口降圧剤を少量の水と一緒に飲むことができます。ただし、糖尿病の場合は低血糖を避けるため、日中のインスリン服用は禁止されている。髪留め、入れ歯、眼鏡、アクセサリーなど体につけているものは麻酔の前に外しておく必要があり、動かせる歯がある場合は麻酔科医に伝えておくと間に合います。すべての準備が整うと、足や手に熱さを感じ、頭が一生ざわざわして、あとは何もわからなくなる。
麻酔の後、病室に戻っても大丈夫ですか?
麻酔が終わった後、人は完全に覚醒しているわけではなく、ちょうど飲み過ぎのようなもので、言葉は理解できるが、手や足が呼びかけに耳を貸さず、しばしば短時間の健忘を伴い、ほとんどの人は手術室から病棟に戻る過程を思い出せなくなる。病室に戻った後、麻酔科医は家族と患者にもっと話すように指示し、患者が深く眠りすぎたり、舌打ちしたり、あるいは呼吸抑制現象が起きたりするのを防ぐ。全身麻酔は吐き気や嘔吐を引き起こす可能性があり、この時、患者の頭を片側に折って、鼻に詰まった嘔吐物を避けるために、その味はよくありません。また、全身麻酔では気管チューブをのどに挿入する必要があるため、術後にのどが痛くなったり、痰がからんだりすることがよくあります。麻酔が切れた後、その夜は忘れられないものになるだろう。
要するに、全身麻酔は眠りなのだが、辛い眠りなのだ!
オリジナルは簡単ではありません、より興味深く、有用な医学の知識を得る、注目のように歓迎する!
私は麻酔科医であり、麻酔についての私の理解について話す。
世間一般から見れば、麻酔はただの注射で、あとは路上で食べ物を買うのにも使える(媚びを売る)。.麻酔科医としては、麻酔が睡眠と同じくらい良いものであってほしい。手術後、患者さんが "手術中は寝ていました "と言ってくれたら。それは最高の賛辞だと思います。でも、こうして眠るためには、大きな努力をしなければならないような気がする。
手術の要件や患者によって、麻酔の選択はさまざまであり、麻酔に必要な治療も複雑で多岐にわたる。皆さんの理解のために、麻酔を簡単に2つに分けて説明しよう。
患者は自発呼吸を維持している。これには局所麻酔、髄腔内麻酔、鎮静、神経ブロックなどが含まれる。。このタイプの麻酔の主な特徴は、呼吸を保ちながら患者の痛みを遮断することである。言うのは簡単だが、麻酔科医は最も適切な薬剤を選択するために多くの精密作業をしなければならない。髄腔内麻酔では、麻酔医は穿刺による痛みを避け、1回で穿刺が成功するように努めなければなりません。神経ブロックでは、超音波ガイド下穿刺を選択するか、神経刺激装置を用いて神経を傷つけずに良好な結果が得られるように努める。術中の注意は手術の進行状況に応じて行う。例えば、痔の手術は簡単なように思えるかもしれないが、患者が迷走神経反射を起こすと命を落とすかもしれない。例えば、痔の手術は簡単なように思えるかもしれないが、患者が迷走神経反射を起こすと、患者の命にかかわるかもしれない。別の例として、100歳の患者が骨折手術を受ける場合、手術内容は20歳の骨折手術と変わらない。しかし、手術を安全に完了させるために、麻酔は侵襲的動脈血圧モニター、心機能心拍出量モニター、そして最も重要なことは、患者のバイタルサインにほとんど影響を与えない麻酔を行う必要があるかもしれない.これは、いかなる風穴も患者にとって致命的となりうるからである。呼吸を保ったままの麻酔では、麻酔科医は患者のために静かでスムーズな眠りを実現しようとする。患者に手術に伴う恐怖を感じさせないようにする。

機械補助呼吸による全身麻酔この時、患者は確かに「眠っている」。.そして、睡眠よりもはるかに深く、可逆的な意識消失を伴う。この間、麻酔科医は鎮静剤、鎮痛剤、筋弛緩剤などを使用し、麻酔器で呼吸をコントロールし、筋弛緩モニターで筋弛緩をモニターし、脳波モニターで患者の麻酔深度をモニターし、モニターで基本徴候などをモニターしなければならない。様々な指標を組み合わせて患者の安全を確保し、手術に最適な状態を作り出すことが重要である。例えば、脳動脈瘤の手術では、手術の進行状況に応じて、麻酔医がいつでも1~2分で必要なだけ血圧を下げたり上げたりする必要がある。このような正確なコントロールは非常に難しい。血圧の変化には全身が反応するため、麻酔科医は悪影響を及ぼしかねないあらゆるストレスを防がなければならない。麻酔科医はまた、患者が術後、痛み、吐き気、呼吸困難などをあまり感じることなく、速やかにスムーズに目覚めるように努めます。患者が術後のショックにスムーズに対処できるようにするためです。患者さんが目を覚ましたとき、今眠っていたように感じられれば、私たちはひときわ安心する。このことは、この麻酔が非常に適切で、適切な場所で行われたことを示している。
臨床麻酔ではどのようなことがありますか?
心機能不全、肺機能不全、肝機能不全、腎機能不全、出血性ショック、各種手術に支障をきたす脊柱管狭窄症、感染症、各種精神疾患、高齢(高齢化に伴い、高齢の患者が増加している)、肥満、未成年、各種全身疾患(糖尿病、甲状腺機能亢進症など)、血液疾患などの患者。多くの患者がさまざまな病気に苦しんでおり、内科的な病気か外科的な病気かに注目する必要がある。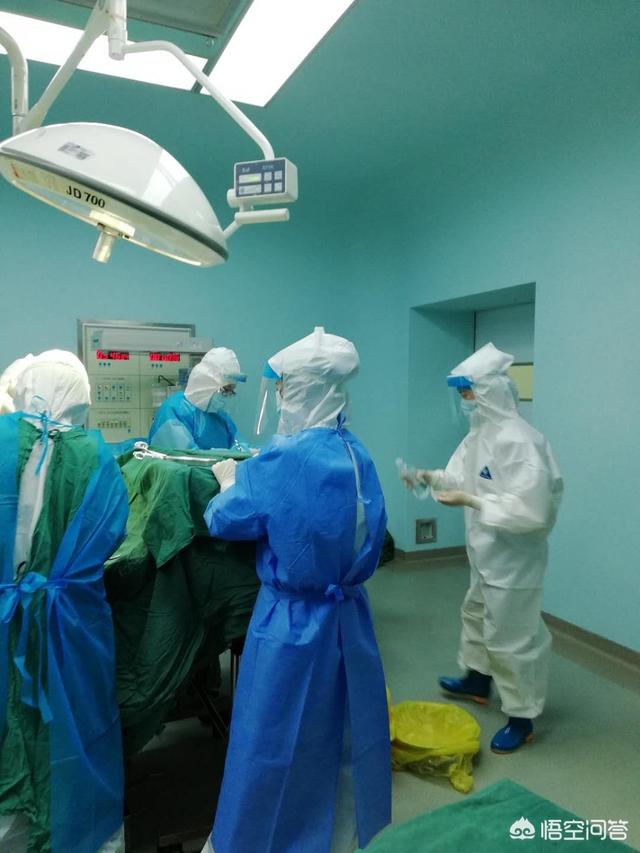
麻酔科は病院で最も人道的な部門である。小さな子供たちが恐怖を感じないようにするため、高齢者に礼儀を与えるため、女性にプライバシーを与えるため、男性にくつろぎを与えるためだ。患者が快適で安全な医療を体験することは重要である。
一般の人たちは、眠くなるような麻酔は麻酔科医に多大な努力が必要だと感じている。私たちが患者に経験してほしい麻酔は睡眠です。
全身麻酔の場合、まるで眠っているような感覚になるが、全身麻酔は時に脳の神経に影響を与える。
2000年の秋、夫は私のアパートの前にある個人病院で盲腸の手術を受けた。
この病院の院長は市立病院の外科部長だったが、退職して自分で小さな病院を開いた。私たちは田舎から出てきたので、手術の際、院長は自分では行わず、以前勤めていた病院から外科部長と麻酔科医を連れてきて、一緒に手術を終えた。
招聘された外科部長は、その病院のナイフになるはずだったが、誰も彼を超えることはできなかった。
手術前、学長は麻酔について夫にこう話した。全身麻酔であれば、手術中の痛みはまったくなく、眠っているようなものだが、脳の神経に影響を与える可能性がある。半麻酔、つまり局所麻酔であれば、痛みはあっても脳神経に影響はありません。結局、夫は局所麻酔である半麻酔を選択した。
簡単な盲腸手術だったので、手術室に入ってから直接手術オーダーにサインした。
学部長は、手術の順番にサインするのは単なる手続きであり、虫垂を切除するのは大きな手術ではないので、怖がる必要はないと言った。
しかし、その日の手術は通常の盲腸手術よりも時間がかかった。
手術が始まって1時間後、学部長が私のところに出てきて、手術をしたばかりでまだ縫合していないと言った。
なぜそんなに時間がかかるのか、と私は尋ねた。
院長は、切開した後に虫垂が見つからなかったと言った。外科医は長い間探したが見つからず、虫垂が退化したのかと思い、まさかと思い、どうしても見つからなかった。
結局、ディーンが自分で見つけることになった。ディーンによると、虫垂が腸に引っかかっていて見つけられなかったのだそうだ。通常、このような手術の場合、虫垂の近くを切開し、指を入れて腸を少し動かすと、虫垂は自動的に座屈する。癒着のために見つけるのに時間がかかった。
同時に院長から、ご家族はとても勇敢で、手術中に麻酔薬はほとんど使われなかったと聞きました。麻酔医は彼の頭に汗をかいているのを見て、それが痛みによるものだと知り、もっと薬を押し付けようとしたのですが、彼は耐えられると言ってそうさせませんでした。
手術室から病室に運ばれたとき、彼が目を覚ましていたのは事実だった。細かい汗が額を覆っていた。
執刀医は、このような勇敢な人に出会ったのは初めてだと語った。彼は痛みに耐え、麻酔の追加を許さず、手術の終了を主張した。
夕食後、医者が病室に様子を見に戻ってきて、彼の額がまだ汗をかいているのを見て、傷口が痛むかと尋ねると、痛むと答えた。医者は、まだダルコラックスが半分残っていると言って、彼に注射を打った。彼は、いや、我慢できると言った。
医師が帰った後、なぜ全身麻酔を許可しなかったのかと尋ねると、脳の神経に影響を与えることを心配したのだという。
その医師は、全身麻酔は遭遇させる人によっては影響があると彼に言った。交通事故後に手術を受けた同級生が、麻酔の影響を受けた病気から回復した後、脳の神経学的反応が少し遅かったので、彼はそれを信じた。
彼が真実を語っているかどうかはわからないが、彼は医師の言葉が正しいと信じているので、手術中の半麻酔では十分な投薬もできない。
年7月の胆石手術後の父の症状から、手術に使われた麻酔薬が脳の神経に影響を及ぼしていることを確信した。
父は全身麻酔で手術を受けていた。午後6時頃に手術室から出てきて病室に行き、午前0時過ぎまで眠っていたが、ぼんやりと目を覚ました。
目を覚ましたとき、父は何も知らず、背中が痛くて体を起こしていた。そしてすぐに病院のベッドに寝かせ、付き添った私たちを責めた。医師は傷口が崩壊することを心配していたが、それは私たちにも理解できた。
それから数日間、父の頭の中ははっきりせず、屋根の上のランプが壁に立てかけてあったとか、窓の向かいの屋根にトラクターがあったとか、誰がトラクターで屋根に乗り上げたのかとか。
父が混乱したような言葉を発したとき、義理の兄も病室にいた。兄嫁はそれを聞いて怯え、低い声で兄に、父は混乱しているのかと尋ねた。
父の心が晴れ、人を怖がらせるような紛らわしいことを言わなくなったのは、10日後のことだった。
手術の麻酔、特に全身麻酔は、眠っているほど単純ではないことが証明されている。
先日、全身麻酔が必要な腹腔鏡手術を受けたので、手術の麻酔について私がどう感じているかについて話そう。
まず患者として、医師の指示に従うことです。まず、医師はあなたの病気の原因を話し、手術をする原則を言い、この手術は私の腹腔に3つの穴を開け、静脈層を見つけて、線上に高い結紮を行うことである。
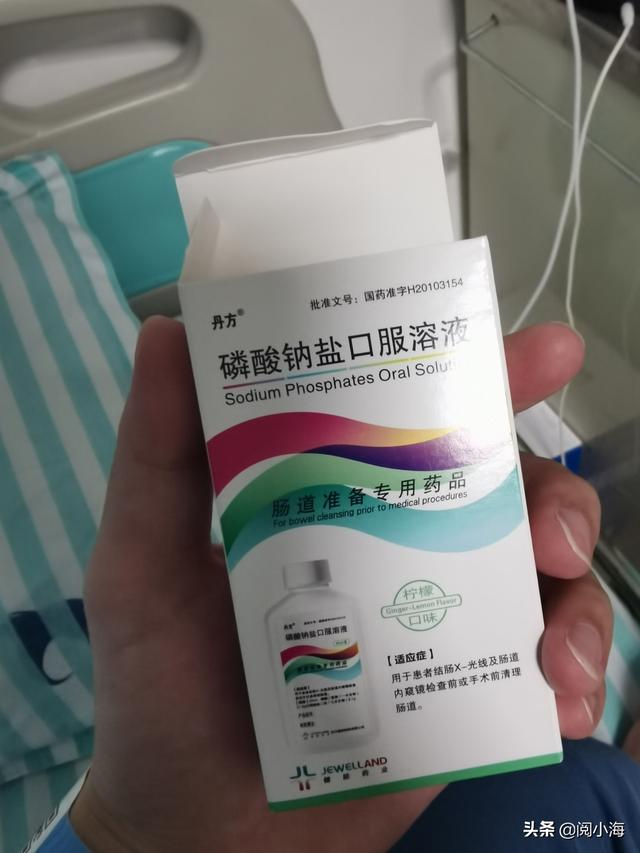
前夜、医師から腸を空にするために、リン酸ナトリウム食塩水750mlを経口摂取させられ、もちろんぬるま湯で飲んだのだが、その直後から下痢に次ぐ下痢が5回以上続き、午前5時過ぎにはおなかが床につくほどウンチが出た。
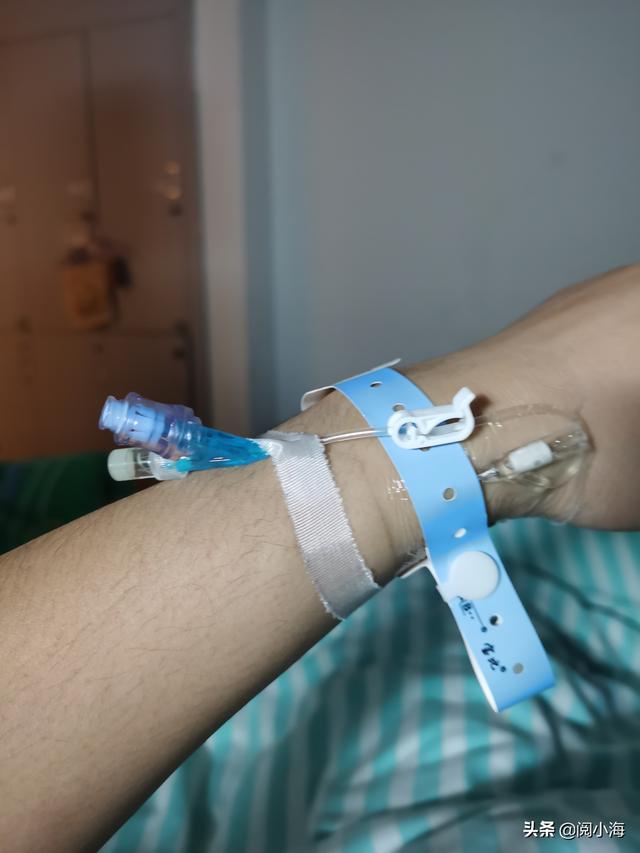
そして7時40分、私は手術準備室に運ばれ、看護師は私に生理食塩水(だと思う)のボトルをつなぎ、彼が使うこの注射器はもっと酢が効いていて、左手首に刺すもので、そこはティーになっていて、そこから麻酔薬が注入されるのだと告げ、高血圧や薬のアレルギーなどがないか尋ね、バイタルサインをモニターするために脈拍、心電図、血圧もつないだ。
周りの冷たい器具に押され、手術用ベッドに横たわったまま、2つのライトが点いていないのを見て、心臓はまだ少し緊張しているが、全身麻酔なので、右の意識はないはずだ。
というのも、看護師が私に酸素マスクをつけ、ティーに麻酔薬か鎮痛剤か何かだと思うが、全部で3本のチューブを注入しているのを見たからだ。

麻酔の効き目は本当に強すぎて、私はただ看護師に『これは麻酔ですか?と聞いただけだった。それから、まぶたが鉛のように閉じて、何も感じなくなり、頭が真っ白になって、目が覚めたら、もう外にいて、12時40分で、4時間近く経っていた。
最初に目が覚めたとき、頭は少しボーッとしていて、目が覚めたことははっきり認識できたが、その間の4時間はただただぽっかりと穴が開いていて、自分の体に何がされているのかまったくわからず、おそらく殺されても感じなかっただろう!市場に出回っているエクスタシー・ドラッグが猛威を振るうのも無理はない。確かに麻酔は強力すぎるからだ。
その後、私が目を覚ましたのを見て看護婦の一人がやってきて、5分後に運び出しますと言った。それから私はぼんやりと5分を待ち、付き添いの家族に会うために車椅子に乗せられ、病室に送られた。

当時はまだ麻酔の効き目が抜けきっておらず、ベッドに横たわった状態は6時間続く必要があり、まだ監視装置(心拍脈拍や血圧を測定するためのもの)につながれたままで、酸素も供給され、ブドウ糖や栄養輸液などのはずの水も5本も落とされた。
看護師は、「まだ麻酔が切れていないから、完全に目が覚めるまで寝かせないで」と家族に声をかけるように指示した。その時、私は頭がとても重く、眠りたいが特に辛く、傷口が開いているため特に痛みはないが、特に弱く、水換えの途中で心拍が直接120に加速し、その後特に逆流と動悸、唾液の急激な分泌、私は顔を横に向け、唾液を口角に沿って流出させ、その後、妻がペーパータオルできれいに拭いたのを覚えています。
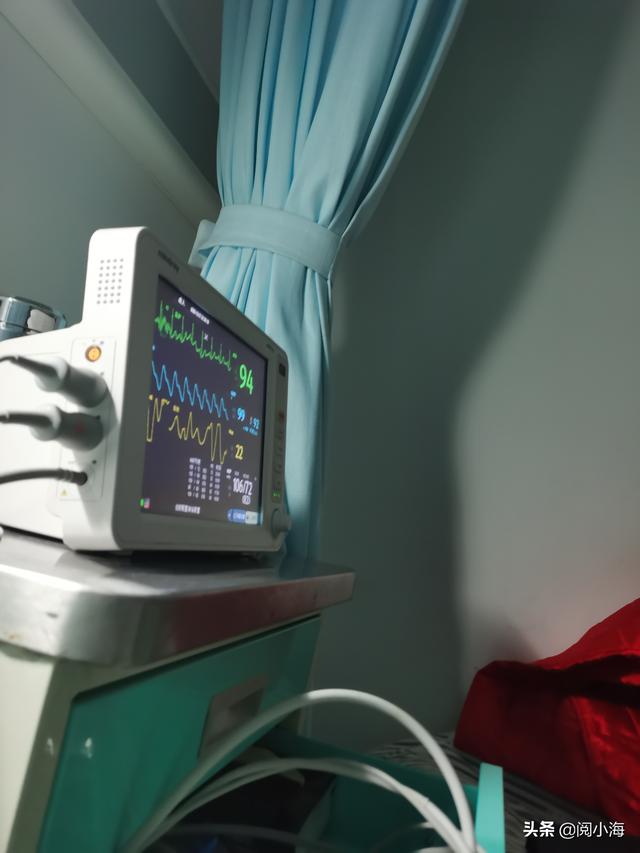
この状態が1分ほど続いたが、心拍数は着実に80%台半ばまで下がり、だいぶ楽になった。
夜9時になるころにはだいぶ良くなって、おしっこも出るし、ガスも出るようになったから、明日は何か食べられるだろう。
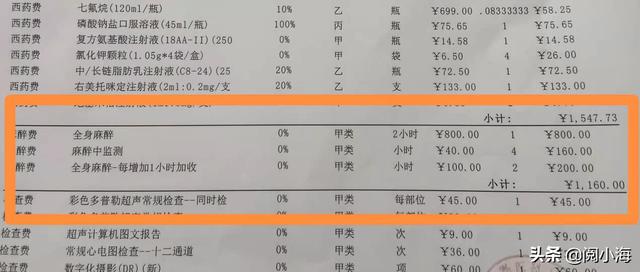
後日、退院後に費用一覧表を見たら、この全身麻酔は2時間の金額で、追加1時間ごとに100ドルが加算され、合計4時間かかった。割高だったが、すべて社会保障カテゴリーAで、払い戻し可能だった。
全体的な全身麻酔は全く意識していない、完全に途中でギャップ期間ですが、目を覚ました後、まだ少し副作用があるでしょうが、特に明らかではない、通常の状況下で、全身麻酔は6時間横になった後、回復することができます。
ご存知のように、病院ではあらゆる手術の前に麻酔が行われる。局所麻酔もあれば、全身麻酔もある。麻酔薬を投与し、患者をしばらく眠らせてから、無痛の状態で手術を行う。「麻酔は眠るように簡単」なのだろうか?答えはノーである。麻酔は私たちが思っているほど単純ではない!麻酔は寝ているのと同じくらい簡単だ」と思っている人は、麻酔科医の仕事を理解していない。
実際、手術における麻酔科医の役割は、手術前の準備から、手術中の患者のバイタルサインを正常に保つこと、そして患者が目覚めた後のモニタリングに至るまで、航空機の離陸、飛行、着陸のプロセスによく似ている。麻酔科医は、手術中の患者の痛みを和らげるために麻酔薬を投与しますが、手術中、麻酔や手術によって引き起こされる患者の生理的反応に対処し、麻酔中の患者の心拍、呼吸、循環、酸素飽和度などの正常なバイタルサインを維持する責任も負わなければなりません。 さらに、患者の麻酔の深さが中程度か、予防か、緊急かにも注意を払わなければなりません。さらに、麻酔科医は麻酔の深さが適切であるかどうかを注意し、麻酔中に発生する可能性のある異常を予防し、対処し、合併症や重篤な後遺症の発生を回避しなければならない。手術終了後、麻酔科医はまた、患者を安全かつ完全に麻酔から解放し、定期的な訪問と観察を実施し、患者が苦痛なく、快適かつ安全に回復できるようにする責任がある。
患者にとって、麻酔はただ眠っているほど単純なものではない。麻酔の方法によっては、患者は眠っているのではなく、処置の間中ずっと目を覚ましていて、処置中の医師や看護師とのコミュニケーションや、処置の各段階を認識している。帝王切開を受けたことのある女性は多いと思いますが、この硬膜外麻酔は下半身に意識がなくなるだけで、妊娠中の母親が眠くなることはありません。また、手術後、麻酔が切れた後も数日間痛みに耐えるのが一般的です。

ページ下部の[さらに詳しく]をクリックすると、さらに詳しい回答が表示されたり、医師に無料で質問することができます!
ファミリードクターオンライン "ヘッドライン番号に従ってください、より多くの健康Q&Aを簡単に見ることができます~~~~~~~~~~~~~~~~~~~~~~~~~~~~~。
お招きありがとうございます!私は麻酔科医で、あなたの質問に答えるのに理想的です。
麻酔は睡眠と注射がすべてだ」私はこの言葉を何百万回も聞いたが、これは麻酔科医仲間には理解されていないと思う!
この質問に対して、まずどのような麻酔が睡眠を必要とするのか?そうでないものは?
1、局所麻酔もちろん、患者は目を覚ましている。
2、椎体内麻酔帝王切開など、いわゆる半麻酔です。麻酔医が静脈内鎮静法を適切に行わないと、患者は常に意識がある状態になってしまう。
3、神経ブロック麻酔これには頸神経叢麻酔と腕神経叢麻酔が含まれ、甲状腺、手、鎖骨の手術に使われる麻酔法である。局所ブロックであるため、患者は静脈内鎮静剤を使用せずに覚醒状態を保つことができます。
4、非気管挿管静脈無痛中絶や無痛胃腸内視鏡検査などである。麻酔導入のために短時間作用型の静脈麻酔薬を使用し、麻酔を維持するために間欠的または持続的に静脈注射を行うことである。全身麻酔の言葉もあるため、患者はもちろん睡眠状態にあり、麻酔の過程で多幸感や快感を伴うこともあり、目が覚めると「いい夢を見た」と言う患者も多い。
5、気管挿管を伴う全身麻酔気管内チューブを挿入し、吸入麻酔または静脈麻酔を急速に導入して機械的換気を行うことである。この麻酔法はすべての外科手術に用いられる。この患者も終始眠っている。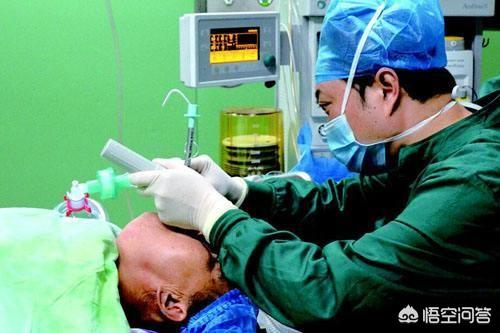
他の人から見れば簡単なことかもしれないが、私たち麻酔科医にとっては目に見えないプレッシャーであり、責任でもある。
1, 術前患者の状態を評価し、麻酔計画を立て、術中に起こりうるさまざまなリスクについて話し合う必要があります。
2、手術開始前そもそも麻酔が必要なのだが、注射をして少し押せばいいと思っている人が多い。しかし、1年や2年の実務経験がなければ、麻酔手術の実施能力はない。ダーツと同じで、投げると言っても、心臓の中心に当たるかどうかはテクニック次第なのだ。
手技のリスクが高いと判断した場合には、中心静脈圧穿刺、動脈穿刺、血液回収装置の準備など、患者を十分に準備する必要があることもある。
3、外科手術私たち麻酔科医は傍観者だと言う人が多い。実際、手術が始まると、私たちは正式にテストされます。なぜなら、患者は麻酔をかけられ、手術を受けており、生体はすでに変化を生じており、出血、血圧低下、不整脈などの可能性が常にあるからです。私たちは、患者が快適で、痛みを感じないようにし、周術期の患者のバイタルサインの安定に責任を持たなければなりません。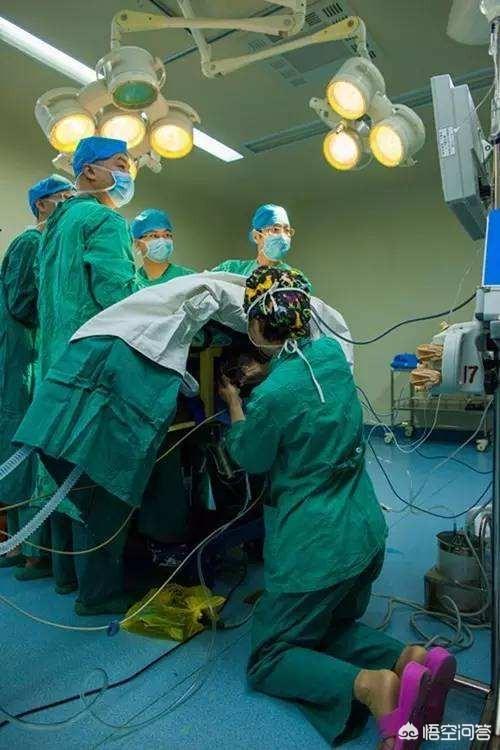
全身麻酔の患者さんの中には、手術が終わって執刀医が帰った後、患者さんの血圧、心拍数、血中酸素濃度がすべて安定していることを確認するために、蘇生処置をしてから病棟に戻す人もいます。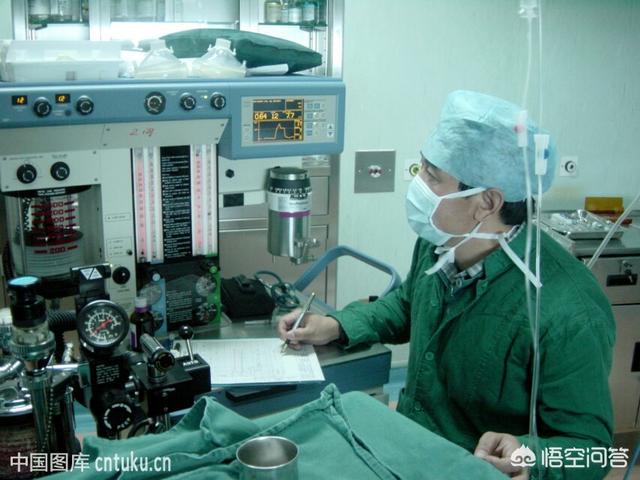
術前、術中から術後までの各リンク、各ステップがずさんであってはならないし、まったく眠くならない、とてもシンプルなショットである!
麻酔とは、患者に注射を打って眠らせるような単純なものなのだろうか?
答えは明らかにノーだ。
麻酔は、中国の人々にとって不慣れではない、実際には、三国志の時代には、伝説があり、伝説は華トゥオはエフェドラの使用上の他の人々の手術を行うには、患者の痛みを軽減するために、それを持っている、それだけで麻酔の所望の効果を達成するために注射を必要とせずに経口摂取する必要があると言われ、患者の全身麻酔のいくつかのようにする必要はありません操作、内視鏡検査、集中治療室鎮静鎮痛などの気管挿管呼吸器補助換気を実行する必要があります。それは集中治療室、等の外科、内視鏡検査および鎮静および鎮痛のための患者を保護し、護衛できます。
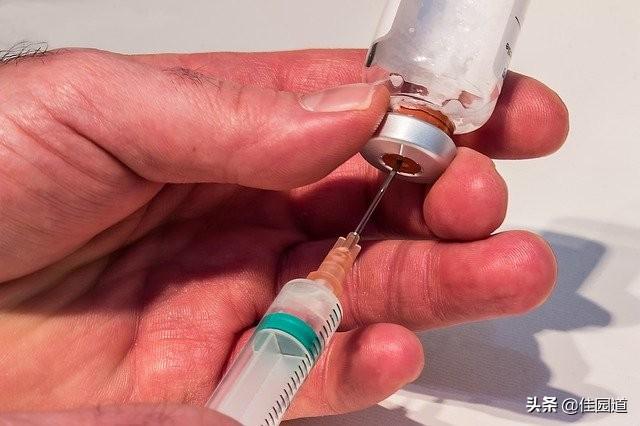
残念ながら、華陀の馬博山は失われ、後世に名を残すことはなかった。
現代の麻酔学は、わずか100年の発展と上昇と前方に運ぶ、人々の心に深く入っているが、それは人々の心に入ったが、まだ一部の人々は、人々の脳や知性に麻酔が影響を与えることを心配している、麻酔は文字通り理解し、人々の局所または全身の一時的な麻痺や麻痺、感覚喪失のような酔っぱらいのようにするために麻酔薬やその他の方法を使用することであり、その目的は、手術で患者をさせることです、実際、麻酔が局所神経や中枢神経に及ぼす影響は非常に小さく、可逆的であるため、麻酔が患者の知能に影響を与え、愚かになることはありません。
麻酔は局所麻酔と全身麻酔に分けられる。
局所麻酔は、局所浸潤麻酔、椎骨内麻酔、局所神経ブロック麻酔に分けることができ、この種の麻酔患者は一般的に目を覚ましている、実装するために、単純かつ簡単で、患者はほとんど合併症を持っています。
全身麻酔は、静脈麻酔、吸入麻酔、静脈麻酔と吸入麻酔の組み合わせに分けることができます。このような麻酔の患者は一般的に無意識で、手術の過程を忘れて、全身の痛覚がない、深さと浅さの全身麻酔を通じて調整することができ、吸入または静脈から人体に薬物が代謝されたり、体外に排出された後、患者の正気は徐々に透明性の損失から回復する。
手術や麻酔中の患者の安全を確保し、麻酔や手術によって起こりうる合併症を軽減するためには、麻酔や手術中の患者を訪問し、どのような病気にかかっているか、喫煙や飲酒の既往はないか、高血圧、糖尿病、外套膜炎、肺気腫、心不全などの慢性疾患の既往はないか、薬に対するアレルギーの既往はないか、手術や麻酔の既往はないかなどを把握し、評価する必要がある。同時に、患者のバイタルサイン、心肺機能、脊椎、神経学的状態、現在使用している薬剤などの有無、手術前に修正・改善すべき悪条件の有無、術前準備がうまくいったか、十分であったか、患者の精神的・心理的状態をどのように把握し、評価する必要があるかを把握することも必要である。
さらに、麻酔器、麻酔器具、麻酔薬、救急器具、救急薬を麻酔前にチェックし、準備しておく必要がある。
また、処置や手術の副作用を軽減または除去するため、原疾患や麻酔前に行われる侵襲的処置によって引き起こされる痛みを緩和または除去するため、患者の緊張、恐怖、不安、協調性の欠如を緩和または除去するために、麻酔前に特定の薬剤が使用される。
麻酔中は、バイタルサインのチェック、患者の状態に応じた必要な輸液、尿量のカウント、手術中に失われた血液量、麻酔薬に対する副反応の有無の観察、麻酔の深さ、手術の必要性や進行状況に応じて麻酔薬の調整、麻酔や手術後の麻酔の回復状況の観察、麻酔に対する副反応の有無の観察なども必要である。
前述したことから、麻酔は眠っているほど単純なものではないことがわかる。現在のところ、手術の痛みを取り除く麻酔は重要な要素のひとつに過ぎず、麻酔は救急蘇生、ペインセンターでの鎮痛、集中治療、内視鏡検査、陣痛室での分娩時の陣痛鎮痛などにも及んでいる。
これはとてもいい質問だ!なぜか?まず第一に、麻酔は庶民の家とは違います。麻酔は非常に専門的な臨床分野であり、非専門医の大多数は麻酔について何も知りません。
第二に、麻酔、特に全身麻酔は一般人の生活からあまりにもかけ離れているため、考えてみれば、一生に一度全身麻酔を受けることができる人の数は、結局のところ少数派にすぎない。
それゆえ、質問者が「麻酔はぐっすり眠るのと同じくらい簡単なものなのか」と尋ねるのも不思議ではない。
もちろん、そんなことはない!絶対にない!絶対にない!
麻酔と睡眠には根本的な違いだけでなく、天と地ほどの差がある。偶然にも、私の妻は大学を卒業後、公立の総合3次病院の麻酔科に勤務し、これまで31年、現在は主任医師、修士課程のチューターをしている。その結果、耳学問で臨床麻酔という学問を少しは理解することができたので、今日はこの場を借りて、全身麻酔と睡眠麻酔の違いとは一体何なのか?ご参考までに。
臨床麻酔には多くの種類があるが、ここでは、「睡眠状態」に近いという理由から、一般的によく使われる全身麻酔である気管挿管のみを例に挙げて比較する。

睡眠は自然な生理的プロセスであり、全身麻酔は薬物による強制の結果である。
私たちの誰もが睡眠を知らないわけではない。睡眠は自然な生理現象であると同時に、私たちの身体にとって欠かすことのできないものである。
しかし、人はどうやって眠りにつくのだろうか?おそらく納得がいかず、「眠くなったら眠るのだ」と答える人もいるだろう。
なぜ人は眠くなるのか?あなたはまた、"疲れると眠くなるんだ!"と答えられるかもしれない。
もし私が、"疲れた、眠い、何が私たちを眠りにつかせるのだろう?"と問いかけたら、こう締めくくるだろう。
今のところ、それに正しく答えられる素人はあまりいないと思う。
実際、私たちを目覚めさせたり眠らせたりしているのは、大脳皮質の神経細胞である。
これらの神経細胞の生理作用は、興奮と抑制というプラスとマイナスの2つの機能によって特徴づけられる。
疲れて眠くなると、これらの神経細胞では抑制が優勢になり、私たちは完全に眠りについて夢の国に入るまでゆっくりと眠りに落ちる。
実際、睡眠は私たちの体を全面的に保護するものであり、私たちの生活を別の状態にし、確立された仕事のプロセスを完了させる。
しかし、全身麻酔はまったく別の話だ。
全身麻酔は、全身麻酔とも呼ばれ、麻酔薬を吸入、静脈内、筋肉内、あるいは直腸気腹によって体内に注入することである。強制"大脳皮質(中枢神経系)内の神経細胞は抑制状態にあり、私たちは意識を失い、痛みの感覚を失う。
したがって、全身麻酔を受けた患者は「眠っている」ように見えるかもしれないが、自然に、生理学的に眠っているのではなく、「強制的に」眠らされているのである。
そのため、以下のような本質的な違いや副作用がある。
睡眠中も自発呼吸、全身麻酔で自発呼吸が消失
この耳障りないびきは、煩わしいかもしれないが、少なくともひとつのことを物語っている。
しかし、気管挿管のための全身麻酔はまったく異なる。
麻酔科医が全身麻酔薬を静脈注射したり、麻酔ガスを吸入したりすると、3〜5分もかからずに意識が消失し、覚醒状態から睡眠状態に移行するが、自然な睡眠とは異なり、自分で呼吸する力は失われる。
その結果、麻酔医が口か鼻から気管にカテーテルを挿入し、カテーテルのもう一方の端は麻酔器に接続され、麻酔器はカテーテルを通して私たちに酸素を供給して呼吸を助けます。
手術が無事終了すると、麻酔医は私たちの意識が戻るまで薬の投与を中止し、自力で呼吸を回復させることができた。
睡眠は心身に良い。全身麻酔は症状を合併しやすい
要約すると、睡眠は自然な生理的プロセスであり、全身麻酔は薬理学的に強制された人為的介入である。これらの違いは、必然的に2つの異なる結果をもたらす。つまり、睡眠は心身の健康に有益であり、全身麻酔は合併症を引き起こしやすい。
全身麻酔中は、薬物によって中枢神経系が強制的に抑制されるだけでなく、自分で呼吸する能力も失われる。その結果、全身麻酔中に起こりうる循環障害、呼吸障害、代謝障害、その他の機能障害を回避することは不可能であり、全身麻酔の合併症の潜在的リスクとなる。
それは、全身麻酔の臨床が終了した後も、さまざまな合併症が起こる可能性があるためで、全身麻酔の手術後も、患者の早期回復のために慎重な治療とケアが必要だからである。
要約して一般化すると、臨床全身麻酔の一般的な合併症は以下の通りである:
1.全身麻酔からの目覚めの遅れ:主に麻酔薬や鎮静薬の影響が残っている。
2.循環系の異常:低血圧、高血圧、不整脈、心筋虚血などがその代表的なものである。
3.呼吸器の異常:呼吸閉塞など。
4.消化器系の異常:術後の吐き気や嘔吐など
これに加えて、低体温症、術後の悪寒、術後の興奮、疼痛、乏尿、さらには術中に知ることもある。
しかし、科学の発展と医学の進歩に伴い、臨床麻酔の分野も飛躍的に進歩し、上記の全身麻酔の術後合併症の多くは全身麻酔に起因するものであるが、全身麻酔の臨床においては、発生確率の大小、重症度の大小ともに、大きく改善されてきている。
そのため、現代の臨床麻酔の安全性は大幅に向上しており、全身麻酔手術の安全性は完全に保証されています。
要約:全身麻酔は睡眠ほど単純ではない、それは同じものではありません、少なくとも睡眠は自然な生理的プロセスであり、全身麻酔は薬物強制の結果である、睡眠はまだ自発的な呼吸にあり、全身麻酔の自発的な呼吸が消える、睡眠は心身の健康に良い、全身麻酔は合併症になりやすい。
私の意見に賛成ですか?
毎日更新される健康ホットスポット、医療ペインポイント。もし私が言うことが、まさにあなたが考えることであれば、朱小軍が言った健康にいいね、リツイート、フォローしてください!
特記事項:コメント欄で推奨されている薬はすべて、電話で購入するのではなく、慎重に試してほしい!
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。