動悸を繰り返し、いくつもの病院を受診したが、それぞれ違う話だった。心臓神経症はどのように判断すればよいのだろうか?
動悸を繰り返し、いくつもの病院を受診したが、それぞれ違う話だった。心臓神経症はどのように判断すればよいのだろうか?
病院に行って医師の診断を受けるのが一番賢い方法だ。
これが私の答えだ。
全体的な症状
患者はさまざまな症状を伴う自律神経失調症である。主な症状は動悸、心前部不快感、呼吸困難、疲労感、めまいなどであり、通常、一般的な神経症の他の症状を伴い、著しい自意識を伴うが、ほとんどは心血管系の病理学的変化を伴わない。
1.動悸
心拍動の自覚、心悸亢進、前胸部の不快感などがあり、感情や運動により顕著になる。検査では、時に強い心尖拍動や頻脈が検出されることがあり、軽い活動によって心拍数が不釣り合いに著しく加速することがある。
2.前胸部の痛み
痛みは労作とは無関係に起こる。そのほとんどは、数秒間持続する切創痛や刺痛、あるいは数時間から数日間持続する軽度の漠然とした痛みである。痛みの部位は固定せず、多くは左の乳腺下および先端部のごく狭い範囲に限られるが、胸骨の下、右の前胸部、胸背部も痛むことがある。痛みが左前腕の外側や指に放散することもある。
3.呼吸困難
患者はしばしば息苦しさ、浅く短い不規則な呼吸を感じ、胸痛を伴い、より混雑した場所や換気の悪い場所で発作を起こしやすく、ため息をつくスタイルの呼吸や新鮮な空気の後にしばしば改善することができます。
患者によっては、深い呼吸を長時間続けることにより、めまい、めまい、振戦、手足のしびれ、手足の痙攣を経験することがある。
4.その他の症状
また、倦怠感、頭痛、火照り、食欲不振、吐き気や嘔吐、手足のしびれ、脇の下や手のひらの発汗、筋肉のズキズキ感、不安感、焦燥感、不眠、過度の夢見など、神経衰弱の症状が現れることもある。
交感神経性頸椎症、更年期症候群、うつ病、狭心症、甲状腺機能亢進症、心筋炎、褐色細胞腫、僧帽弁逸脱症候群など、似たような症状を示す疾患との鑑別が必要である。
スクリーニング
よく使われる試験と検査
医師は通常、患者の症状や病歴の説明、心臓の聴診などの身体診察によって診断を下すことができる。似たような症状の病気を除外したり、心臓や大血管、弁などの構造的な異常を除外するために、必要に応じて心臓のX線検査、心電図、心エコー、心臓運動負荷試験などを行います。
心電図は頻脈の徴候を示すことがあるが、その他の検査では通常、明らかな病変は認められない。
心臓神経症は器質的な病変のない病気で、臨床的に区別するのは難しい。その理由は、現代医学では病気の診断を確定するために一般的に画像診断を必要とするが、心臓神経症は画像診断で確認することができないためである。
動悸を繰り返し、複数の病院を受診しました。
多くの病院を回った後、検査は少なくないはずだが、医師が出した結論は確かにあなたを納得させるものではなく、不安、うつ病、心不全、腎不全、心臓神経症と言われるかもしれない!

心臓神経症はどのようにして決まるのか?
1、胸痛、胸部圧迫感、パニック、息切れなどの明らかな臨床症状があるが、実際に病院に行って検査しても異常がない。
2、患者の生活と仕事のプレッシャーが大きすぎる、長期的に高圧的な状態、不規則な仕事と休息時間、しばしば残業するために遅くまで起きている可能性があります。
3、気分の落ち込みが続く、毎日モヤモヤしている、物事に取り組む気力がない、引っ込み思案で内向的。
4、最近、愛する人の死、失職、過度のショックなど、精神状態が過度に変動した。
このような患者には器質的な病変がないため、生活環境や本人の性格から大まかに判断するしかなく、正確な判断はできない。
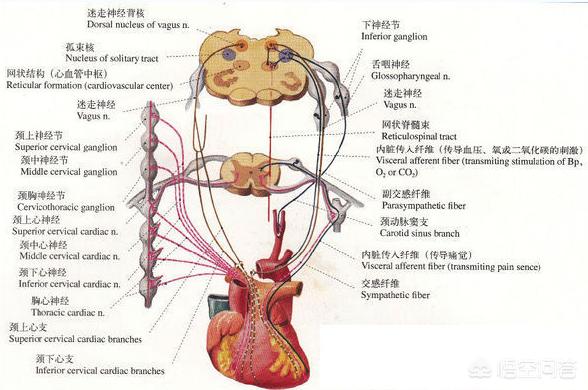
心臓神経症だけの期間は1年未満であることが多く、1年以上たっても回復しない患者には、別の原因を考える必要がある!
心臓神経症は、精神的な動揺が一時的な交感神経の興奮、心拍数の加速、血管のけいれん収縮、血流への影響、心筋虚血や低酸素症、当然不整脈、胸部圧迫感や心臓、呼吸困難などの症状を引き起こすために発生し、私たちが問題を認識した後、十分な睡眠と平和で楽観的な生活の調整、短期的な自己回復の後。
長期にわたる交感神経の興奮は、脊椎の要因を考慮する必要がある。脊椎の過形成、脊柱側弯症、回旋などの問題があると、長い間交感神経を刺激し続けるので、交感神経は興奮障害の状態になり、そのような患者は何年も病気になり、正常に戻すことはできない。
治療法は?
1、心臓神経症:このような患者にとって、外力の役割は非常に小さい、手術はする必要がない、薬は食べることができない(実際には、それはまた、静けさの一部であり、薬の神経を阻害する)、数日間の休日は、最も思いやりのある人を見つけるために外出し、数日間の楽しみを持って、あなたが疲れているときに眠り、空腹時に食べるので、これは最高の治療プログラムです。
2、脊柱起源の心臓病:私は上記のように言ったことで、単位年数の病気の時間、同じ器質的な変化がない「心臓神経症」の患者は、この治療法は正常で、脊髄病巣と障害神経から開始する必要があり、脊髄病巣を除去し、同時に、神経の興奮性を調整し、患者が正常に戻るようにする。
動悸を繰り返し、いくつかの病院に行ってもはっきりした診断がつかない場合は、総合的な検査を受けるのが一番です。動悸の原因はさまざまですから、心臓以外にも原因があるかもしれません。まず心電図、心臓超音波、心臓CTを行い、24時間動態心電図モニターを行うことをお勧めします。もちろん、血中脂質、血糖、血液ルーチン、肝機能、腎機能、心筋酵素プロフィールなどの日常生化学検査も行う必要がある。冠動脈の血液供給不足が疑われる場合は冠動脈造影検査も必要であり、心筋梗塞がある場合は心筋梗塞の3項目を評価する必要がある。 その他、ウイルス性心筋炎、リウマチ性心疾患、全身性エリテマトーデス、薬物中毒や薬物有害反応、特殊な食物反応、植物性神経機能障害、貧血、梅毒性心疾患など、動悸を引き起こす可能性のある疾患については、適宜検査を行う必要がある。以下は、検査と除外が必要な疾患の一部である。心臓神経症には器質的な病気はなく、ほとんどが感情と関係している。動悸が繰り返されるのは、心臓の機能に異常があることが多いので、動悸が繰り返されるときは、症状、徴候、関連する検査と合わせて原因を突き止め、動悸の原因となる一連の病気を除外しなければならない。安易に心臓神経症と診断してはならない。そうでなければ、病状が遅れ、治療の最適な時期を逃し、あるいは突然の心停止や死亡につながる可能性がある!
心臓神経症は特殊な神経症の一種で、すべての年齢層に見られるが、もちろん、特に中高年の女性に多い。心臓神経症の具体的な発症原因はまだ明らかではないが、家系的な遺伝、神経タイプ、環境、食事、性格などが関係している可能性があり、診療所では、実生活の中で多くの患者が外部からの刺激によって病気になった。
心臓神経症は、その発症の過程で交感神経亢進、交感神経と副交感神経の機能異常が現れ、動悸、胸部圧迫感、胸痛などのさまざまな症状を呈したり、抑うつ、不眠、神経過敏、集中力欠如などの精神症状を伴うことがある。
現在、この疾患の統一的な診断基準はなく、除外診断によって判断することができる。1.まず、心機能障害の症状があり、陽性徴候がなく、器質性心疾患を除外する。つまり、純粋に臨床症状のみがあり、それ以外は正常である。2.器質性心疾患があることは証明されているが、臨床症状がそのような器質性心疾患の症状と一致しない。器質性心疾患の存在は確認されているが、臨床症状が器質性心疾患の症状と一致せず、この方向で診断できる。
心臓検査(心電図、心臓酵素、心臓ドップラー、心臓核断層撮影など)が行われる。電解質、肺、肝臓、腎臓、脳の検査で器質的病変が見つからなければ、心臓神経機能障害と診断できる。原因を突き止める必要がある。多くの場合、不規則な生活が原因である。不規則な睡眠、食事、仕事、タバコ、アルコール、お茶、コーヒーなどの刺激的な食べ物や飲み物、精神的ストレス、緊張、高齢、疲労......。
アルプラゾラムのテストでは、1錠飲むと症状が消失するのは心臓神経症である。
動悸にはさまざまな原因があるが、臓器疾患が原因でなければ、基本的に発作は定期的なものではない。若い人はもっと休養し、夜更かしを控え、アルコールは避けるべきである。適度な運動。爆発的なスポーツやウェイトリフティングなどをしないようにする。先天性心不全の場合は、できるだけ早く医師に相談する。
また、大きな病院に行ってください。大きな病院でも誤診はあります。胆石がある場合、その痛みは心臓の痛みとよく似ています。
心臓は非常に複雑な臓器であり、それ自体も複雑で、病気の原因を調べて診断を確定することはさらに複雑である。心臓を維持することが最大の関心事である。
心拍数の急上昇は、現実の熱または想像上の熱によって引き起こされる。
いわゆる心臓神経症は、実際には、反射の身体化によって引き起こされる不安であり、それは身体のフィードバックにおける感情の役割であり、不安の管理は治療の王である!
{PGC_VIDEO:{'thumb_height':360, 'thumb_url': 'tos-cn-p-0000/3333806229bb4fac8f7357150e8cd42b', 'vname': '', 'vid': 'v02016ff0000benh99s0gfku4srv86vg', 'thumb_width':360, 'src_thumb_uri':'tos-cn-p-0000/3333806229bb4fac8f7357150e8cd42b', 'sp':'toutiao', 'update_thumb_type': 1, 'vposter': 'http://p1.toutiaoimg.com/origin/tos-cn-p-0000/3333806229bb4fac8f7357150e8cd42b', 'video_size':{'high':duration': {'duration':75.64, 'h':480, 'subjective_score': 0, 'w':480, 'file_size': 2557151}, 'ultra': {'duration': 75.64, 'h': 480, 'subjective_score': 0, 'w': 2557151}:75.64, 'h':576, 'subjective_score': 0, 'w':576, 'file_size':4520231}, 'normal': {'duration':75.64, 'h':360, 'subjective_score': 0, 'w':360, 'file_size': 1717393}}, 'md5': '507e323eca3b6866f3e5a010ab0e0fab', 'duration':75.64, 'file_sign': '507e323eca3b6866f3e5a010ab0e0fab', 'thumb_uri':'tos-cn-p-0000/3333806229bb4fac8f7357150e8cd42b', 'vu': 'v02016ff0000benh99s0gfku4srv86vg'}--}
発作性上室性頻拍は一般的な不整脈であり、心拍の突然の劇的な加速によって引き起こされる一連の臨床症状である。発作性上室性頻拍は何らかの先天性心臓構造異常と関連していることが証明されており、この種の小さな構造変化はほとんどの場合、特別な検査なしには発見できない。 I.症状 前兆のない平静時に、突然心拍が加速し、脈拍は160〜2,40拍/分、小児では300拍/分に達し、この心拍も突然正常に戻る。発作の持続時間は数秒から数日までさまざまで、ほとんどの患者は自分で発作を終息させることができるが、少数の患者は発作を終息させるために薬を服用しなければならない。その他の症状は、パニック発作、息苦しさ、めまい、疲労感から、胸痛、呼吸困難、失神、けいれん、ショックまで、重症度はさまざまです。症状の重さは、発作時の心拍数の速さ、他の心臓疾患の有無、患者の耐容能レベルによって異なります。 診断方法 発作時の心電図で診断できる。発症していないときは心電図が正常であることもあり、病院で誘発試験を行い、誘発発作後に心電図をとることで診断が確定することもある。患者によっては、心電図が前駆興奮症候群や短PR徴候であることがあり、診断に有用である。心電図が前駆興奮症候群や短PR徴候であっても、発症していなければ治療の必要はない。 治療 1.発症時の簡単な治療:眼球や頸動脈洞を指で軽く圧迫する、箸で咽頭を刺激して吐き気を誘発する(この方法は非医療従事者に勧められる)。 2.薬物療法と予防:ある種の薬剤は発作性上室性頻拍のエピソードを終息させ、その発生を予防することができるが、治療薬ではなく、薬剤の長期使用には副作用がある。 3.カテーテル治療:現在の最良の選択肢はラジオ波焼灼療法である。ラジオ波焼灼術はX線血管造影装置のモニター下で、大腿静脈、大腿動脈、鎖骨下静脈を穿刺し、電極カテーテルを心臓内に挿入し、頻脈の原因となる異常構造の位置をまず検査・決定し、その場所に局所的に100KHz~1,5MHzの高周波電流を流し、微小範囲で高温を発生させ、熱効率によって組織内の局所水分を蒸発させ、乾燥・壊死させることができ、無痛で安全で、頻脈を予防することができます。無痛で、全身麻酔を必要とせず、局所組織の損傷は均一で、範囲が小さく、境界が明瞭で、コントロールが容易である。薬物療法と比較すると、高周波アブレーションは頻脈発作の一時的な予防や停止ではなく、一回限りの治療であり、もはや抗不整脈薬を使用する必要はありません。手術と比較すると、開胸する必要がなく、全身麻酔を必要とせず、患者は痛みを感じず、手術方法も簡単で、一言で言えば、安全で効果的かつ実施しやすい治療方法です。 第四に、この病気は根本的な治療がない場合、運転、潜水などの特殊な職業に従事することができないので、偶発的な状況で突然発症しないように注意する。 あなたは息止めの方法を使用して、また、短時間で回復することができますが、この病気の発作に注意を払うと予防することはできません(私は循環器専門医です)発作性上室性頻拍(循環器内科)概要 発作発作性上室性頻拍(PSVT)は、臨床的に一般的な急速型不整脈の動きの折り返しに起因するもので、発作の突然の発症と突然の停止、160〜220拍/分の心拍数の発作によって特徴付けられる。発作中、心拍数は通常160-220拍/分であり、1回の発作は1秒未満、あるいは数秒、数分、数時間、あるいは数日間持続し、自動的に、あるいは治療後に終息し、一部は反復することがあり、発作間間隔は正常と同様であり、発作間間隔の長さはさまざまである。 発作中、迷走神経を刺激したり、薬物を使用したり、同期直流電流を使用したり、経食道オーバードライブを使用して頻脈を終息させることができ、現在、最も効果的で徹底的な治療はラジオ波焼灼療法である。 臨床症状 1.発症と終息は突然であることが多く、誘発因子の多くは感情的興奮、急激な体位変換、激しい運動、労作、満腹などであるが、時には誘発因子のないこともある。 2.心悸亢進、胸部圧迫感、頭頸部腫脹、倦怠感がある。発汗、多尿、嘔吐、手足のしびれなどを伴う場合もあり、恐怖感を伴うこともある。 ショック、痙攣発作(アスペルガー症候群)、狭心症、急性心不全。 3.まれに、心拍数が160~220回/分、第1心音の強弱に変化なく、脈拍が細くて速い、速く規則的な心拍リズムを示すことがある。 診断基準 1.発作時の心拍数は160~220拍/分、リズムは規則的で数秒から数日間持続し、体位、運動、感情的興奮の影響を受けない。 2.心電図では、心拍数は160-220拍/分、R-R間隔は規則正しいか、基本的に規則正しい;QRS波群の形態は正常洞調律と同じで、QRS時間は0.1秒未満、STセグメント陥凹とT波逆転があるかもしれない;P波の形態は洞P波と異なるか、QRS波の後に位置するか、T波と重なっていて、見分けにくい。 3.臨床電気生理学的検査により、頻拍時の折りたたみ運動部位を決定することができる。 治療の原則 1.発作時の治療:(1)迷走神経を刺激して発作を終息させる。頸動脈洞の圧迫(脳血管障害のある人は禁止)、眼球の圧迫(緑内障、深部近視、強度近視の患者は禁止)、吸気後の息止め、呼気運動の励行、咽頭を刺激して吐き気や嘔吐を起こさせるなど。(2) 薬物療法:ベラパミル(等圧ペーシング)、心筋梗塞、アデノシン三リン酸(ATP)、ジギタリス製剤などを静脈内投与することが多いが、前駆興奮症候群のバイパス前心室(QRS拡大)患者はジギタリス製剤の投与に注意するか禁止する。(3) 同期直流蘇生法:上記の治療法が無効な場合に適応されるが、ジギタリスの過量投与や低カリウム血症には注意が必要である。(4) 食道または右房のオーバードライブペーシングで頻拍を停止させる。 2.ラジオ波焼灼療法:上室性頻拍を根治させる最も効果的で徹底的な治療法である。 薬物療法の原則 1.発作が時々あり、症状が重くなく、器質的な心臓病がない患者は薬物療法を行う必要がない場合がある。2.器質的、眼科的な病気がない患者は迷走神経を刺激する方法で発作を終息させ、薬物療法は効果がなくなってから行う。3.発作時に重篤な症状がある人は、まず等圧ペーシングや心筋静脈内ペーシングを行い、直流蘇生法や食道または右房頻拍ペーシングで発作を終息させる場合もある。また、心不全を伴う非前駆動症候群の人は薬物療法を行うことができない場合がある。非前駆動症候群で心不全のある患者にはセディラン静注が望ましい。 4.発作頻度の高い患者にはラジオ波焼灼療法が推奨される。 補助検査 1.器質性心疾患の患者には、チェックボックス「A」に基づいた検査プログラムを行う。2.高齢で、器質性心疾患や他の全身疾患による頻脈を除外できない患者には、チェックボックス「A」、「B」、「C」、「D」に基づいた検査プログラムを行う。2.器質的心疾患や他の全身疾患を除外できない高齢患者については、検査プログラ ムに「A」、「B」のチェックボックスを含めることができる。 治療効果の評価 1.治癒:治療後にエピソードがなくなった場合 2.改善:治療後に症状が軽減し、エピソード数が有意に減少した場合 3. 3 効果なし:治療後に症状が軽減せず、心室率が160拍/分以上のままであり、心電図が洞に変換されない。 専門家のアドバイス 発作性上室性頻拍は、器質的心疾患のない患者に多く見られるが、器質的心疾患でも見られるため、頻拍発症者はまず原因を特定することに注意を払い、病気の原因を適時に除去する必要がある。同時に、長い時間の頻脈発作は、低血圧、ショック、心不全を引き起こす可能性があるため、軽視することはできません。発作が起きたら、すぐにあらゆる活動を停止し、横になって、または他の人が眼球を軽く圧迫し、深く吸入してから息を止め、そして力強く吐き出すことを支援し、数回連続して行うことができ、または直接咽頭の後壁を刺激して吐き気反射を誘発し、できるだけ早く最寄りの病院へ、頻繁に発作が起こる場合は、体系的な診断と治療を実施するために入院する必要があります。前駆興奮症候群や房室結節不応による上室性頻拍は、薬物では発作の終息や軽減、再発防止はできても根治はできないため、現在ではラジオ波焼灼術が最も効果的で徹底的な治療法となっている。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。