薬物療法ではなく、生活習慣への介入によって糖尿病をうまくコントロールできるのはどのような場合か?
薬物療法ではなく、生活習慣への介入によって糖尿病をうまくコントロールできるのはどのような場合か?
スモール・アイズ博士です。私の答えがあなたのお役に立てれば幸いです。
糖尿病予備軍や耐糖能異常の状態では、薬物療法は必要ない。
何が人を糖尿病予備軍にするのか
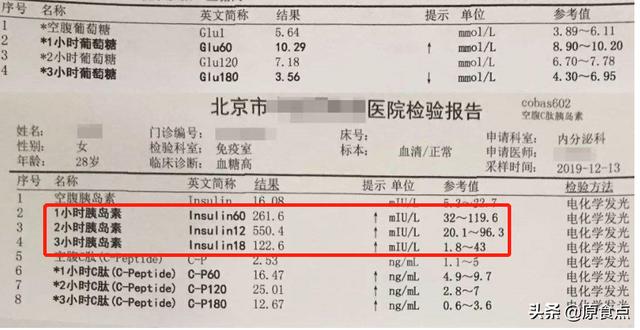
糖尿病糖尿病予備軍とは、空腹時血糖値は正常範囲内の5.9mmol/Lだが、食後2時間血糖値が正常と糖尿病の間にある状態を指し、人々はこの状態を耐糖能低下、あるいは糖尿病予備軍と呼ぶ傾向がある。
実際には、このような状況に遭遇したとき、あなたはまず第一に、可能な限り、制御するために薬を使用しないことができ、生活の介入の選択は、彼らのライフスタイルの改善を繰り返した後、血糖値はまだ標準まで制御されていない場合、小さな目の医師は、あなたがより良い薬を服用する薬を開始すると思います。

糖尿病患者はどのように食事をすればいいのか?
糖尿病患者は食物繊維の摂取量を適切に増やす必要がある。
食物繊維は体内で消化吸収されないため、高食物繊維食は食後の高血糖症状を緩和し、耐糖能改善効果もあり、インスリンの量を減らし、血中脂質を減少させる。
食物繊維を多く摂ることは、消化液の分泌を促し、胃腸の蠕動運動を促進し、便秘を予防する効果もある。食物繊維の多い食品は血糖値を下げる効果がある。
スモールアイズ博士は、緑豆、昆布、蕎麦、コーンミール、ソルガムきび粉などを選ぶことを勧めている。
大豆ジュースをもっと食べてもいい。
大豆は糖尿病患者にとって有益な植物性タンパク源であるため、糖尿病患者はもっと大豆を食べることができる。
生活習慣の改善がうまくいっていると思うたびにね。
しかし、高齢で運動ができないなど、コンプライアンスが悪い患者さんの中には、生活習慣への介入だけでは、2型糖尿病の発症を予防したり、血糖値を効果的な範囲にコントロールしたりすることができない人もいます。
考慮すべきことは、食事療法と運動療法は血糖値を妥当な範囲にコントロールすることはできるが、将来的に血糖値が再び上昇しないという保証はなく、血糖値を効果的な範囲にするための薬理学的介入を併用したほうがよいということである。
結局、薬物療法であれ、運動療法であれ、血糖値を可能な限りベストな範囲に保つことができれば効果的なのだが。
私はスモール・アイズ博士なので、分からないことがあればコメントで教えてください。
生活習慣への介入については、不確実性が大きい。したがって、この回答で述べたことはすべて参考として用いるべきであり、医学的アドバイスとして用いるべきものではない。
膵β細胞が深刻なダメージを受けていない限り、生活習慣への介入で血糖をうまくコントロールすることは可能である。
まず、膵臓のβ細胞が損傷しているかどうかをどうやって知るのですか?
空腹時インスリン値と食後インスリン値を調べる "インスリン放出試験 "を行う。 もし、これらの値が高かったり、インスリンのピークが遅れている場合は、まだインスリン抵抗性があるだけで、膵β細胞の損傷は深刻ではないことを示している可能性がある。
この時点で、あなたがすべきことはこうだ:
1.2型糖尿病の主な原因である高カロリー、低栄養食品をできるだけ避ける。一般的な食品は以下の通り。飲み物、ビスケット、ドーナツ、砂糖、ケーキ、またフリッター、ドーナツ、ツイストなどの糖脂ミックス。.これらの食品は栄養密度が低いだけでなく、炎症を引き起こし、インスリン抵抗性を悪化させる特定のトランス脂肪酸を含んでいる可能性がある。

2、精製された米と麺類を食べない、これらの穀物は精製された加工処理で、食物繊維を大量に排除し、その結果、血糖値が急速に上昇し、膵臓がより多くのインスリンを分泌しなければならないように、膵臓の負担を悪化させる。糖尿病予備軍であれば、玄米、黒米、そば、キヌアなどの全粒穀物を食べることができますが、すでに糖尿病で中期や後期であれば、全粒穀物を含めて食べ過ぎないようにしましょう。
3.食物アレルギーや過敏症を引き起こす可能性のある食品(小麦、乳製品、トウモロコシ、大豆など)を除去する。食物過敏症を甘く見てはいけない。食物過敏症は免疫系障害を引き起こし、炎症を増大させる可能性がある。しかし、これには個人差があるのも事実で、どれにも過敏でない人もいれば、1つ以上に過敏な人もいる。日課としては、3~6週間これらの種類の食品をしばらく食べないようにして、体の状態を注意深く観察し、その後、4日単位で同じように食品を追加し、再び体の変化を観察することである。
4.1日のお皿の半分は、濃い緑色の野菜と色とりどりの野菜で占める。残りの1/4は、タンパク質と良質な脂質で満たす。例:魚、卵、有機肉、アボカド、オリーブオイルなど。最後の部分は、全粒穀物+以下のような低糖質の果物にとっておく。玄米、黒米、そば粉、キヌアその他

5.ストレス管理、ストレス管理、ストレス管理血糖値の原因は食べ物だけではありませんが、身体が慢性的なストレスに直面すると、副腎からコルチゾールが分泌され、血糖値の上昇を促します。ストレスの原因は人それぞれなので、自分のストレッサーを見つけ、その対処に集中するようにしましょう。瞑想、ヨガリラックスするにはいい方法だ。
6.夜更かしをしない。夜更かしはレプチン抵抗性を引き起こし、インスリン抵抗性を悪化させる可能性がある。それだけでなく、概日リズムを壊すことは恐ろしいことで、身体は複数のレベルで健康を損なう可能性がある。夜更かしは本当にやめましょう。
7、抗炎症、解毒、より適切な食べることができるウコン、ニンニク、緑茶、全卵。などを食べる。
8.運動レジスタンス運動はインスリン感受性を向上させる。自宅では腕立て伏せ、加重スクワット、ダンベルなどを選択することもできる。
9.栄養補給長期にわたる高カロリー、低栄養食は深刻な栄養不足を招き、2型糖尿病患者はしばしば栄養素が不足している。クロムミネラル、マグネシウムミネラル、ビタミンD、ビオチン、リポ酸、オメガ3脂肪酸などの栄養素が含まれている。卵、海産魚、動物の内臓、有機肉、濃い緑色の野菜などに多く含まれている[1]。
オリジナル・フード・スポットをフォローして、もっといろいろな血糖値の豆知識をゲットしよう!(この記事の写真はすべてインターネットからのものです)
1】 血糖値対策フォーミュラ 電子工業出版 ISBN 978-121-35798-5 P67
血管へのダメージは心血管疾患のリスクを高め、腎臓へのダメージは慢性腎臓病のリスクを高め、網膜へのダメージは失明のリスクを高め、神経へのダメージは感覚異常、臓器機能障害、その他のリスクを引き起こす。したがって、糖尿病患者は、標的臓器の損傷を減らし、合併症の出現を遅らせるために、適度に糖分を下げる必要がある。どのような状況であれば、糖尿病患者は生活習慣の介入によってのみ血糖を下げることができるのだろうか。次にMedical Senlutionが解説します。
ほとんどの糖尿病患者は血糖を下げるために薬剤を使用する必要があり、その主な理由は次の2つである:第一に、糖尿病はinsidiousな発症があり、初期段階では通常無症状である。 糖尿病が発見されたとき、血糖はすでに高いレベルにあり、インスリンを分泌する身体の能力が低下している可能性があり、血糖を調節する自身の能力が低下しているため、患者は血糖を目標範囲にコントロールするために経口薬またはインスリンに頼る必要がある;第二に、糖尿病は進行性の病気である。第二に、糖尿病は進行性の病気であり、病気の長期化に伴い、血糖値が徐々に上昇する可能性があり、血糖値を下げるために生活習慣への介入に頼っていた患者は、経口薬を開始する必要があるかもしれないし、血糖値を下げるために経口薬に頼っていた患者は、血糖値をコントロールするためにインスリンを開始する必要があるかもしれない。しかし、すべての糖尿病患者に最初からグルコースを下げるための薬物療法を行うべきだということではありません。 糖尿病患者のグルコース低下目標は、通常、糖化ヘモグロビンを7.0%未満に抑えることです。 糖尿病の初期段階で発見が間に合い、生活習慣を変えることで血糖値があまり上昇しない場合には、糖化ヘモグロビンを目標範囲内に抑えることができる患者もいますが、定期的に血糖値や糖化ヘモグロビンのモニタリングを行う必要があり、モニタリング期間中、グルコースや糖化ヘモグロビンをコントロールできなければ、定期的にモニタリングを行う必要があります。しかし、血糖値と糖化ヘモグロビンの定期的なモニタリングが必要であり、モニタリング期間中、非薬物療法で血糖値を目標範囲にコントロールできなくなった場合は、薬物療法を開始する必要がある。次に、糖尿病患者の中には、治療開始時にインスリンを投与して血糖をコントロールし、一定期間の治療後、高血糖による膵B細胞の障害を軽減して、インスリンを分泌する能力を回復させることができ、この部分は一時的に薬物療法から解放され、血糖を下げるための生活習慣介入療法に頼ることができるが、非薬物療法は限られた期間しか続かず、定期的な血糖のモニタリングが必要となり、最終的には薬物療法が必要となる場合がある。薬物療法も最終的には開始する必要があるかもしれない。
生活習慣への介入という点では、食事、運動、体重がすべて介入すべき優先事項である。食事に関しては、糖尿病患者は1日の総食事カロリー、特に炭水化物と脂肪を多く含む食品を減らすべきである。脂肪は高カロリー食品に属し、長期的な過剰摂取も血糖を上昇させる。アルコールも高カロリー食品に属し、長期的な大量摂取は血糖を上昇させやすく、空腹時に飲酒すると低血糖を誘発しやすいので、糖尿病患者はアルコールを制限するかやめるべきである。食後血糖上昇を遅延させる効果のある食物繊維の豊富な食品の摂取量を適切に増やすことができる。食物繊維の豊富な食品の摂取量を増やすことができ、食後の血糖上昇を遅らせる効果がある。運動の面では、運動の過程で人体に貯蔵されているグリコーゲンを消費することができ、血糖値を下げる効果があり、さらに重要なことは、糖尿病患者が長期間の運動を堅持することで、死亡リスクを下げることができるため、糖尿病患者は1週間に少なくとも150分、1回30分以上、中強度の有酸素運動を中心に運動する必要があり、運動の導入に抵抗するために適切に増加させることができる。体重コントロールに関しては、減量はインスリン抵抗性を改善し、末梢組織のインスリンに対する感受性を高め、グルコースの取り込みと利用を増加させるので、糖尿病治療においても重要な対策であり、糖尿病患者には3~6ヵ月以内に体重の5~10%を減量することが推奨されている。
要約すると、血糖値の上昇が小さい糖尿病の初期段階では、生活習慣の改善によって血糖値をコントロールすることができる。治療の初期段階で血糖値をコントロールするためにインスリンを投与され、体のインスリン分泌能力が回復した糖尿病患者の中には、一時的に薬物治療から離れ、生活習慣の介入に頼って血糖値を下げることができる人もいる。糖尿病は進行性の疾患であるため、非薬物療法患者も定期的に血糖をモニターする必要があり、血糖を基準値までコントロールできない場合には、血糖を下げるための薬物療法を開始する必要がある。
読んでくれてありがとう!
間違っていたら訂正してください!遠慮なくコメント欄で質問し、共有してください!
注:本文の内容は、健康科学としてのみ使用されることを意図したものであり、医学的なアドバイスや意見を意図したものではなく、医学的な指導には該当しない。
一般的に言えば、空腹時血糖障害、糖尿病前症、高血糖、耐糖能異常など、糖ユーザーのインスリン分泌は、より正常な健康である、あなたは血糖値を制御するために、ライフスタイルの介入を通じて、医療専門家、栄養士と通信することができます。
具体的には、空腹時血糖値が7mmol/Lを超えないこと、食後2時間血糖値が11.1mmol/Lを超えないこと、糖化ヘモグロビンが正常範囲内であること(血糖値や糖化ヘモグロビンの基準値は集団によって異なる)、生活習慣への介入があれば、病気をコントロールできる可能性が高い!

第一に、食事介入である。
標準体重の必要量に基づき、主食の摂取量を約10~30%減らし、これらの主食の少なくとも3分の1を粗粒穀物に置き換え、満腹感を高め、食事介入へのコンプライアンスを向上させるために、低デンプン野菜をたくさん食べる。
玄米、キビ、オーツ麦、ソバ、黒米、小豆、緑豆、サツマイモ、トウモロコシなど、食物繊維を多く含む粗粒穀物や全粒穀物は、炭水化物は多いがグリセミック指数は低く、1日の主要なカロリー源として、糖質好きには適している。
砂糖好きな人は、精製された砂糖、お菓子やビスケット、デザートやスイーツ、ケーキやパン、高級食品などの食品を避け、精製された米や麺類とその製品の摂取を控えるべきである。
適量の果物(1日100~200グラム)、キノコや藻類、少量のナッツ類(1日10グラム)、牛乳、卵、大豆製品は欠かせない。

第二に、運動介入である。
グルコースを消費する運動は、インスリン感受性を置き換え、血糖の体細胞認識と利用を高め、高血糖のリスクを減らす。
食後1.5~2時間後に、ウォーキング、ジョギング、サイクリング、水泳、ハイキングなど、1日30分以上の中強度の運動を行う。低血糖を避けるため、血糖値のモニターに注意する。
第三に、ヘルスリテラシーと心理的介入である。
砂糖が大好きな人は、糖尿病に関する知識や情報をもっと学び、ヘルス・リテラシーを高め、噂や間違った情報を見極め、正しい方向に行動を誘導し、糖尿病を克服する自信をつけることが望ましい!
第四に、血糖値のモニタリングである。
血糖モニタリングは生活介入に不可欠な要素である。食事介入であろうと運動介入であろうと、血糖値を動的に把握し、自分の行動がもたらす結果について定期的な道筋を見つける必要がある。
一方、1型糖尿病患者や他の病気による糖尿病患者は、厳格な薬物療法やインスリン注射が必要であり、治療の補助として上記のような生活習慣への介入を両手で行う必要がある!
みんなのために答える管理栄養士の糖質糖尿病患者の多くは、長期服用による副作用を心配して、薬の服用に不安を抱いています。私たちは皆、薬は使わず、食事管理と運動管理だけをしたいと思っていますが、薬なしで裸で走り回るのはそう簡単なことではありません。

まず、1型糖尿病患者はインスリンでコントロールしなければならない。1型糖尿病患者の膵臓機能はほとんど機能しておらず、生活習慣への介入はコントロールの補助にしかならない。
2型糖尿病患者にはさまざまな状況があり、血糖上昇が軽度な初発糖尿病で糖化ヘモグロビンが7%以下であれば、まず生活習慣への介入を行い、食事療法や運動療法でコントロールできない場合にのみ医師から薬物療法が処方される。また、糖尿病が発見された当初は血糖値が非常に高く、インスリンによる集中治療を行った後、インスリンを中止して薬物療法や生活習慣への介入に変更する2型患者もいる。このようなタイプの患者は、膵島が完全に損傷しておらず、集中的なインスリン治療によって膵島が休息し、ある程度修復されているという点で、より幸運であるとしか言いようがない。
また、糖尿病性妊娠間糖尿病や妊娠糖尿病もあり、妊娠準備中や妊娠中はインスリンを必要とするが、出産後はインスリンを中止し、適宜生活習慣への介入に切り替えることができる。
ここで砂糖は、ほとんどの糖尿病患者は薬を使用する必要があり、薬なしで血糖値を制御し続けることは困難であることを皆に思い出させたい。しかし、我々は落胆すべきではない、食事のコントロールと運動を遵守し、血糖降下薬やインスリンの使用を減らすことができます。
シュガーの答えが砂糖愛好家の助けになることを願っています!
糖尿病の治療方針は、血糖値、膵島の機能、合併症など、患者さん自身の状況に応じて決められます。やみくもに薬物療法を行わないことが大切で、そうでないと病状が遅れてしまう可能性があります。 糖尿病の治療は薬物療法だけでなく、食事療法や運動療法もとても重要で、血糖値の変化をきちんと把握することも大切です。
薬なしで血糖値をコントロールできるのはどのような場合ですか?
1、臨床的にいくつかの糖尿病患者は、明確なトリガー、または薬物(利尿薬、サイロキシンなど)または内分泌疾患(甲状腺機能亢進症、コルチゾール症など)またはストレス要因(外傷、手術、梗塞など)があり、これらの患者自身がこれらの要因によるものであるため、薬物、病気の治療を停止した後、それは患者の血糖値が正常に戻る可能性が高く、薬を服用する必要はありません。
2,妊娠中に血糖コントロールのためにインスリンを使用している妊娠中の患者の多くは、出産後に血糖が正常に戻ることがあり、この時期にインスリンの使用を続ける必要はない。
3、初期の糖尿病であれば、病状は軽く、膵臓のβ細胞の衰えは深刻ではなく、生活習慣を改め、貧しい食生活を調整することで、血糖値を安全な範囲内にコントロールすることが可能である。

現代社会では糖尿病が蔓延しているため、多くの噂が存在し、見分けがつきやすいもの、誤解を招きやすいものが多い:
1、糖尿病患者は甘いものが食べられない:砂糖の摂取を控えるべきであることは事実だが、全く食べないという意味ではない。
2、血糖値は低ければ低いほど良い:血糖値が高すぎるのもよくないが、低すぎるのもよくない。血糖値の変動が大きすぎると、患者はめまいを起こしやすくなり、脳細胞に損傷を与える可能性さえある。
3、糖尿病は大丈夫、死ぬことはない:糖尿病そのものは危険ではない。危険なのは、心臓発作、脳梗塞、腎臓病など、糖尿病に伴う合併症であり、これは非常に危険である。
4、あの人は処方箋を飲んで良くなった:私はいつ、私はすべての田舎者が自宅で処方を持っていることを発見し、最も重要な効果も特に良いですが、足を食べると痛くない、腰が痛くない、空気の呼吸は10階に上がることができ、私はこれらのレシピにアクセスすることはできません、私は薬の効能を知ることはできませんが、私は古代では、奇跡の薬のように多くの種類が存在しない可能性があり、今、これらのいわゆるレシピとどこから来たのですか?モルモットになりたいのか?

糖尿病が薬物療法によらず、生活習慣への介入でうまくコントロールできるのはどのような場合か?ケースバイケースであり、具体的な疑問点を分析する必要がある。
臨床薬剤師として、クリニックに出向いて薬物療法に参加することは、平時から重要な仕事であり、通常、慢性疾患を持つ患者を追跡管理する必要がある。例えば、薬物療法の有効性、副作用を定期的に評価し、高血圧や糖尿病などの患者のための薬物調整プログラムを策定することである。
患者との会話でよく聞かれる質問のひとつがある:糖尿病でも薬を飲まなければならないのですか?血糖値がコントロールされている場合、薬を減らしたり止めたりすることはできますか?私たちは今日、あなたと話をするつもりだし、あなたがそれを正しく理解してくれることを期待している。
糖尿病でも薬を飲まなければならないのですか?どのような場合は薬を飲まなくても大丈夫ですか?
そうとは限らない。非薬物療法で血糖コントロールが良好であれば、血糖降下薬は必要ない。
糖尿病は慢性疾患であり、既存の医学的手段では治すことができないため、糖尿病患者には生涯にわたる治療の継続が必要である。栄養療法、運動療法、血糖降下剤、糖尿病に関する教育、血糖モニタリング統合された経営。
その中でも、常識的な食事と運動を中心とした生活習慣への介入は、すべての糖尿病患者にとって血糖コントロールのための基本的な治療手段である。もし糖尿病患者が積極的な生活習慣への介入によって血糖を効果的にコントロールできれば、薬物療法を行う必要はない。逆に、生活習慣への介入だけでは患者の血糖コントロールが標準に達しない場合は、糖低下薬物療法を開始すべきである。もちろん、食事管理や適度な運動に協力できない糖尿病患者には、高血糖をコントロールするために薬物療法が必要である。

注目すべきは、糖尿病への関心が高まっているため、糖尿病のリスクが高い人の多くが、糖尿病を早期に発見するために、糖尿病検診や血糖モニタリングを積極的に受けるようになっていることである。この時、血糖値はそれほど高くないことが多く、薬を使わなくても食事と運動で血糖値をうまくコントロールできる人が多い。。また妊娠糖尿病患者のほとんどは比較的軽度の高血糖であり、科学的な食生活の改善と運動で十分にコントロール可能である。
糖尿病患者には特に注意してほしい。1型糖尿病と診断された場合、診断後すぐにインスリン治療を開始し、生涯維持しなければならない。1型糖尿病患者は体内のインスリンがほぼ完全に欠乏しているため、血糖を効果的に安定させ、糖尿病の急性合併症である糖尿病性ケトアシドーシスを避けるためには、外因性インスリンの補充に頼らざるを得ない。
また、2型糖尿病は進行性の疾患であり、病状の進行に伴って血糖値が徐々に上昇する傾向があるため、2型糖尿病の治療法は固定的なものではなく、血糖値の上昇に伴って治療強度が強まることを認識しておく必要がある。当初は生活習慣への介入だけで高血糖を効果的にコントロールできた患者も、後に薬物併用療法が必要となる。

血糖値がコントロールされている場合、薬を減らしたり止めたりすることはできますか?
糖尿病患者が、血糖降下薬で血糖値が改善した後に薬を減量・中止できるかという問題については、患者の状態に応じてケースバイケースで分析する必要がある。
1型糖尿病の場合、インスリン療法は一生続けなければならず、インスリンの服用をやめることはできない。これは、体内のインスリンがほぼ完全に欠乏しているためで、血糖の安定を効果的に維持し、生命を脅かす糖尿病の急性合併症を避けるためには、外因性インスリンの補充に頼らざるを得ない。もちろん、1型糖尿病の初期インスリン治療後、インスリンの投与量を大幅に減らしたり、あるいはインスリンを中止したりできる時期もあるが、この時期はすべての1型糖尿病患者に起こるわけではなく、たとえ起こったとしても比較的短期間に維持されるものであり、インスリンの完全な中止を望むのは非現実的である。
2型糖尿病患者が良好な血糖コントロールを達成した後、薬の服用を中止できるかどうかという問題はさらに複雑である。以下のような医学的研究が数多くなされている。新たに2型糖尿病と診断された人の中には、薬物療法で短期間集中的に血糖をコントロールした後、良好な食事療法と運動療法だけで、その後一定期間薬物を使用せずにコントロールできる人もいる。このことは、患者の膵島機能とインスリン抵抗性の状態の大幅な改善と密接な関係がある。
しかし、2型糖尿病は進行性であるため、病気が進行するとインスリン分泌機能が徐々に低下し、血糖値が徐々に上昇する傾向にあり、血糖降下薬治療の必要性が高まる。
つまり、長期的には、生活習慣療法に加えて、糖尿病治療にはやはり血糖降下薬の使用と服薬順守が必要なのである。糖尿病の罹病期間が長く、血糖降下剤、特に複数の薬剤を併用しなければならない患者にとって、血糖降下剤の服用を中止することは通常不可能である。血糖降下薬で治療しても血糖がコントロールできない患者については、薬の減量や中止の話はさらに不可能である。

結論として、血糖値が長期にわたって安定しており、生活習慣への介入が適切に行われている場合、血糖値は長期にわたって安定している。2型糖尿病患者で、一定期間服薬を中止できる人はほとんどいない。しかし、中止中は血糖値を注意深くモニターする必要がある。
無謀な服薬中止は血糖値の反跳上昇を引き起こし、重篤な合併症を引き起こす可能性があるからである。戦争で短期的に勝利したからといって、軍隊を解散させ武器を廃棄するのは危険であるのと同じである。従って、軍を廃止する(薬物療法を完全に中止する)ことはできても、武装解除(薬物療法を減らす)ことはできないことが多い。
糖尿病患者さんには、血糖降下治療中は決して自己判断で薬を減らしたり止めたりしてはいけないこと、薬を減らしたり止めたりできるかどうかを知りたい場合は、必ず事前に内分泌専門医に相談することをお勧めします。内分泌専門医の診断の結果、薬の減量や中止が可能であったとしても、引き続き良好な生活習慣を維持し、薬を減量・中止した後の血糖値の変化を注意深く観察する必要があります。血糖値の上昇が著しい場合は、医師の診断を受け、投薬や薬の量を増やし続けることが必要です。

この問題は、私はそう思うが、人の初期の糖尿病は、自分の食欲を知っているだけで自分の感覚はない非常に良い古いことわざの多くを食べるために、限り、人々は多くの体を食べるように健康である。人々はこのような麻痺の思考を持っていることも混合された生活で乗り切ることです。人々は仕事の単位肉体労働の強度もかなり大人のカロリーとブドウ糖の消費量のバランスを維持するために働いて、人々は中高年に知らない、この時、単位は、健康診断の報告書に自分の健康診断を組織し、自分の血糖値7.5を見て、6.1の標準的な血糖値を見て、7.5 6.1=1.4、1.4の標準的な血糖値を超えて、報告書を持って行った。内科の医師は、医師を見て言った:あなたは初期の糖尿病は軽度であり、医師は言った:あなたは、血糖降下薬の2つのボックスを処方薬を服用する必要があり、問題は繰り返し軽度の糖尿病のこの問題について考えるために帰宅した後、血糖値の値をダウンさせるために、適切な運動を自分の口を制御することができます良いように見えた。その後、糖尿病の発生に関する知識へのオンラインアクセスを通じて、さらに私たちの国のほとんどの人が2型糖尿病を持っていることを認識し、2型糖尿病は、このようにインスリン細胞は、グルコース機能を破壊する抵抗性を生成するために影響を与える人体障害の内分泌障害の結果、良すぎる栄養を食べることです。2型糖尿病の主な原因は、体内のブドウ糖であるため、我々は正常な血糖値に戻すために彼らの血糖値を下げる方法である必要がありますそれの核心を認識し、その後、我々は主食の米、蒸しパンの量を制御する必要があり、中国人は米、蒸しパンを食べるのが好き、我々はあなたが毎日cattyを食べていたであろう米や蒸しパンの量を減らす必要があります1日3テールを食べるように変更され、毎食の1つまたは2つを食べるこのメソッドは、実践を通じてです!結論はまったく正しい。他の食べ物が食べられないわけではない。牛乳、卵、細かい細切り肉、細かい牛肉、川魚、シーフード(少なく食べる)、料理の任意のコピーは、砂糖を置くことができない、野菜はすべて食べることができます(3つの野菜は、3つのサトイモ、ジャガイモ、サトイモを食べることができない、でんぷんの成分はブドウ糖に分解される)果物はすべて食べることができます(3つの果物は、バナナ、スイカ、火の果実を食べることができない)お茶や沸騰したお湯をもっと飲む、適切な運動。血糖降下薬は血糖値を下げるのに役立ちますが、糖尿病を治すことができない代わりに、血糖値が高くなる瞬間、低くなる瞬間、低血糖症になり、生涯薬であるために薬を食べるが、人々は精神を持っていることです。私たちは、インスリン細胞が消滅しないように、薬の服用を控えるようにし、それが長い間生き残るようにするかもしれません。
薬物療法ではなく、生活習慣への介入によって糖尿病をうまくコントロールできるのはどのような場合か?
問題は、糖尿病は一生に一度の病気であり、薬なしで血糖値をコントロールする方法がないことだ。これが糖尿病の治療が難しい理由である。主なものは、私たちの体内のインスリンですが、インスリンの不足は、体の血糖値を制御することができなくなりますので、あなたは薬を制御するために薬に頼ることしかできませんが、あなたが薬を服用しない、血糖値が上昇し、病気の出現に体の病気。そのため、コントロールすることはできても、治すことはできません。
糖尿病になったら薬を飲まなければなりませんか?糖尿病は薬を飲まなくても、生活の介入だけでコントロールできるのでしょうか?これはよく友人から聞かれる質問ですが、確かにそのような状況もあります。糖尿病と診断されても、急いで薬を服用する必要はありません。糖尿病の友人の中には、より軽度のケースもありますが、まずは血糖値をコントロールするための生活管理を実施してみるとよいでしょう。
糖尿病の血糖コントロールは、決して唯一のグルコース降下薬を食べることができるので、単純な、しばしば糖尿病コントロールの5馬車の話、直接3つの血糖コントロールに関与することができます - 食事の変更、運動運動、薬の合理的な使用、他の2つのグルコースモニタリング、糖尿病教育、主に自己管理する患者の能力を向上させるために、です。良好な血糖コントロールのレベルを監視します。一部の新発症の糖尿病患者にとって、もし血糖値がちょうど標準を超える状況にあり、膵島細胞の機能が良好で、インスリン抵抗性の状況が深刻でないなら、血糖のコントロールを強化するために食事療法と運動を選択することは十分に可能であり、厳格な生活改善の場合には、血糖はまだ効果的に標準に達することができないので、血糖をコントロールするために薬物の追加を検討することは遅すぎることはありません。
軽度の糖尿病とは?例えば、糖尿病になりたての方で、空腹時血糖値が糖尿病の診断値である7.0をわずかに超えている程度で、食後2時間血糖値がまだ耐糖能異常の範囲にあり、11.1mmol/Lを超えていない場合です。このような場合、通常、医師は血糖値をコントロールするために薬を服用しなければならないとは勧めません。まず、高血糖の問題を改善するために、生活から過剰なエネルギーを是正することを試みることができます。
エネルギー過剰は高血糖の根本原因の一つである。したがって、糖尿病の血糖コントロールのために、食事コントロールと運動強化は生活管理の2つの重要な側面である。同時に、運動を強化し、運動の安全を確保することを前提に、体のエネルギー消費を強化し、体の代謝能力を向上させ、インスリン抵抗性を改善し、筋肉のグルコース利用の代謝を強化する。上記の2つの方面を通じて、食事療法は源を制御して、運動は消費を強化して、体のエネルギー過剰の問題を改善し、制御して、エネルギー過剰を制御して、血糖は自然によく改善し、低下して、非常によく、軽度の血糖上昇の新型糖尿病患者に対して、合理的な食事療法と運動介入を通じて、血糖のレベルを下げることができて、もし糖化ヘモグロビンのレベルを7.0%以下に制御して、長期的に維持することができれば。糖化ヘモグロビン値が7.0%以下にコントロールでき、長期間維持できれば、血糖コントロールのための薬物療法を考慮する必要はない。
注意しなければならないのは、すべての新規発症糖尿病患者が、必ずしも食事療法と運動療法によって血糖をコントロールし、目標範囲内に収めることができるわけではないということである。食事療法と運動療法によって、血糖値を効果的にコントロールすることができる可能性があり、生活における厳格な自己管理によって、血糖値が長期にわたって妥当な範囲に維持される。しかし、生活が非常に注意深く、食事療法を調整し、運動療法も強化したが、血糖値が基準を満たすようにコントロールすることができない可能性もあり、この場合、血糖コントロールを強化するために薬物の使用を検討する必要があり、結局のところ、糖尿病のコントロールの目的は、高血糖の影響を最小限に抑えることである。結局のところ、糖尿病をコントロールする目的は、高血糖に伴う健康リスクを最小限に抑えることであり、生活習慣の改善であれ、薬物の合理的な使用であれ、最終的な目標は血糖コントロールを安定させ、糖尿病合併症のリスクを減らすことであるはずです。
食事療法や運動療法による血糖調節を知りたいのであれば、血糖値をこまめに測定することが大切です。 新規発症の糖尿病患者さんで、まず薬を服用せず、生活調節で血糖値をコントロールしている方は、血糖コントロール値をこまめに測定するとよいでしょう。 家族で毎日血糖値を自己測定することに加え、血糖コントロールの生活介入期間中は、3~6ヶ月に1回、糖化ヘモグロビン値をチェックすることもおすすめします。糖化ヘモグロビン値が、7.0%以下に安定的にコントロールできれば、生活介入による血糖コントロールが成功し、理想的な状態になったことを意味します。
結論として、糖尿病患者は、生活の介入を通じてのみ血糖値を制御することができるかどうか、一般化することはできませんが、限り、あなたは生活の中で厳格な自己規律を通じてすることができ、生活のコントロールを強化し、血糖値のコントロールが安定しており、標準まで、もちろん、あなたが薬を服用することはできませんが、あなたは完全に標準まで血糖値を制御するための規制の生活を通じてすることができない場合は、薬は、絡まるべきではありません、結局のところ、血糖値のコントロールが早いほど、糖尿病の合併症は結局のところ、血糖値が早く制御されるほど、糖尿病合併症のリスクは低くなります。身体への健康効果が高ければ高いほど。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。
