椎間板ヘルニア手術の現在の成功率は?小手術の効果は?
椎間板ヘルニア手術の現在の成功率は?小手術の効果は?
腰椎椎間板ヘルニアの手術の成功率は、医者によって違う。一人の人間の確率はもっと低く、たとえX%であっても、一人の人間が100%になれば、駆け引きの余地はない。
軽い手術?
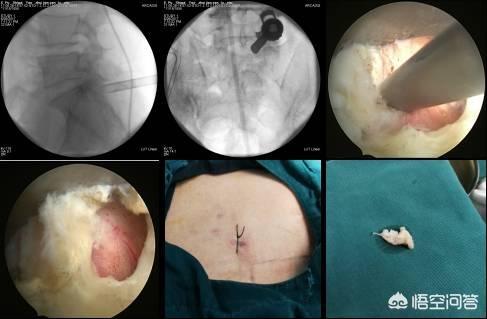
小手術とは低侵襲手術のことですか?低侵襲手術にもいろいろな種類がありますが、同じ手術でも医師が違えば、人の状態も違えば、効果も天と地ほども違ってきます。
手術を受けた方はいらっしゃいますか?

この質問は、術後の本当の気持ちを聞きたいのかもしれないが、手術を受けた多くの人が、良い結果もあれば、悪い結果もたくさんあることを知っておかなければならない。
手術が必要ですか?
椎間板ヘルニアで手術を受けるかどうかについては、やはり症状によるのですが、馬尾症候群や失禁がある場合は、やはりいずれ手術を受ける必要がありますが、腰痛や下肢痛だけであれば、たとえ重度であっても、ほとんどはまだ保存療法で済みますし、報告書に大きなヘルニアや狭窄があっても、手術を受ける理由にはなりません。
もっと人を見る
本当に正確な答えを得たいのであれば、患者さんに聞くのは参考程度にして、信頼できる医師を見つけてコミュニケーションを取るようにしましょう!
個人的には、手術は必要に迫られるまでしない方がいいと思う!私は数年前に椎間板ヘルニアになりました!医者は手術をするように言った。私は手術をしなかった!というのも、彼は心配性だと思ったからだ!もちろん、病気の期間中は、酸欠の実体験しか知らないが、ベッドから起き上がれない、かがめない、あらゆる不自由があった!また、様々な処方、様々なクリーム、喫煙の様々を試してみました!最後に、私は熱い塩袋の温湿布とマッサージを使用することを主張したと思いますが、全体の良い!粗塩を入れるために布袋を使用します!電子レンジで熱を加え、温湿布し、その後マッサージに付着することで、今でははるかに便利ですが、プラグイン塩袋があります!今、私は腰痛なしで3年間されています!この数年はマッサージにこだわっています!回で基本半月!
腰椎椎間板ヘルニアの罹患率は高すぎるが、手術の必要性は現在の医学発展のごく一部である腰椎椎間板ヘルニア手術は非常に成熟しており、比較的非常に安全で、椎間孔鏡手術などの小手術については、主な手術適応は非常に良い効果をマスターすることです。しかし、どのような手術にもリスクがあり、具体的な状況を見極める必要があります。私はよく患者さんに、この病気があなたにどれほどの影響を与えるのか、もし腰や脚に痛みがあり、日常生活に影響があり、保存的治療も効果がなく、生活の質に深刻な影響を与えるのであれば、なぜ非常に低い発生率の危険にこだわらなければならないのでしょうか?
腰椎椎間板ヘルニアは、椎間板が外力の作用で外側に突出し、神経を圧迫・刺激して腰痛や下肢痛を主症状とする病変です。
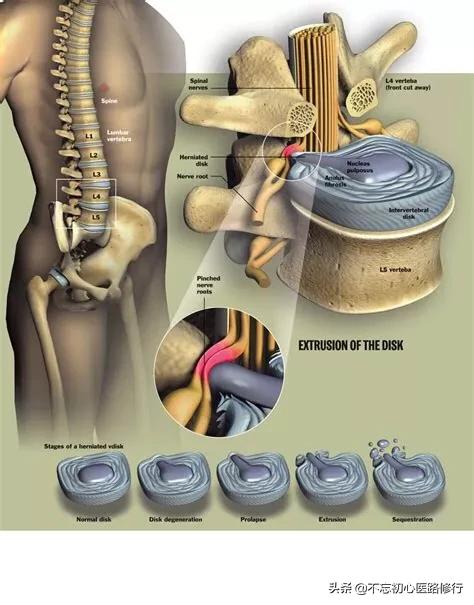
手術の適応となるのは、腰痛や下肢痛の症状が重度で再発を繰り返し、半年以上の保存的治療を行っても効果がなく、徐々に症状が悪化して仕事や生活に影響を及ぼす場合である。
手術方法の選択;
1、低侵襲手術、より人気があるのは椎間孔技術である。
腰椎椎間板ヘルニア性腰痛:椎間板ヘルニアは明らかではないが、腰痛が明らかで、再発を繰り返し、保存的治療が無効である。この時、椎間板はすでに構造的な損傷が現れており、痛みの原因となっています。 腰椎椎間板ヘルニア、脱出、椎体内遊離;
椎弓切除術の禁忌:
- 複合型脊柱管狭窄症。
- 複合分節性不安定症。
- 多分節性変性を伴う。
2.後方開放プレート除圧ペディキュラースクリュー内固定術。
通常、椎弓切除術で解決できない手術も、この手術で解決できる。
結論:手術の適応を把握することが重要であり、「自分に合った治療が最善の治療である」という言葉があるように、1種類の手術で解決できる病気はなく、適応に応じて厳密に選択することが重要である。
腰椎椎間板ヘルニアは日常的な手術として知られており、大きく分けて直接摘出手術と固定手術の2種類があります。次に王医師がそれぞれについて説明します。
腰椎椎間板ヘルニア手術の目的は何ですか?
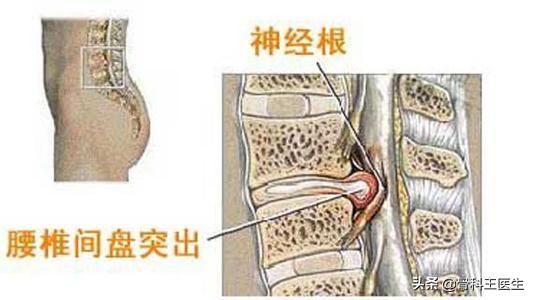
腰椎椎間板ヘルニアとは、椎間板ヘルニアが神経根を圧迫することによって起こる腰痛や下肢の放散痛のことです。手術の目的は椎間板ヘルニアを取り除くことで、椎間板ヘルニアがなくなれば神経根は圧迫されず、痛みもなくなります。リスクは、椎間板を除去する際に神経が傷つくかどうかです。
なぜ2つの手術方法があるのですか?
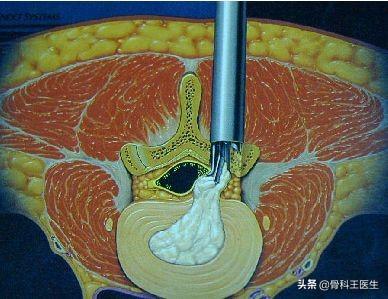
椎間板ヘルニアを摘出すると、椎骨間の安定性の一部が失われるため、腰痛を引き起こすだけでなく、腰の変性が促進される可能性があるからです。そこで、すでに腰が不安定な高齢の患者さんには、椎間板をすべて取り除き、癒合器具を装着して腰を内固定で固定する、1回きりの癒合手術が可能です。この手術のリスクは、椎間板の摘出だけよりも大きくなります。
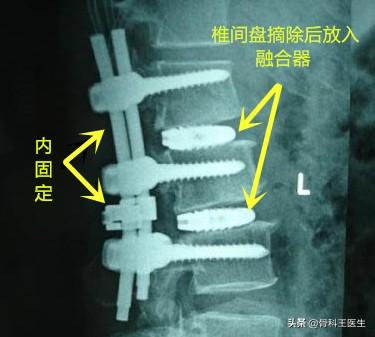
小手術の効果は?
手術の大小にかかわらず、下肢の反射痛のような神経圧迫症状には間違いなく有効ですが、小手術では腰椎不安定症の問題は解決しませんし、大手術は何しろ外傷性が強いので、できれば避けたいものです。ですから、小手術を受けるべき人もいれば、大手術を受けるべき人もいます。これは多肢選択問題ではなく、単一選択問題であり、特定の患者さんに対する答えは一つしかありません。
手術のリスクは?
技術が成熟しているため、全体的な手術リスクは最小限です。 長期的な腰痛は生活に深刻な影響を与えるため、手術による解決を望むかもしれません。
椎間板ヘルニアの手術
椎間板ヘルニアの治療は主に非外科的です。
手術はリスクが高く、侵襲的な治療法である。
椎間板ヘルニアの手術には厳密な適応症があり、以下のような状態にある場合は手術が勧められる。
I. 保存的治療を行っても効果がなく、症状が再発し、通常の生活に支障をきたす。
次に、脊髄や神経の損傷、下肢の筋萎縮、ジアテーゼ症状、持続的な強制体位が認められる。
椎間板ヘルニア手術の成功率は?
腰椎椎間板の手術には多くの選択肢がある。
従来の外科的アプローチでは、手術切開が大きいほど、見通しがよく、手術スペースが広くなる。
腰椎椎間板ヘルニアの多発性、重圧迫、より複雑な椎間板ヘルニアに適している。手術のリスクを除くと、いわゆる手術の失敗として考えられるのは、内固定具のゆるみ、抜去、切開部の治癒不能などである。このようなケースはめったにない。
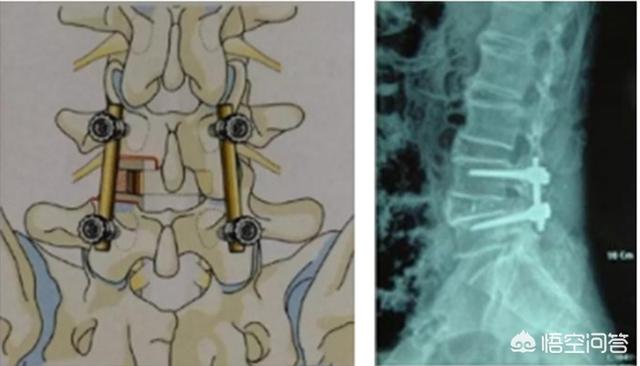
利点:病変を完全に除去できる。
短所:大きな切開創と外傷。
低侵襲手術で、相対的な手術視線は小さく、操作の余地はほとんどない。
シングルカットセグメントに適しており、手順が簡単。
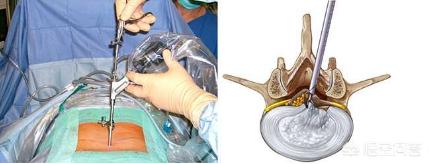
利点:副作用が少なく、術後の回復が早い。
欠点:再発の可能性、または中間開腹の必要性。
小手術の効果は?

各手術には適応症があり、適切なものを選択することは術前評価とも呼ばれる。
手術の決定は、個人の具体的な状況に基づいて行われる。
正規の専門病院と正規の手術法を選べば、手術の結果は良好です。
推薦する:

病気の検査と治療については、通常の専門病院へ。
コメントや訂正はコメント欄にどうぞ。
第一に、診断が正しいこと、つまり臨床症状と画像が一致していること、第二に、痛みの原因が腰椎椎間板ヘルニアによるものであり、筋筋膜病変などの軟部組織の病理によるものではないことです。
現在、腰椎椎間板ヘルニアは2つのメカニズムによって腰痛を引き起こすと考えられている。1つは圧迫メカニズム、つまり椎間板の突出した髄核が脊髄神経根を直接圧迫するメカニズムであり、もう1つは炎症介在メカニズム、つまり線維輪の破裂によって引き起こされ、椎間板の突出した髄核が炎症メディエーターを放出し、脊髄神経根を刺激して痛みを引き起こすメカニズムである。

腰椎椎間板ヘルニアの手術は、現在、低侵襲手術と開腹手術の2種類があります。低侵襲手術には、高周波、プラズマ、椎間孔内視鏡などがあります。前二種類の手術は、より外傷が少なく、回復が早い疼痛科で行われますが、椎間板ヘルニアの小さい症例に限られ、過去の経験によると、急性発症時の鎮痛効果はまだ非常に良好です。
高周波熱凝固療法は、直径0.7mmの高周波針を使用し、C-armまたはCTガイダンスの下で穿刺し、病変椎間板に正確に到達して熱凝固のスイッチを入れる。熱放射に頼って髄核ヘルニアを小さくし、神経根の圧迫を和らげる。プラズマ手術と高周波熱凝固療法の違いは、ヘルニア髄核組織を直接蒸発させることです。
椎間板ヘルニアが大きい場合、椎間孔径手術の効果が良い。 椎間孔径手術の切開は小さく、通常7mm程度で、傍椎骨筋や靭帯を破壊せず、出血が少なく、脊椎の安定性に影響がなく、術後は神経圧迫が除去されるため、痛みの症状が早く緩和される。開腹手術は腰椎椎間板ヘルニアに腰椎変性症、骨棘、脊柱管狭窄症、神経根管狭窄症、靭帯石灰化などを伴う患者や、明らかに腰椎が不安定な患者が対象です。
こんにちは、ご質問にお答えします。腰椎椎間板ヘルニアの手術の成功率はどのくらいでしょうか?手術には予測できないリスクがあるため、未知数であることは間違いありませんが、実際、腰椎椎間板ヘルニアの多くは、まだ手術の適応に達していないため、約95%は手術をする必要がないと言えます。
それではここで、腰椎滑液包症の手術適応とは何でしょうか?主なポイントは次のようなものでしょうか。従来の保存的治療の後、効果が明らかでなく、徐々に悪化する傾向を示し、馬尾症候群、尿失禁、便失禁、下肢の感覚喪失、進行性の筋萎縮、さらには下肢の麻痺が見られる。
現在の医療水準は非常に進んでいるため、腰椎椎間板ヘルニアの従来の手術治療は、まだ非常に成功しているが、1つ覚えておくべきことがあり、腰椎椎間板ヘルニアは、手術後約5年の再発率が約80%に達する。
したがって、腰椎滑膜症で、簡単に外科的治療を選択したくない、まず第一に、保存的治療を選択し、従来の閉鎖小手術も良い選択です、小さな針、オゾンなど、良い結果を持っている。
私の臨床では、基本的に約80%の患者さんが小針ナイフ治療で完治し、脊柱管狭窄症の患者さんの中にも満足のいく結果を得られた方がいます。また、手術後に再発し、手術後の生活や仕事に深刻な影響を受け、力仕事をする勇気がなくなった患者さんにもたくさん出会いました。
一度手術で治療しても、その後再発したときに保存的な治療法に戻るのは少々無理がある。
腰椎滑膜症手術の成功率にかかわらず、まず手術の適応を満たすことが重要である。
椎間板ヘルニアの場合、症状がひどくなければ、保存療法を選択するのが最善です。
腰椎椎間板ヘルニアの手術は、主に椎間板の症状が特に重い患者さんに対する形成手術です。手術でいう成功率とは、手術が失敗する確率を指すのではなく、手術後に有意に改善した結果、すなわち優秀率を指します。
適応症が正しく選択されれば、手術の成功率は90%か95%以上になる。適応症が適切に選択されなければ、成功率は基本的に60%前後である。手術の具体的な適応は、患者が最初に腰部痛、両下肢のしびれ、直脚挙上テスト陽性、両足母指背屈筋の著しい筋力低下、患者の腰部機能的活動の著しい制限を訴える場合である。
成功率は医師の経験や熟練度にもよるが、それ以上にあなたがディスクを大切にしているかどうかにもよる。
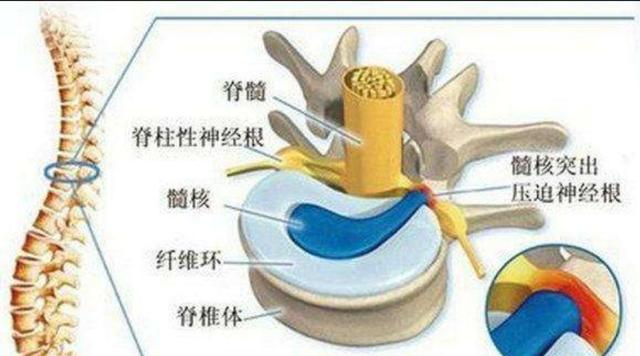
現在ではいずれも低侵襲治療で、切開創は1cm以下、ダメージも少なく回復も早い!
腰椎椎間板ヘルニア圧迫神経は、生活の中で腰椎症に苦しんでいる人々に脚のしびれや痛みを引き起こし、生活の質のイメージだけでなく、精神面にも影響を与えるので、少数派のうつ病を生成するために気性が悪化するように、大きな問題を引き起こした!これらは、多くの場合、保守的な効果は良好ではありませんが、再び痛みに苦しむしたくない、友人や医師に少し見て、その後、外科的治療を行うために行きました。
では、なぜ腰椎椎間板ヘルニアは手術後に再発するのでしょうか?多くの人々は、特に手術を受けている人は、これは手術をした後に再発しないでしょうか?混乱した顔、手術をしたのに再発するのは無力な顔です!
一般的に言って、診断が明確で位置決めが正確である限り、手術が順調に進み完全に再発する可能性はあまりないでしょう。では、なぜ手術後半年も経たないうちに、あるいは手術後3、4ヶ月で1年も経たないうちに、再び深刻な腰痛や下肢痛の症状が出てくる人がいるのでしょうか?簡単に言えば、大きく2つに分けられます。
I. 患者自身の要因
(1)他の節の病気の原因が解除されていない。腰椎には5つのセクションがあり、約10本の神経がありますが、ほとんどが腰椎4腰椎5で、2つのセクションが約4本の神経であっても、手術は病気のセクションに対処するためだけであり、病気のセクションは、他のセクションの操作を行わなかったように再損傷のための独自の物理的な理由のために治癒し、腰痛や下肢痛の症状によって引き起こされる神経の突出髄核圧迫を生成し、明らかに手術が行われていません。
(2)手術後の回復は、術後に多くの人が医師の指示に従わず、関連するリハビリ訓練を行わず、リハビリの欠如、早すぎる重労働、軟部組織修復の手術部位の誤った姿勢のイメージがあるため、軟部組織の水腫治癒変形の元の手術部位は、新しい神経根や脊髄の圧迫因子によって引き起こされる瘢痕を生成し、症状を生成します。
医療従事者の要因
1.術前診断の誤り 術前の精密検査がなく、CTやMRI検査を唯一の診断根拠としている!補助機器に頼りすぎ、誤診しやすい。腰椎椎間板ヘルニアの腰椎CT検査が多いが、腰椎突出と腰椎椎間板ヘルニアはイコールではなく、このような患者は大殿筋、小殿筋、梨状筋、坐骨神経などの理由も混じって複雑な状態であることが多く、医師が患者の病歴や詳細な身体検査をよく聞かなかったことと相まって、腰椎椎間板突出、髄核の摘出、周囲の軟部組織の摘出が一目でわかる写真、この場合は確実に手術効果がある!軟部組織、その場合、手術の効果は手術しなかった場合と同じだったに違いないでしょう?
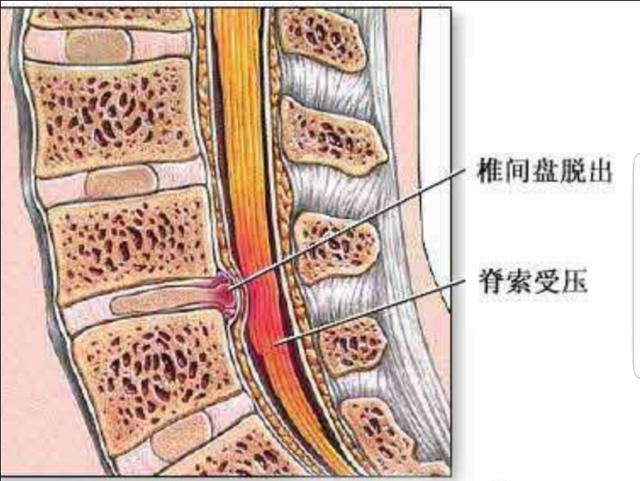
2.手術部位の位置決め いくつかの患者の手術部位の位置決めでは、突出の複数のセクション、腰椎4、腰椎5が深刻な突出を持っている、腰椎4、5は、脚の痛みやしびれによって引き起こされる圧迫された神経であり、その後、フィルムと組み合わせることで、多くの場合、手術に行くために突出した大きなセクションの最初の選択肢である、これは誰のせいであると言うことはできませんが、医師も人間であり、神ではありません!しかし、本当の "黒幕 "は目立たないことが多く、大きな突起は取り除かれるが、小さな突起は本当の "殺人者 "である!手術では、患者は通常、分節病変、疲労やその他の要因による別の未切断の分節を与えられるだけで、新たな圧迫症状を生じるので、経験豊富な医師は日常的に手術の状態の上下2つの分節を調べ、「突出」または「狭窄」があることを発見する。そのため、経験豊富な医師は、日常的に手術中の上下2つのセグメントの状態を調べ、「突出」や「狭窄」が見つかった場合は、手術後の再発を防ぐために一緒に切除する必要があります!したがって、やはり簡単で効果的な検査が不可欠なのである。
3.手術は完全ではありません 現在の手術は低侵襲である 医師は低侵襲を学び、低侵襲熟練手術を通じて非常に良いされているが、手術は多くの場合、手術がスムーズに行くことを確認するだけでなく、手術台の下で患者の安全性を確保するために、その中にいくつかの複雑な要因を持っています。
術中・術後
低侵襲手術には長所と短所があります。 椎間孔内手術はダメージが少なく、回復も早いのですが、出血が手術視野に影響したり、スペースが狭すぎたり、腰椎体の変形と相まって、手術が十分にきれいにできないなどの限界もあります!手術の効果や再発の有無は、椎体内手術の徹底度に大きく左右される。医師もトレードオフの関係で、徹底的な洗浄を追及せず、神経を傷つけてしまうことがありますが、手術中は不確定要素が多いため、これらが術後再発の原因の一つとなっています!医師は、患者が回復するように、手術の良い仕事をしたいのですが、術後の管理も特に重要で、手術中に出血があります。術後、ドレーンやドレーンチューブを入れずに切開すると、血腫が形成されやすく、また、神経の癒着を形成する重要な要因の一つであるため、医師は手術の良い仕事をしたいだけでなく、手術後の看護師の注意深い観察から切り離すことはできません。
結論:手術後の再発の有無は、患者自身の体力、手術のスムーズさ、術後治療、退院後のリハビリテーションが重要である。
腰椎症のアドバイス:医師の手術は良い仕事をするために、自分の背中の良い保護に通常の注意ほど良いではありません!
田舎で最前線に張り付く小李に、「うんうん」とうなずきたくなる!
(上記は私自身の長年の経験に基づくものであり、あくまで個人的な見解です!)

腰椎椎間板ヘルニアの治療法はないのでは?
私もこの病気の患者だ。
私はサードディグリーだ。
雨や曇りのときはまだ不快だし、疲れているときは痛い。
毒になるのは薬だ💊 この下で釣りをする病気もリウマチに関係している
疲れるのが怖いんだ。
腰痛や手術、ファイバーガイダンスを怖がるのは無駄なことだ。
根本的な原因ではなく、症状を治療するものだからだ!
とにかくリハビリをするんだ。
大切に使ってください!
私がヤンヤンのように~コメント欄にメッセージをお願いします!
招待してくれてありがとう!

この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。