病院に行かないで、どうして痛風だとわかるのですか?
病院に行かないで、どうして痛風だとわかるのですか?
痛風は、2019年中国高尿酸血症・痛風治療ガイドラインのデータによると、現在、確かに蔓延しつつある病気である。この国には痛風患者が1パーセントいる。これは大規模な患者基盤.この記事を読んでいる皆さんの中にも、身近に痛風患者と接したことのある人、あるいは健康診断で痛風と診断された人がいるのではないだろうか。高尿酸血症また、尿酸値が高いと痛風になるのではないかと心配する友人もいる。痛風かどうかを判断するために病院に行かないできるか?
まず痛風と高尿酸について理解することから始めよう!
痛風この病気は、私たちの身体のプリン体代謝異常が生じ、尿酸が異常に上昇し、長期的に尿酸が上昇する。過飽和を形成することになる。尿酸塩の結晶。この尿酸塩結晶が体内に沈着し、徐々に増えていくことで、痛風の発作を引き起こす可能性がある。
そしてこれだ。尿酸値の正常値は?420です。もし空腹時に2回、同じ日には飲まない。血中尿酸の測定値がすべてこの値を超えている場合、尿酸中毒と診断される。痛風発作の病的基礎である高尿酸血症。
私たちの周りには、尿酸値が高いことを知っている友人がたくさんいると思う。痛風が出なくても尿酸が異常であれば問題ないと考えるこの考えは間違っている。というのも、高尿酸血症が長期間続くと、高血圧、糖尿病、心血管疾患のリスクが高まり、高尿酸血症が長期間続くと、次のような病気になる可能性があるからだ。尿酸結石結局腎臓の機能に影響を与える腎不全や腎不全を引き起こす可能性がある。

而痛風発作は結晶性炎症反応の一部である痛風の発作が起きると、尿酸塩の結晶があちこちを汚してしまう。白血球しかし、尿酸塩の結晶は、特に鋭く、ちょうどその部分にある。白血球がそれを破壊しているのだ。攻撃部位に多くの炎症因子が放出されるため、患者は以下のような症状を示す。特に激しい、再燃部位の痛みそして、ローカライゼーションは迅速である。肿胀上へ。皮膚温が上昇する。また、患者によっては発症することもある。体温の異常。

なぜ、こんなに詳しく紹介しなければならないのか?それはいろいろな噂がある。一つ目は、尿酸値が高いかどうか、あるいは痛風かどうかは、いくつかの症状でわかるということです。
尿酸値が高いかどうかを自分で判断することに関するいくつかの俗説!
●尿が泡立つのは尿酸が高いからこの声明はあまりにも一般的です!このステートメントは、あまりにも一般的である、多くの友人が自分の尿に注意を払う、尿中に多くの泡を見て、彼らは、実際には、これは確認することはできません、尿中に多くの泡のためにあまりにも多くの理由があるかどうかを疑い始める。病気の原因はいくつかある例えばたんぱく尿でも食事にはいくつかの要因がある。その結果、尿中の不純物が多くなり、泡も多くなる!

少し前のことだが、ツェー博士はコーヒーを入れるその時、ふと、この例で説明できるのではないかと思いついた。キャッチすると水の流れが少し速くなるコップの中に泡がたくさんあって、それが消えないでしばらく続くのは、尿の中に不純物が多く混ざっていれば泡になるのと同じ理由である。尿酸が多すぎるから痛風になるのでは、と過度に心配する必要はない。。
●尿に血が混じるのは尿酸値が高いことを意味する.痛風や高尿酸血症を発症した人が、そのような状態になることがある。尿酸結石これらの小さな結石はゆっくりと尿管に落下し、尿管を刺激して血尿を誘発するが、これは患者が腎臓結石を形成した結果でもあり、血尿のためではなく、患者の判断で尿酸が上昇している。
●背中の痛みで眠ることは尿酸値が高いことを意味するこれは大喜利である!寝ている間に腰が痛くなる原因は、腰の筋膜炎、腰の筋肉への負担、腰椎症などの腰椎椎間板ヘルニアなど、たくさんあるのだから、純粋に寝ている間に腰が痛くなるだけで尿酸が上昇すると判断するのは、ちょっとファンタジーというか、冗談が過ぎる。
伝説は他にもたくさんある。なぜなら、尿酸値が高くても特別な症状が出ないことが多いからだ。無症候性高尿酸血症そして尿酸値が高いかどうかの判断は非常に簡単で、病院に行って血液検査をするだけです。この検査は安価で、結果も比較的早く、簡易検査なら2~3時間、ルーチン検査なら4~5時間で結果が出る。家庭用尿酸測定器尿酸値は比較的短時間で測定できる。
では、痛風発作が起きているかどうかは、いくつかの症状で見分けることができるのだろうか?
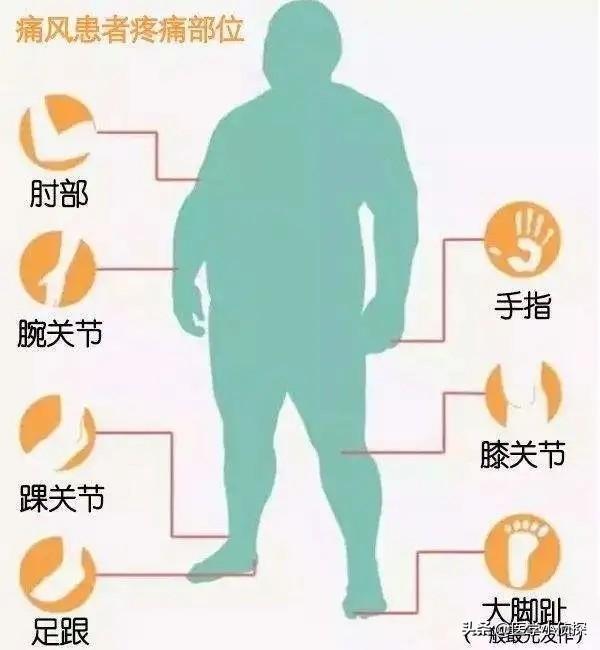
すでに言われたとおりだ。痛風は患者に典型的な発赤、腫脹、熱感、痛みを引き起こす。痛風は最初の発作時に足の指に起こりやすいが、絶対的なものではなく、肘、膝、指、手首に起こることも多くなってきている。

関節や部位に著しい発赤、腫脹、熱感、痛みが生じた場合。発作は夜の後半に起こる。または過食、風邪、徹夜または禁忌その後、痛風の可能性を考慮することが重要だが、次のことをしたい。これらの症状から痛風であると判断するのは科学的ではない病院に行って血液中の尿酸を検査し、リウマチのプロである医師の診断を受けて確定することが重要で、症状だけで判断するのはまだ安易すぎます。
また、痛風にはいくつかの危険因子があり、これらの危険因子があり、関節痛がある場合は痛風の可能性を考慮する必要がある:
:: がある。痛風発作の家族歴。
●体重過体重または肥満普段は食べる方が好きなんだ。塩分、カロリー、脂肪、プリン体が多い。食べ物だ。

激しい飲酒特に、白ワインであれビールであれ、過度のアルコール摂取は要注意だ。
お気に入り運動人口の
いくつかある内科疾患経口アスピリンを長期間服用する必要がある患者、利尿成分を含む降圧剤を服用する必要がある患者、慢性腎臓病の患者、その他の長期服薬中の患者は、尿酸に注意する必要がある。
長期消費炭酸飲料や果糖含有量の多い飲料を摂取している人アメリカ合衆国政府は国連総会のメンバーであり、特に一部の若者はそうである。
糖尿病、高血圧、冠動脈性心疾患のある人は、血中尿酸に注意する必要がある。
概要
血中尿酸値を気にすることは不可欠である。現在、国民の13.3%が尿酸異常の状態にある。尿酸値が異常な患者の多くは、痛風を発症するリスクがある。しかし、やりすぎはよくないし、空や睡眠を気にすることもない。関節の痛みがあるからといって、痛風発作が起きているのではないかと毎日心配する必要はない!
病院で簡単な血中尿酸検査を受けて、血中尿酸が高いかどうかをはっきりさせ、専門のリウマチ専門医に検査と同定を依頼するのが、最も科学的な方法である。
而自宅での症状だけで判断しようとするのは不可能ではないが、科学的とは言えない。私の友人の多くは痛風患者である。痛風の疑いがある場合の薬の服用これは非常に間違った行動であり、私たちは毎年、このような患者の話を聞いている。いわゆる尿酸降下剤のいくつかの無許可使用は、特別な薬の痛風の治療と腎不全患者につながる、あまりにも無価値である。。
どうか、私たちは科学を信じなければならない。病院に行きたくても行きたくなくても、病院はそこにある。痛風かもしれないと思ったら、病院で専門的な検査を受けること。二重エネルギーCT、血中尿酸検査、超音波検査を行う。これにより、体のある部分に尿酸塩結晶が沈着しているかどうかを特定し、痛風発作の可能性があるかどうかを判断するのに役立つ。やみくもに自己判断で自宅療養し、体調の遅れを招かないこと。。
私は病気謝新輝の複雑な知識を説明するために簡単な言葉に付着し、合言葉は簡単ではありません、あなたは私の視点に同意する場合は、懸念を指すように助けるか、またはそれを好きなようにクリックしてください、あなたやあなたの家族や友人もトラブルのこの分野で痛風を持っている場合は、彼らの必要性にこの記事を転送してください、ありがとうございました!(上記の内容は、医学としてのみであり、診断や治療の価値を持っていない、もし、あなたが痛風の疑いがある場合は、専門的な検査のために病院に行かなければならない、ネットワーク侵害から画像の一部を削除)。

痛風は、プリン体代謝異常の結果として血中尿酸が増加し、組織障害を引き起こす疾患群である。病変はしばしば関節、腎臓、その他の組織を侵す。では、痛風かどうかはどうやって見分けるのだろうか?
痛風かどうかを判断する方法は、主に関節による。53%から70%の患者の発症当初は、第一趾の関節(足痛風と呼ばれる)が赤く腫れ、熱く痛み、通常は多発し、一部は複数の関節として現れることもある。固定性、非対称性で、次第に足首、膝、手首、肘などの大きな関節に浸潤することもある。
痛風は、より急速に発症する傾向があり、より夜の攻撃で、痛みは非常に強烈であり、極端に到達するために数時間、さらには毛布で覆われることに耐えることができない、通常、自己救済の2〜3週間、数日間続く、皮膚は、この疾患の特徴として、落下フレークとかゆみの沈降後に見ることができます。
関節の周囲や耳介に痛風結節があり、長期にわたる痛風の場合、関節は萎縮し、変形し、しばしば潰瘍化し、傷口からカルキ状の分泌物が出る。
痛風の症状は痛風の兆候であり、適切な場所で検査と診断を受けるのが最善である。
最も費用対効果の高い方法で問題を解決したいと常に考えているため、病院に行きたがる人はあまりいない!
もちろん、私たち全員が病院に行って検査を受けるまで痛風だと知らなかったわけではない!
結局のところ痛風は、関節に尿酸ナトリウム(MSU)が沈着することによって起こる結晶関連関節症である。痛風患者の多くはやはりかなり特徴的であり、私たちは通常、これらの典型的な症状に従えば、痛風かどうかを確かに疑うことができる!
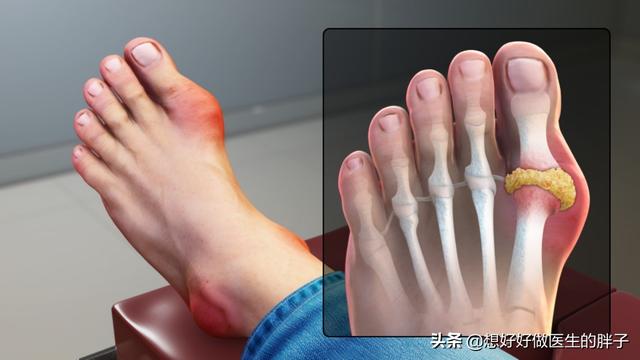
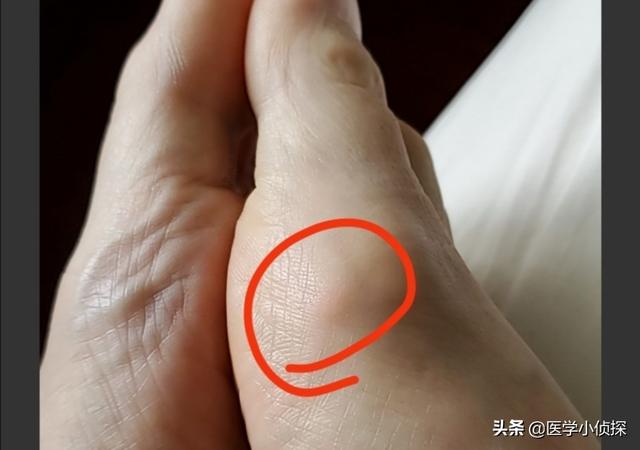
最初の症状は関節痛で、主に足、特に外反母趾に現れることが多い!
なぜ外反母趾なのか?理由は簡単だ。 自分の体のリンクを手に入れようとすればいい。この関節部分は比較的温度が低いことがわかるだろう。物理を学んだことがある人や溶解度について知っている人なら、温度が高いほど溶解度が大きく、逆に温度が低いほど溶解度が小さいことを知っているだろう!私たちが普段、砂糖と塩を水に溶かすように、砂糖と塩を水に溶かすのは温度が高い方が簡単だろうか?そして、温度が低いほど溶けにくいのではなく、沈殿しやすいのだろうか?この外反母趾の関節は、温度が低ければ低いほど、尿酸塩の結晶が形成されやすくなり、組織の損傷や炎症性の痛みを引き起こす!
また、これは外反母趾の関節は、外傷に対して最も脆弱な関節でもある。また、ちょっとした外傷が関節周辺のpHを変化させ、尿酸結晶の沈着を助長することもある。もちろん、痛風による関節痛はここに限ったことではなく、足背、足首、膝などが一般的な部位であり、通常は左右対称性はなく、足を触ると発赤、腫脹、熱感があり、さらに触ると熱い。
第二に、関節痛は夜間に起こりやすい!当院の救急科のように、夜間に痛風の急性発作を起こす患者さんもいます。患者さんは耐え難い痛みを伴い、自力で歩くことができない状態で来院することが多く、医師が尋ねると、血液検査で尿酸値が高いことがわかる患者さんがほとんどです。
痛風はなぜ夜に起こりやすいのか?ひとつは、私たちが夜眠るときだ。血液循環が悪くなる第二に、私たち健常者を含む痛風患者の血液は、夜間は酸性ですが、健常者の夜8時以降はアルカリ性に傾き、その時間帯は健常者の血液はアルカリ性に偏ります。尿酸値が高いこの患者の場合はそうではない。彼は常に酸性側にあり、尿酸値も酸性であるため、酸性側にいることで尿酸沈着が起こりやすくなるのだ.痛風患者の多くは夜間に発症する!
したがって、夜間に足の関節、特に外反母趾の関節に痛みがある場合は、痛風である可能性が非常に高く、特に過去数日間に魚、ビール、魚介類などを多く食べた場合は、痛風である可能性が高いと言える!
しかし、この症状の現れ方だけで痛風と診断し、病院で検査を受けないのはお勧めできない。
主に2つの側面がある:
第一に、痛風の診断には一定の誤診率があり、痛風は次のような病気とも区別しなければならない!
第一に、痛風は私たちと関係があるはずだ。丹毒識別。デング熱は通常、私たちのB型溶連菌感染症の皮膚病で、痛みも赤く腫れ、熱くなります。このような患者はペニシリンで治療されることが多く、特に過去には痛風をデング熱として治療する人が本当に多かった。
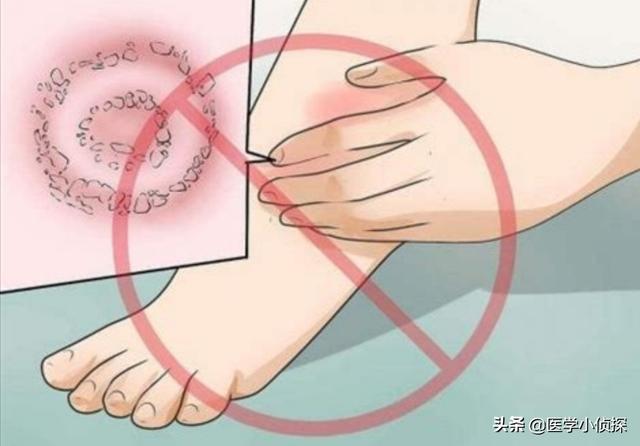
症状はほとんど同じだ。特にデング熱かもしれない前に、良い後にペニシリンで、今回の結果や痛みも、デング熱だと思い、数日後にペニシリンを打つと、また緩和されるようで、などなど、デング熱に違いないと思い、その後、一定の救済が緩和することはできませんが、痛みに耐えられず、病院へ、チェックは痛風です!痛風は自己制限性疾患である初期には深刻ではないので、つまり、気にせず、治療しなくても、数日後、あるいは1~2週間後になる可能性があります。
もう一つは、この痛風は私たちの関節リウマチやリューマチ性関節炎と区別しなければならないということである。一つは再発性リウマチと呼ばれるもので、これはもっと多く、リウマチ専門医でなければ、この病気がどの程度なのかあまり聞いたことがないかもしれない。
リウマチとリウマトイドは、私たちのクリニックで多くの人が最も混同しやすい2つの病気と言える。
まず第一に。両者の病因は異なるだろう!リウマチはヒトの溶血性連鎖球菌感染症と密接に関連した疾患であるのに対し、リウマチは一般に免疫遺伝子の突然変異に関連した免疫系の疾患である。
第二に。リウマチは急性の発熱と関節痛で始まることが多く、発熱に加えて、全身性の移動性疼痛が主な症状である。関節通常、特に明らかな形態学的変化はなく、罹患する関節の多くは膝、足首、肩、肘、手首などの大きな関節である。また、局所的な発赤、腫脹、熱感があり、痛みは関節から関節へと移動する傾向があり、通常、治るまでに半月以上かかり、再発することもある。
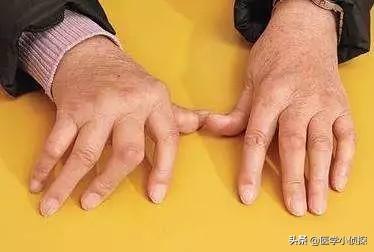
一方、リウマチは一般に小関節を侵し、慢性的で左右対称の関節痛が主な臨床症状である。左右対称の手の小関節の痛みで、手、手首、足などの小関節が繰り返し痛むだけだ。対称分布.また、関節が赤く、熱く、腫れ、機能障害から始まったが、どんどん悪化した。関節の変形、骨格筋の萎縮、障害の原因となる。。
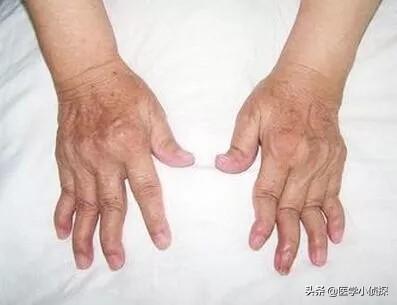
そして、この部分の皮膚の中で痛風結石が成長する進行痛風と、骨の上で成長する小さな硬い結節であるリウマチ結節の違いがある。
最後に、痛風、リューマチ、リューマチと言った場合、多くの庶民にとっては、両者を区別するために特別な注意が必要である。痛風は高尿酸血症、リウマチは溶血性連鎖球菌感染症、リウマチは自己免疫疾患である。病気の原因も違えば、治療法も間違いなく違う。これは誤診を避けるために病院に行けばよくわかる!
第二の側面:痛風が体に及ぼす影響は、人々が考えているよりもはるかに単純ではなく、ただの痛みであり、痛風を診断するために病院に行くことは難しくなく、そのために痛風かどうかを自分で判断するリスクを取る必要はない!
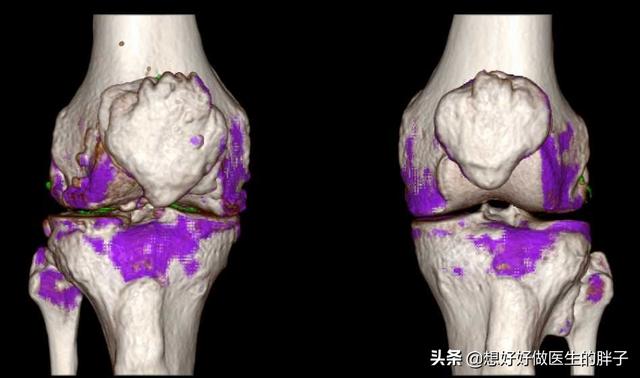
痛風結石はほとんどすべての痛風患者の体に見られ、病気が進行するにつれて蓄積していく。は手足の関節を破壊し、慢性的な関節の腫れや痛み、こわばりや変形、さらには骨折を引き起こす。
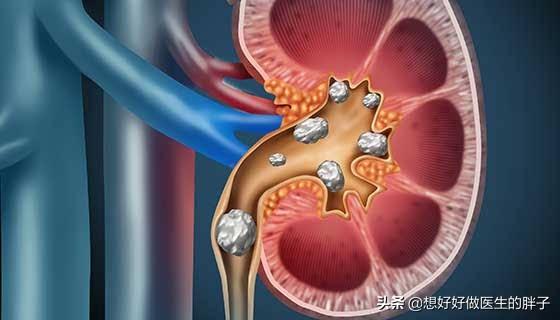
同時に、1日に体内で消費される尿酸の2/3が代謝されるため、痛風患者にとって慢性的な高尿酸状態は以下のような事態を招く。痛風性腎症は、腎不全や急性腎不全に至るほど重症化することがある!
そして、私たちが臨床的に発見したことがある。痛風患者の10%~25%に腎尿酸結石があるそして腎臓結石は、多くの人の生活や仕事に深刻な影響を与える可能性がある。したがって、痛風は決して簡単に誤診できる病気ではないのです!
最も重要なことは、病院での痛風の診断が非常にシンプルかつ高度になったということだ!
最初のステップでは、採血で尿酸を測定し、同一日以外の2回の空腹時血中尿酸値が420μmol/Lを超える成人は高尿酸血症と診断される;
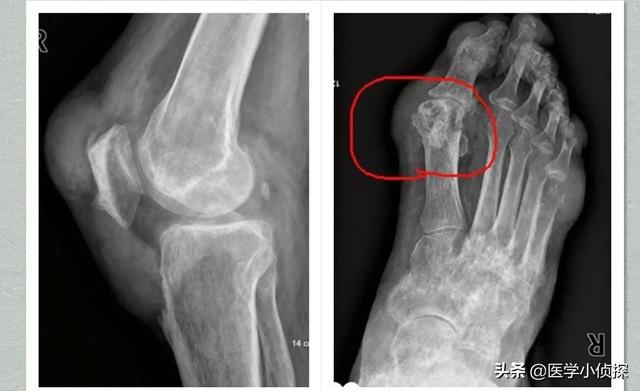
第2段階は、例えば超音波検査で「ダブルトラックサイン」を検出したり、画像検査を行うことである。デュアルエナジーCTで尿酸塩沈着が見つかるなど、そしてX線検査で軟部組織の腫脹、軟骨辺縁の破壊、関節面の不整が認められる。!
第3段階は、冒頭で述べた関節痛などの臨床症状とともに、基本的には確定診断につながる。
したがって、痛風の場合も、誤診を避けるだけでなく、医療専門家の指導の下で診断のための検査を行うべきである。最も重要なことは、より重篤な合併症を避けるために、医師の指導の下、標準化された治療のために合理的な薬剤を選択することである!
に対して痛風あなたはまだ何か質問がある場合は、以下のメッセージを残すことができ、私はあなたに最高の、最も包括的な、最も実用的な健康科学技術をもたらすために、最も原始的な方法を理解できるテキストを遵守しています。あなたはそれが良いと思う場合は、 "医療探偵 "に注意を払うことができますし、転送ヨーヨー、周りのより多くの人々が恩恵を受けるように!
痛風の典型的な症状は、関節が赤く腫れ、熱く痛むことである。 最もよく罹患する関節は母趾(医学用語:第一中足骨)で、その他に足関節、膝関節、肘関節によく見られる。症状は夜間に突然現れることが多い。病院での検査は主に血中尿酸のチェックです。しかし、痛風発作が起きても尿酸値が高くない患者もいるので注意が必要である。やはり病院で検査を受け、標準的な治療を受けることをお勧めします。外来では、鎮痛剤の自己乱用が腎不全につながるケースがよく見られますが、これは非常に残念なことです。さらに、高尿酸血症の患者全員が痛風を発症するわけではなく、他のリスクもあるため、ある程度の高尿酸血症は薬物療法でコントロールする必要がある(掲載した見出し記事参照)。
病院で検査を受けなければ、どうして痛風だとわかるのですか?オーナーの質問に対して、ウォン博士は痛風の初期にはどのような症状が現れるのか?
心血管疾患と戦う過程で、痛風も常に私たちと一緒に、痛風の症状の発現のために、黄博士は自然に理解し、ここであなたと共有するために、あなたも自宅で痛風を認識することを学ぶことができます。
痛風血中尿酸値が高いために関節に尿酸結晶が沈着し、その結晶が関節やその周囲に痛みを伴う炎症を引き起こす病気である。最も典型的な症状は以下の通りである。痛風石。
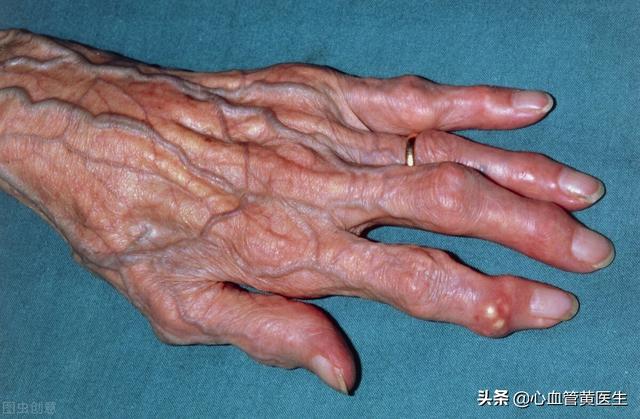
痛風患者は、主に夜間に、1つまたは複数の関節に突然激しい痛みが出現することが多く、関節の発赤や腫脹、皮膚温の上昇、関節表面の赤く張った光沢のある皮膚を経験することがある。
最初の数回の発作は通常1つの関節にのみ起こり、数日間続き、多くの場合2週間以内に自然治癒し、その後完全に消失する。しかし、病状が悪化の一途をたどり、発作後に積極的な治療を行わないと、発作はより頻繁に起こるようになり、複数の関節を侵し、3週間以上続くこともある。
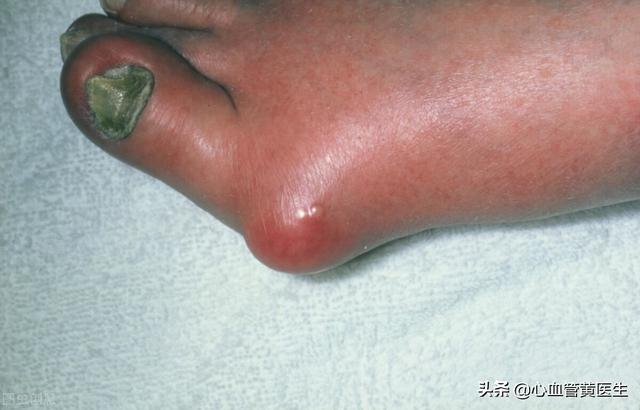
痛風発作が繰り返されると、痛風は悪化し、慢性的に進行し、関節の変形を引き起こします。最終的には、関節や腱の周囲に尿酸塩結晶が沈着し続けることによるダメージのため、関節の動きが徐々に制限されていきます。
病院に行かなくても自宅で直接感じることができる症状で、早朝や夜中に発症することが多く、関節の激しい痛み、発赤、腫脹、熱感、疼痛、病変関節の機能障害などを伴う。
この期間は、病気の第二のコースに属します - 急性関節炎の期間と断続的な期間、尿酸上昇の時に外部症状を持っていないため、時間のこのコースは、多くの場合、毎回発熱(38.5℃以上の体温)、急速な心拍、全身倦怠感、皮膚圧、悪寒などを伴う高尿酸血症、主に単一の関節にのみ関与される、このような状況が1週間現れなかった。1週間経っても症状が改善しない、あるいはおさまらない場合は、医師に相談することをお勧めします。

私は循環器専門医のウォンです。複雑で難しい病気の知識を平易な言葉で説明し、あなたの体の管理に役立てることに専念しています。皆さんの「いいね!」が私の最大のモチベーションです!また、ご家族に痛風でお悩みの方がいらっしゃいましたら、ぜひこの記事をお伝えください!
病院に行かないで、どうして痛風だとわかるのですか?
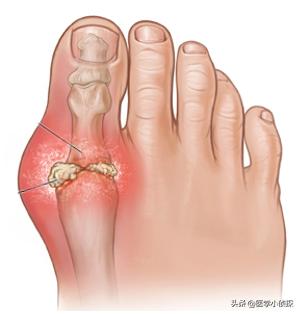
I. 関節の発赤、腫脹、疼痛
足指は尿酸塩がたまりやすい部位で、痛風に襲われると、文字通り耐え難い痛みが走る。
痛風の急性発作では、しばしば罹患した関節(最も一般的なのは母趾と足背)に著しい局所の発赤、腫脹、熱感、疼痛、機能障害がみられる。

痛風結石の発見
皮下の痛風結石の典型的な部位は耳介で、反回関節周囲、タカサゴ、アキレス腱、膝蓋囊などが一般的である。外観は皮下に大小さまざまな黄白色の赤色を帯びた菌が隆起し、皮膚表面は薄く、破れると白い粉状またはペースト状のものが排出され、長期にわたって治癒しない。皮下痛風結石はしばしば慢性痛風結石性関節炎と併発する。痛風結石が関節に大量に沈着すると、関節骨の破壊、関節周囲組織の線維化、二次的な退行性変化を起こすことがある。
腎臓の損傷
痛風は、痛むと痛風結石や関節障害を引き起こすだけでなく、より深刻なのは腎臓障害である。データによると、長期痛風患者の1/3は腎臓に障害があり、慢性痛風性腎症、尿酸腎結石、急性閉塞性腎症として現れる。軽度の背部痛、浮腫、高血圧、軽度の蛋白尿、酸尿、血尿を伴う患者もいる。
痛風はどのような状況で突然発症するのでしょうか?
食べ過ぎ、特に動物の内臓、殻つきの魚介類、鍋物などプリン体の多いものを食べること、アルコールをたくさん飲むこと、関節が冷えていること、尿酸は低温で結晶を形成しやすい;酒を飲んだ後に風邪をひくのは、人生で最もよくある引き金だ。
痛風は画像診断で発見することができ、関節軟骨の「ダブルトラックサイン」関節液貯留、骨びらんなどの有無、腎機能指標でも診断することができる。

腎機能の臨床指標
臨床的に腎機能の指標となるのは、血中クレアチニン、尿素窒素、血中尿酸などである。"腎機能3倍"血中尿酸が腎機能と密接に関係していることは明らかである。
過剰な尿酸は関節だけでなく、腎間質、腎尿細管、尿管にも沈着し、間質性腎炎、腎尿細管障害、尿酸腎結石を引き起こし、やがて腎不全に至る。高尿酸血症は間違いなく腎不全を悪化させる。
尿酸を下げる最も手頃な方法
水をたくさん飲むと尿酸が薄まる。1日の尿量を2,000~3,000mlに保つためには、飲料水を飲むことが推奨される。. 痛風の危険因子が高い人は、食事全般をコントロールし、高プリン体の食品の摂取を避け、定期的に血中尿酸値をチェックし、高尿酸血症が発生したら痛風や他の代謝性疾患の発生に注意することが推奨される。
痛風はまた、高脂血症、高血圧、糖尿病、動脈硬化、冠状動脈性心臓病などを伴うことが多く、患者の生命と健康を著しく危険にさらすため、真剣に対処しなければならない!
複雑で難しい病気の知識をわかりやすく説明し、皆様の体の管理に役立てたいと考えている薬剤師の王です。皆様の「いいね!」が私の最大のモチベーションです!また、高尿酸治療に悩むご家族がいらっしゃいましたら、ぜひこの記事をお伝えください!
王さん(52歳)は中堅企業の総経理として、夜は社交のために外出することが避けられないが、先月から足の指の関節にいつも強い痛みを感じていた。妻に相談したところ、靴の問題ではないかと考え、その日のうちにショッピングモールに行き、王さんのために靴を買って帰ってきたが、翌日になっても足の指の痛みは取れず、夕方には赤く腫れていた。
王さんは妻を責めて靴を買うに問題がある、妻は言った、"問題は靴ではないようだ、痛風のように、我慢して、明日病院に行って調べて"、翌日病院に行く準備ができて、しかし、彼らが病院に行って見ると、外には大勢の人が列をなして、王さんの仕事が忙しすぎて、仕事に戻るしか方法がない、王さんの妻は安心できない、私に相談の電話をかけて、彼女の夫が痛風に苦しんでいるかどうかを分析するのを手伝わせてください。王さんの奥さんは不安で、私に相談の電話をかけてきました、夫が痛風に苦しんでいるかどうか分析するのを手伝わせてください。
では、痛風かどうかを見分ける方法を今日から学んでみよう。
1.尿酸値、痛風の人は尿酸値が高いので、痛風かどうかわからない時に尿酸値を測るといいですが、尿酸値が高い人が全員痛風というわけではありません。
2.症状が複数回起こる 痛風の症状は通常、一度だけ起こることはなく、しばらくして一度だけ起こり、その後は起こらないこともある。
3.痛風の痛みは、関節内の痛みとして現れ、再発を繰り返す。 しかし、この診断は難しい。 経験者はよく判断できるが、経験の浅い人は、皮膚の表面の痛みなのか、関節内の痛みなのかの判断が難しく、その判断はより厳しい。
4.痛風発作部位の皮膚の色は痛風患者では異なり、暗赤色である。
5.痛風は上肢、下肢ともに両側性ではなく片側性に出現する。 痛風結石が両側に存在する場合は片側性の発作であり、両側が同時に発作する場合は関節炎など他の疾患を考慮する必要がある。
6.痛風は突然痛むのが普通ですが、痛風発作の前に不快感を覚える患者もいます。しかし、痛みがゆっくりで、そのため少しずつ悪化する場合は、通常痛風の症状とは考えられません。
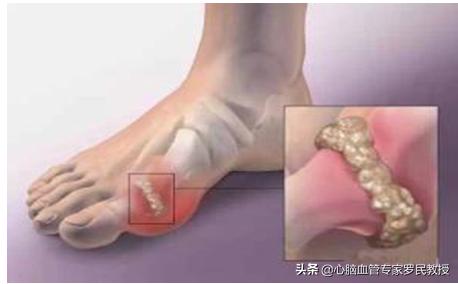
7.痛風の痛みは鋭い痛みで、通常7日以内、ひどい場合は14日間続く。
8.痛風の症状は、主に関節の発赤、腫脹、疼痛、熱感であり、通常は膝、足首、足指などの下肢に生じるが、手の関節などの上肢にも生じる。
9.重度の痛風は関節の変形につながる。
痛風を患ったら、高プリン体の食品をできるだけ控え、低プリン体の食品を多く摂り、水分を多く摂り、適切な運動をする。

私の答えがお役に立てれば幸いです!
わからないことがあれば、コメントやプライベートメッセージをください!
回答ありがとう!
生活水準が向上するにつれて「高尿酸血症」の人が増え、その結果「痛風」の人も増えている!


病院に行かなくても痛風かどうかわかりますか?はい:
「痛風 "は急性に発症する関節炎で、特に食事と関係がある。この魚介類を食べたり、ビールをたくさん飲んだり、動物の内臓や高タンパク質などを食べたりして、夜中に第一中足趾節関節が痛くなり、赤く腫れ、痛くなったら、特に男性の場合は痛風かもしれないと考えなければならない。痛風かもしれないと考えてください!
痛風かどうかは、以下の点を見ればわかる。
1,遠位関節(足の指の関節や指の関節など)の局所的な発赤、腫脹、熱感、痛みが突然発症するため、一見健康そうに見える人でも、短時間で痛くて歩けなくなったり、靴が履けなくなったりすることがある。
2、通常、痛風発作の前に、アルコール中毒などのトリガーがあるでしょう、動物の内臓や高プリン体を含む他の食品をたくさん食べると、血液中の尿酸のレベルの急激な増加をもたらし、あなたは激痛を発生させることができ、痛みのレベルが徐々に増加し、24時間以内にピークに達する。

3、痛風患者の90%は成人男性である。エストロゲンには尿酸の腎排泄を促進する作用があるためである。
というのも、治療には「病院に行く」のが最も経済的で、遠回りをしなくて済むからである。しかし、よく考えてみると、痛風はやや特殊な病気であり、病院に行っても誤診されることが多い。
痛風の診断のゴールド・スタンダードは、病変部位の穿刺液による尿酸結晶の発見、あるいは痛風結石であるが、これは材料の入手が困難であること、またその重要性が比較的低いことから、日常的には行われていない。足の腫れで来院した患者に穿刺をすると言っても、嫌がるのは患者自身だろう。
そのため、現在一般的に使われている診断は、医師による経験的な診断であることが多い。診断方法も知っていれば、病院に検査に行かなくても痛風かどうかを知ることができるので、この記事を書いたのである。それに、病院の医師の中には経験が浅く、「足のむくみ+高尿酸値=痛風」と考える人もいるが、これは明らかに間違いで、誤診につながる可能性がある!次に乾燥について!
痛風の経験的診断に関する勧告:
1、高尿酸:つまり、高尿酸はあくまで標準的な経験的基準であり、高尿酸が足のむくみと相まって必ずしも痛風であることを意味するものではなく、これは最も注意を払う価値のある必要性である!
2.急性片側関節炎発作;
3.第1中足趾節関節を含む単関節炎の片側発作;
4.足根関節累積性単関節炎の片側発作:上記3つはいずれも片側の関節炎発作を指すので、痛風の急性発作は基本的に片側であり、両側の場合は特に注意して診断する必要がある!第1中足趾節関節のような小さな関節が侵されている場合は、以下でさらに説明するように、急性の片側性関節炎発作とも一致するため、診断の可能性は高くなります;
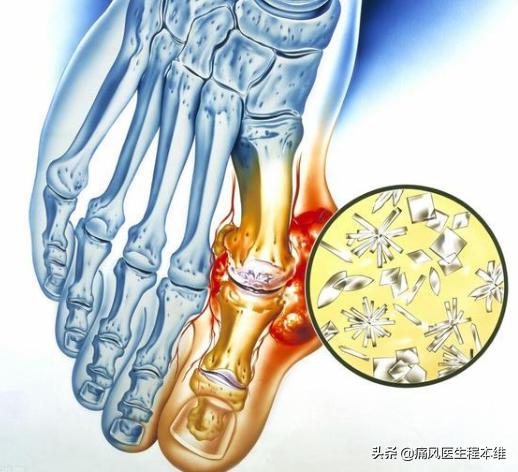
5.第1中足趾節関節の発作:上図のこの関節に発赤、腫脹、痛みの発作があれば、上記の2、3、5を同時に満たすと考えられるので、この関節の発作は痛風と診断される確率がかなり高くなる;
6.炎症は1日以内にピークに達し、自然治癒することもある:痛みがゆっくりと緩やかであれば、痛風は通常考えられず、数日後に自然治癒する;
7、1回以上の攻撃:痛風は通常1回だけの攻撃ではなく、偶然に攻撃され、その後再び攻撃されることがなければ、また痛風を考慮しないでください;
8.罹患した関節は、皮膚に暗赤色が見られる;
9.下図のように痛風結石が疑われる:
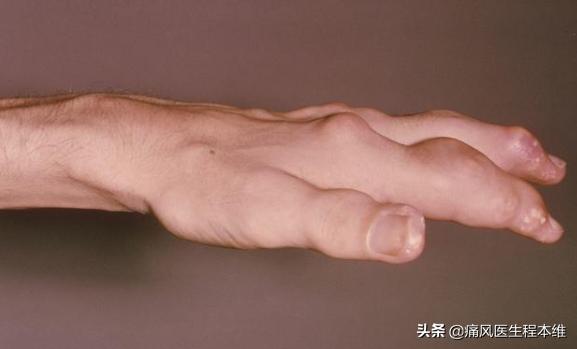
10.痛風は関節内の痛みでなければならない。前腕の発赤や腫れなど、皮膚にのみ現れる痛みは確かに関節内ではないので除外できる。しかし、この診断は多くの経験を必要とするため、一般人には少々難しい;
11.関節内部の痛みが再発する;
12、炎症性急性痛風を除外する、これはまた、特定することは困難であるが、痛風は一般的に発熱を引き起こさないため、除外するために発熱や他の症状がないことを介して、また。
これら12項目のうち6項目以上を満たせば、基本的に痛風と診断される!
もし私の記事がお気に召しましたら、Dr Orthopaedic Wangをフォローして定期的に更新される質の高い記事をお楽しみください!この記事をお気に入りに入れて、必要な人に転送してください!

こんにちは、私はリウマチ・免疫科の喬芳医師で、以前は四川省人民病院の開業医でした。この質問にお答えしましょう。

急性痛風の最初の攻撃は、多くの患者は、特に激しい運動、壊れた足首や他の外傷、冷たい痛風発作患者の後の関節、外傷、関節リウマチの他のタイプなどと間違われる後に、自分が何の病気に苦しんでいるのかわからない、多くの未発達の医療レベルでは、臨床医はしばしば痛風を誤診または診断を省略し、その結果、治療が遅れることになります。
したがって、痛風の正しい診断と(類似した症状を持つ他の疾患との)鑑別診断は特に重要である。
病院での標準的で正確な診断とは?
現在までに、急性痛風関節炎の分類(診断)基準として、1963年に発表された[ローマ基準]や1966年に発表された[ニューヨーク基準]など、国際的にいくつかの基準が提案されているが、いずれも感度や特異度が不十分であったために廃止されている。米国リウマチ学会の1977年の分類(診断)基準は、臨床現場で広く用いられている。

米国リウマチ協会(ARA)の分類(診断)基準による。急性痛風関節炎は、以下の3つの条件のいずれかを満たす場合に診断される:
滑液中の特異的(尿酸)結晶;
第二に、関節の痛風結節は、化学的方法や偏光顕微鏡検査によって尿酸塩結晶を含むことが確認される;
III.以下の12項目のうち、少なくとも6項目を持っていること:
- (1) 急性関節炎発作1回以上
- (2) 炎症反応は1日以内にピークに達する
- (3) オリゴ(モノ)関節炎エピソード
- (4) 目に見える関節の発赤
- (5) 第1中足趾節関節(足の母趾)の痛みや腫れ
- (6) 片側の第1中足趾節関節病変
- (7) 足根関節(足と足首の接合部)の片側の病変
- (8) 痛風結石(疑いまたは確認されたもの)
- (9) 高尿酸血症(正常集団平均より2標準偏差高い)
- (10) 左右非対称の関節内腫脹(X線で確認)
- (11) 骨びらんを伴わない骨皮質下嚢胞(X線で確認)
- (12) 関節炎発症時の関節液の微生物学的培養が陰性である。
急性痛風関節炎の診断におけるこの基準の正確さ(感度と特異度)は、数年にわたる複数症例の臨床試験の結果、90%以上であった。
痛風発作を正確な自己評価で見極めるには?
上記のARA診断基準からわかるように、最初の2大疾患はすべて病院での検査が必要である。第3の条件[スケール評価]の12項目のうち、最後の4項目もすべて病院での検査が必要である。
但最初の8つはすべて自己検査で行うことができ、そのうち6つを満たすことができれば、痛風発作が起きているかどうかをある程度正確に判断することができる。
1.急性関節炎発作 > 1
2.炎症反応は1日以内にピークに達する
3.オリゴ(モノ)関節炎のエピソード
4.目に見える関節の発赤
5.第1中足趾節関節(足の母趾)の痛みや腫れ
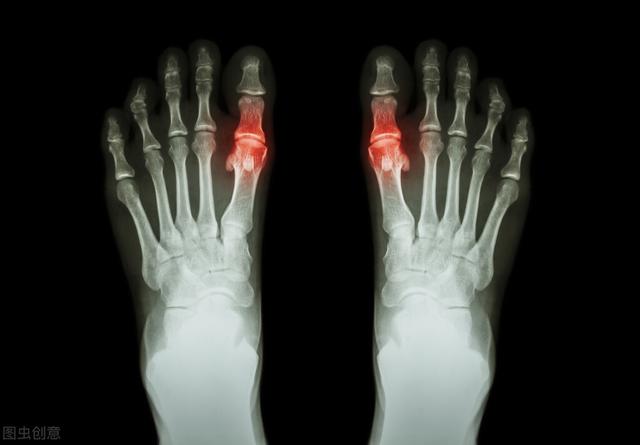
第1中足趾節関節(赤色
6.片側第1中足趾節関節病変
7.足根関節(足と足首が接する部分)の片側の病変
8.痛風結石(疑いまたは確認されたもの)
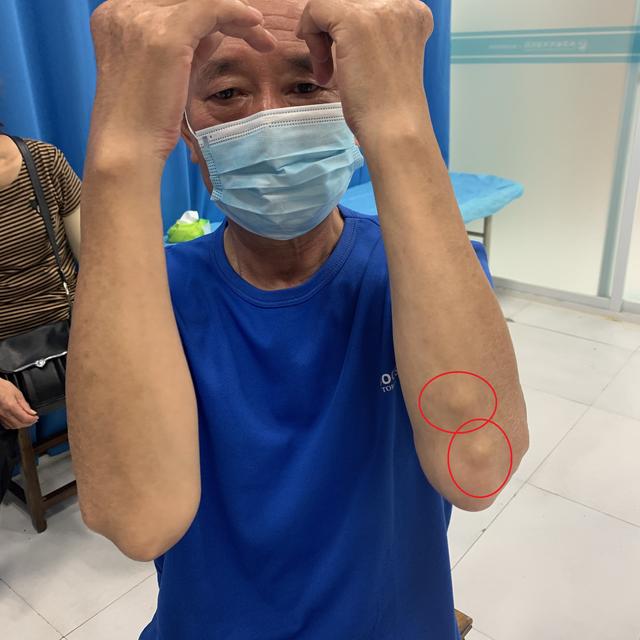
第9条も参照:高尿酸血症(標準偏差2(540umol/L))。多くの方は健康診断で血中尿酸が過剰かどうかがわかります。この記事も、それだけで現実的に評価できる。
患者の自己検査基準は正確ではないので、やはり病院を受診することが推奨される。
上記の尺度は、急性痛風発作の自己テストを90%以上の精度で行うことができる。しかし患者には基準を評価するのに十分な臨床経験がない。例えば、中足趾節関節と足根関節の位置関係や、痛みの部位が皮下なのか、関節腔内なのか、隣接する軟部組織なのかの区別がつかない。
多くの患者は、自分が痛風であるという先入観を持ち、そして基準に従ってそれらしく見えれば見えるほど、間違った結論に至る可能性が高くなる。偽痛風の誤診率は10.9%、痛風以外の関節炎患者の誤診率は1.3〜2.8%である。
したがって、急性痛風に似た症状を持つ患者は、専門のリウマチ専門医の助けを借りることをお勧めする。専門的な検査機器のサポートがあれば、結果はより正確なものとなり、医師の診断と分析があれば、その後の薬の使用もより安全で確実なものとなる。
それを照合して公表するのは容易ではない!私の見解に同意される方は、懸念事項の指摘や称賛にご協力ください。異なる見解をお持ちの方は、以下にメッセージを残していただければ、一緒に議論することができます!
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。