高血圧患者は、腎臓に障害があるかどうかをどのように見分けることができますか?
高血圧患者は、腎臓に障害があるかどうかをどのように見分けることができますか?
糖尿病と同様に、高血圧患者における早期の腎障害の特徴は、微量アルブミン尿の存在である。腎障害や腎不全が非常に急速に起こる急性発症の高血圧を除いて、高血圧における腎障害は一般にゆっくりと進行する。

正常な状態では、尿中にアルブミンはほとんどない。高血圧で糸球体基底膜が障害されると、アルブミンの低分子(グロブリンに比べて分子量が小さい)がいち早く漏れ出し、アルブミン尿になります。漏れ出すアルブミンの量が尿中に30mg~300mg/24時間と少ないため、微量アルブミン尿と言われています。
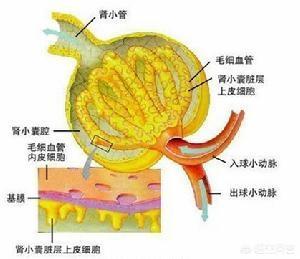
なぜ微量アルブミン尿が高血圧の初期腎障害なのか?腎臓の糸球体は実は血管の風船なので、全身の血液は糸球体で濾過されて尿が作られる。糸球体が尿を濾過する際、濾過膜があり、通常であれば蛋白質などの物質は濾過されません。高血圧になると、血圧の上昇で血管はもちろん糸球体も傷つくので、ろ過膜が傷つき、タンパク質が漏れ出てしまう。最初は低分子のアルブミンですが、損傷がひどくなると高分子のタンパク質も漏れ出します。漏れ出すタンパク質が多くなると、多量のタンパク尿となり、尿検査でタンパク質が検出されるようになる。
微量アルブミン尿が起こると、患者は何も感じず、通常の尿検査では結果が見えず、正常であることもある。しかし、尿中微量アルブミンを特別に調べると、尿中のアルブミンが増加していることがわかる。このことは、高血圧が腎臓の障害を引き起こしていることを示唆している。

高血圧の初期の腎臓障害は無症候性であるため、標的臓器である腎臓の障害の評価として、高血圧が発見されたらすぐに尿中マイクロアルブミンをチェックすべきである。高血圧の発見は、必ずしも初めて高血圧になった時とは限らず、もしかしたら長い間血圧が上昇したまま発見されなかったかもしれないことを認識することが重要である。そのため、多くの患者が高血圧であることがわかると、心筋も肥大していたり(高血圧は心臓病の原因)、尿に微量アルブミンが混じっていたり(高血圧による腎障害)する。
微量アルブミン尿を調べるには、24時間尿を調べることになっている。しかし、外来患者にとって24時間尿を管理するのは面倒なことだ。そのため、最近では朝尿(早朝尿)を用いることが多くなっている。なお、朝尿は起床して最初の排尿ではなく、それは夜尿である。朝起きて2回目の尿が本当の朝尿です。検尿を残すときは注意してください。
さらに、誤差を少なくするために、尿アルブミンと尿クレアチニンの比率で尿中アルブミンが多いかどうかを判断することが多くなり(正常値は2.5~3.5mg/mmol)、この比率が高くなれば尿アルブミンが多いことを示す。
初期の腎障害(尿中マイクロアルブミン)を発症した高血圧患者についてはどうですか?
基準値を満たすように血圧を下げることが第一である。血圧は130/80mmHg以下に下げるのが理想的である。
降圧薬の選択では、「プリロセック」や「サルタン」系の降圧薬の方が尿蛋白を減少させる効果が高いので、病態に応じて選択すればよい。ただし、明らかな腎不全や腎動脈狭窄のある患者は注意が必要である。
(画像はウェブより)
正常な血圧収縮期血圧は90-140mmHgの間、拡張期血圧は60-90mmHgの間、もし血圧が140/90mmHg以上なら、高血圧を示唆する。水圧が高ければ水道管は簡単に損傷する、私たちの血管も同じで、高血圧が長い間続けば血管も損傷する、心臓の冠状動脈の損傷は冠状動脈性心臓病につながる、脳動脈の損傷は脳梗塞/脳出血につながる、腎臓も血管が豊富で、長期的な高血圧は腎臓の血管にも非常に大きな損傷である、高血圧は腎臓の損傷につながる、私たちはそれを高血圧性腎症と呼ぶ。
高血圧性腎症は、気をつけずに放っておくと、やがて尿毒症に発展します。原発性糸球体腎炎、糖尿病性腎症、高血圧性腎症が、わが国における尿毒症の3大原因です。高血圧性腎症は、すべての高血圧患者が注意しなければならない合併症です。
では、高血圧患者は腎機能に障害があるかどうかをどのように判断できるのかという疑問が生じる。
- 1.高血圧の期間:高血圧の罹病期間が長ければ長いほど、血管障害は大きくなり、腎障害が発見される可能性も高くなる。一般に、高血圧の罹病期間が5年以上になる傾向があり、平均罹病期間は約10年である。
- 2.他の血管障害はない:全身の血管は同じシステムであり、体の他の部分の血管が損傷すれば、腎臓の血管も損傷を受ける可能性が高い。例えば、冠動脈の損傷は冠動脈性心疾患につながり、脳血管の損傷は脳梗塞につながり、網膜血管の損傷は網膜症につながり、頸動脈のアテローム性動脈硬化症の狭窄などである。
- 3.蛋白尿の有無:高血圧が腎臓の糸球体の血管を損傷した後、糸球体の「ふるい穴」が大きくなり、通常は漏出しないタンパク質などの有用物質の漏出が増加し、タンパク尿が発生する。最初は、タンパク質の漏出は小さく、肉眼で尿を見ても変化は見られず、定期的な尿検査で尿タンパクの増加が確認されるだけです。糸球体の障害がさらに悪化すると、タンパク質の漏出がさらに増加し、肉眼では尿中に泡がたくさんあることがわかります。さらに、タンパク質の損失が増加し、血液のコロイド浸透圧が低下するため、顔面や下肢のむくみなどの症状もしばしば見られます。

- 4.夜間頻尿の増加:腎臓の糸球体機能が低下した後、腎臓の再吸収機能が低下すると、夜間頻尿が増加し、一晩に3回以上トイレに行きたくなることがよくある。
- 5.腎機能障害:腎臓の損傷がさらに悪化すれば、腎臓は代償能力を失い、腎臓の排泄機能は低下し、体内のクレアチニンおよび他の毒物はボディで集まる、そして腎臓機能を点検することはクレアチニンが高いことを提案し、腎臓機能がより悪いほどクレアチニンはより高い。クレアチニンクリアランスが15未満であれば、尿毒症と判断できます!
結論として、長期の高血圧患者に蛋白尿があったり、糸球体機能の障害(血中クレアチニンの上昇など)があったりする場合は、高血圧性腎症を考えることができる。
高血圧で腎臓に障害が起きたら、どうすればいいのでしょうか?
高血圧性腎症を治すためではなく、腎機能を維持し、高血圧性腎症の進行を遅らせ、尿毒症を避けるために治療するのです。
血圧のコントロールは高血圧性腎症の治療で最も重要なことであり、腎臓の機能を維持する鍵でもあります。高血圧性腎症は血圧をコントロールすることが最も重要であり、腎臓の機能を維持する鍵でもあります。望ましいACEI/ARB降圧薬ACEI(カプトプリル、エノプリルなど)/ARB(イルベサルタン、バルサルタンなど)降圧薬は、蛋白尿を減らし、腎障害を遅らせるのに役立ちます。もちろん、血圧をコントロールする目的で、他の種類の降圧薬も適用可能である!血圧をコントロールし続けるための適切な血圧とは何かについては臨床ガイドラインでは、アルブミン尿のない患者には140/90mmHg未満、アルブミン尿のある患者には130/80mmHg未満を降圧目標とし、60歳以上の患者には降圧目標を適切に緩和することを推奨している。

純粋に手打ちで、簡単ではない。もし私が筋が通っていると思うなら、「いいね!」で報いてほしい。
腎臓に障害がある高血圧患者は、尿の泡の量を見ることはできませんが、尿蛋白が有意に上昇すると、尿の泡がより多く現れることがありますが、尿の泡がより多くても、必ずしも蛋白尿ではありません。しかし、高血圧患者が腎臓に障害を受けると、予後が悪くなるため、腎臓に障害があるかどうかを血液と尿で調べ、腎臓の障害の程度を判断し、治療計画を立て、予後を評価する必要がある。
1.蛋白尿:急性腎症を伴わない高血圧患者、糖尿病、そのような3回以上の連続尿ルーチン蛋白質として、24時間尿蛋白定量をチェックする必要があります。通常の状況下で100mg〜150mg未満であるべきであり、3,000〜3,500mg以上の卵尿が大量である場合は、予後が非常に悪いことを示唆している。蛋白尿は、腎動脈硬化、狭い糸球体の虚血と糸球体基底膜の損傷の場合には長期的な高血圧を引き起こし、血液中のアルブミンの過剰な漏出によって引き起こされる透過性の増加。
2.クレアチニンと尿素窒素の血液検査を受け、内因性クレアチニンクリアランスを追加することができれば、より包括的です。クレアチニンは筋肉運動の代謝産物です。クレアチニンはヒトの筋肉代謝の産物である。筋肉中では、クレアチニンは主に不可逆的な非酵素的脱水反応によってゆっくりと形成され、尿中に排泄されるために血液中に放出される。正常値は44~133umo/Lで、各病院ごとに基準があり、糸球体濾過率が50%未満の場合はクレアチニンが上昇し、腎障害が軽度の場合は正常範囲内にとどまります。クレアチニンが133umo/Lを超えると腎機能障害、186umpo/Lを超えると腎障害、451umo/Lを超えると腎不全、707umo/Lを超えると尿毒症と判定されます。
内因性クレアチニンクリアランスはクレアチニンよりも感度が高く、腎障害を早期に発見できる。
尿素窒素は、長期寝たきりやめったに動かないクレアチンの生産のために高齢者を移動させることは非常に少ないですが、たとえ貧しい腎機能がクレアチニンの増加を示すことができない場合でも、尿素窒素は糸球体濾過機能などのタンパク質代謝の最終産物であるすぐに減少に反映することができます。
3.慢性腎不全の患者は、腎臓からのエリスロポエチンの分泌が減少するため、貧血を示す:黄色または青白い顔、青白いまぶた、青白い手のひらと爪床。
乏尿、水腫、無尿については、すでに末期腎臓病の症状である。降圧剤は尿蛋白を減少させることができるものについては、実際には羊の繕いであり、家族歴のある人は、思春期、あるいは小児期から高カロリー食品や脂肪の過剰摂取を防ぐために、減塩食、体重コントロールの指導は、高血圧を予防するための最も効果的な対策です。毎日適度な運動を心がけること、禁煙、禁酒、夜更かしをしないなどの生活習慣を確立すること、ストレスや感情を調整し発散する方法を学び培うことも、高血圧の予防には非常に重要です。血圧の上昇が最も重要であることがわかったら、血圧を下げることは、どのような薬を選択しに行くよりもはるかに重要であり、血圧を下げることは難しい真実であり、心臓、脳、腎臓、大動脈の保護量に関係なく、唯一のものはありません:血圧を下げると忍耐!より多くの人々が高血圧から解放されることを願っています。
2018.10.26
高血圧の重大な合併症のひとつに高血圧性腎症があるが、周知のように腎症では腎機能が低下すると血圧が上昇しやすくなる。つまり、腎臓は高血圧障害の標的臓器であると同時に、高血圧を引き起こす重要な臓器でもあるのです。つまり、腎臓は高血圧の障害対象臓器であると同時に、高血圧を引き起こす重要な臓器でもあるのだ。
実際には、高血圧による腎臓病は、ほとんどの場合、慢性的なプロセスであり、腎臓の損傷の初期の症状が表示されます明らかではない。だから、これらの原因の多くは、たとえ高血圧の腎臓の損傷は、患者自身が知らないし、高血圧腎症の損傷の緩やかな悪化で、症状がゆっくりと表示されます。
高血圧腎臓病は、実際には、初期の段階では、腎臓の損傷を引き起こす知覚することは困難である主な理由は、損傷によって引き起こされる高血圧が主な原因である小さな動脈硬化病変によって引き起こされ、動脈弾性機能が低下し、腎動脈が関与している、その結果、遅い損傷、特に持続的な高血圧が制御されていない、腎動脈は、損傷の速度のために速くなります。
また、腎臓は沈黙の臓器であるため、明らかな障害が現れる前は、無言で無我夢中で仕事を続け、ある日突然、疲れすぎて仕事ができなくなるまで、明らかな症状が現れてあなたを促します。この観点から、高血圧は腎臓の損傷を引き起こし、初期段階であなたを促すために非常に明白な症状はありません。
では、高血圧による症状ではないのかというと、そうではなく、日々の体の観察から、高血圧が腎臓にダメージを与えていることを知ることができるのである。
体内における腎臓の主な役割は、解毒と解毒作用である。その原理は、腎臓は尿を生成し、尿を導管として体内で生成された老廃物や毒を代謝することができる。同時に、身体に必要な他の有用物質も吸収する。もちろん、腎臓には内分泌機能もあり、エリスロポエチン、プロスタグランジン、キニンなどを産生する。こうした腎臓の働きのおかげで、体内環境の安定が保たれているのである。
つまり、腎臓に問題があれば、その機能は低下し、それに応じた症状が現れる。
例えば、こうだ。排尿機能の異常.腎機能が低下すると、排尿の代謝に影響を及ぼし、尿量の変化として現れ、特に初期は夜間頻尿の増加として現れることがある。しかし、このような症状は十分な注意を引かないことが多い。
例えば、こうだ。尿泡の増加尿の中にタンパク質があれば、尿はたくさん泡立ちますが、泡立った尿があるからといって、必ずしも腎障害性タンパク尿とは限りません。
例えば、こうだ。腎臓の代謝障害が原因精神的なぼんやり感、疲労感、倦怠感などの感情や、食欲不振、腹部膨満感、吐き気、嘔吐などの消化器系の不快感も起こることがあるが、多くの場合、これらの症状も非典型的なものである。
例えば、エリスロポエチンの分泌が減少するなどの理由で貧血その他
例えば、病気が進行すると、尿量が減少する。全身浮腫およびその他の症状水腫は最初は局所的であるが、後に全身的な水腫となり、後に腎不全を呈することがある。

実際、高血圧性腎障害の場合、尿蛋白と腎機能検査を見るのが主なポイントである。24時間尿検査の蛋白定量がほとんど1.5~2.0gで、ほとんどが軽度から中等度の蛋白尿の場合、高血圧性腎症の診断 顕微鏡検査で有形成分(赤血球、白血球、透明な尿細管型)は少なく、血尿があるかもしれない。腎機能検査ではクレアチニンの増加などがみられる。これらの検査によって、腎機能が低下していることと、その程度が明らかになります。
高血圧の方は、一度重症の高血圧性腎症になると、元に戻すことが難しいことが多いので、常に高血圧性腎症に警戒することが大切です。つまり、合併症を起こさないためには、日頃から高血圧をしっかり管理する必要があるのです。日頃から次のことを心がけましょう。
1.高血圧をコントロールすること、特に血圧の急激な変動を避けること、定期的に血圧を測定すること、血圧が上昇していることが判明した場合に適時に介入する措置をとることが第一の問題である。
2、毎日のライフスタイル、十分な睡眠を確保するために、禁煙、アルコール、重い労働を避けるためにしようとすると、特定の状況に応じて、適切な物理的な運動。
3、食事は塩分を控え、減塩、低脂肪食にし、動物性脂肪の摂取を抑え、摂取カロリーを減らす。野菜や果物を積極的に摂る。
4.他の基礎疾患、特に高脂血症、糖尿病、高尿酸血症のある場合は、それに応じた治療を行う。
5、医師の指導の下で、アスピリン腸溶錠のような抗血小板凝集癒着薬を塗布すると、小動脈の動脈硬化を止める効果があるかもしれない。

まとめると、高血圧が腎臓の障害を引き起こす場合、初期症状は明らかで典型的なものではないことがあり、明らかな症状が現れたときは、腎機能の障害がより明らかであることを反映していることが多く、このときの治療は容易ではありません。したがって、日常生活で血圧をコントロールし、高血圧による腎臓障害を予防しなければならない。
私はそうだ。開業医チャット科学の心で、皆様のお役に立てれば幸いです。ご清聴ありがとうございました!
高血圧と腎臓の関係は密接かつ複雑であり、高血圧が腎臓に与えるダメージには主に次のようなものがある: ①腎硬化症:軽度および中等度の本態性高血圧患者の病状の初期およびかなり長い期間では、腎臓の明らかな構造的・機能的変化はなく、小腎動脈の攣縮や、高ナトリウム負荷や急性容積拡張などの非生理的状態に対する適応性の低下など、腎臓の自己調節機能が弱まる程度である。一定期間が経過すると、小腎動脈の持続的な攣縮により、小腎動脈は変性、硬化、狭窄をきたし、腎単位は虚血により萎縮、硬化をきたし、腎機能を著しく低下させる。腎尿細管障害と機能変化が最も早く現れ、夜間頻尿が増加し、尿検査で少量の蛋白が認められ、低分子蛋白(β2ミクログロブリンが特徴的)が主体で、尿比重が低下し、尿酸性化能が低下する。一般に一次性高血圧は順調に経過し、5~10年後に軽度から中等度の腎小動脈硬化症が起こることがある。腎動脈硬化症:高血圧は動脈硬化の重要な原因因子であり、腎動脈は動脈硬化の好発部位である。腎動脈硬化は腎血流を減少させ、レニン-アンジオテンシン-アルドステロン系を活性化し、血管収縮、ナトリウム貯留を引き起こし、さらに血圧を上昇させるという悪循環を形成する。原発性高血圧患者の約7%は、経過中に急激かつ進行性の血圧上昇がみられ、悪性高血圧に変化する。 急性高血圧に発展すると、腎小動脈のフィブリノイド壊死が起こり、腎臓は重篤な虚血状態に陥り、腎機能は急速に悪化し、尿毒症に急速に移行する。
腎臓は高血圧が攻撃する標的臓器であり、高血圧患者は早期の腎障害に警戒する必要がある。早期の腎障害は治るが、腎障害が深くなって起こる慢性腎不全はなかなか治らないからである。
では、高血圧患者はどのようにして腎臓の障害を発見するのだろうか?
I. 高血圧患者における夜間頻尿の増加は、初期の腎機能が低下している可能性を示唆している。
1、夜間頻尿はなぜ腎臓の早期障害を示すのか?
- 高血圧は主に腎臓の小動脈を損傷することによって腎障害を引き起こす。高血圧が長く続くと腎臓の小動脈が硬化し、血管の内膜が厚くなり内腔が狭くなる。
- 腎臓に血液を供給するこれらの細動脈が狭くなると、腎臓に供給される血液は当然減少する。腎臓への血液供給不足が長く続くと虚血性腎症になり、糸球体、尿細管萎縮、腎臓の間質に問題が生じます。
- 腎臓は糸球体と尿細管からなり、糸球体は体が必要としない老廃物をふるい落とし、体が必要とするタンパク質を残すふるいのようなものである。糸球体を通過した尿は一次尿と呼ばれる。糸球体は粗いふるいのようなもので、一次尿の中には水やブドウ糖など、体に必要な物質が多く含まれており、それらは再吸収されて再利用される必要がある。
- 腎尿細管で水分やブドウ糖を吸収した原尿は濃縮されて最終尿となり、体外に排泄される。人体では1日に180リットルの原尿が作られるが、最終的に体外に排泄される尿はわずか1.5リットルであり、これは腎尿細管の濃縮機能によるものである。 腎尿細管がダメージを受けると、濃縮機能が低下し、尿量が増えることになる。
- 高血圧は腎虚血を引き起こし、腎尿細管は糸球体よりも虚血に対して敏感である。したがって、初期の腎障害の最初の症状は尿細管濃縮機能の低下であり、夜間頻尿の増加によって現れる。
2.夜間頻尿の基準は何ですか?
高血圧の患者は夜間頻尿に注意すべきである。
- 前述のように、正常な人の1日の排尿量は約1500mlで、昼間の2/3の約1000ml、夜間の1/3の約500mlである。
- 夜間の尿量が500ml以上増加する場合、あるいは夜間の尿量が日中の尿量と同程度かそれ以上になる場合も、夜間頻尿と呼ばれることがある。
夜間の排尿が多い高血圧患者は、さらに詳しい検査が必要である。

次に、夜間頻尿が増加している高血圧患者では、他にどのような検査が必要でしょうか?
高血圧性腎障害は、尿ルーチン、血中クレアチニン、糸球体濾過量、尿中アルブミン排泄量、シスタチンCなどの指標に基づいて臨床的に明らかにすることもできる。
1、尿検査で低比重尿と低浸透圧尿が示唆された。
- 腎尿細管濃縮機能の低下は、原尿からの水分吸収の低下を招き、必然的に尿比重の低下と尿浸透圧の低下をもたらす。
2.血中クレアチニン
- クレアチニンは体内の筋肉代謝に伴う老廃物であり、老廃物である以上、当然腎臓から体外に排泄される必要がある。腎機能に問題があると、クレアチニンが排泄されなくなり、その結果、血中クレアチニンが増加するため、腎機能を判定することができます。
- クレアチニンは現在、診療所で腎機能を判断する指標としてよく使われていますが、感度が低いという欠点があります。例えば、腎機能障害の初期段階では、クレアチニンは正常値ですが、腎機能が半分ほど低下すると、クレアチニンが低下して見えることがあります。

3.糸球体濾過量の推定値
- 腎臓が一定時間内にろ過する能力のことで、正常人では80~120ml/分である。糸球体濾過量が低下すると、体内の有毒な老廃物が体外に排出されにくくなり、腎臓の機能が損なわれていることを示す。
- 糸球体濾過量が60未満であれば、高血圧性腎障害が起きていると考えられる。
4. 24時間尿中アルブミン排泄量
- タンパク質は体にとって貴重なものであり、通常、タンパク質は排泄されないか、ほとんど排泄されない。
- 24時間のアルブミン排泄量が30mg未満であることが正常であり、24時間のアルブミン排泄量が30~300mg、またはアルブミン/クレアチニンが30mg/g以上の場合に、高血圧における腎障害が起こると考えられる。
5.シスタチンC
- シスタチンCはクレアチニンよりも非常に感度の高い検査で、年齢や性別などの要因に影響されません。
- 腎臓に障害があり、クレアチニンがまだ正常な場合、シスタチンCはすでに上昇しており、腎臓の問題を示唆している。

概要
- 高血圧性腎障害は末期腎臓病の重要な原因であり、特に高血圧歴の長い50歳以上の中高年に多い。
- 高血圧患者は夜間頻尿に注意し、高血圧性腎障害に対抗するために定期的に腎機能検査を受ける必要がある。
私は陳大福の医学を遵守し、私の答えに満足して、私に賞賛と注意を与えてください、あなたのサポートは、私の最大の力の創造である。
40代になると、過去を振り返ることができる。子供の頃から経験してきた遊び仲間を思い浮かべると、本当に昔のことが雲のように浮かんできて、彼らの顔が浮かんでくる。最も忘れがたい人物の一人は、子供の頃の遊び仲間のハイジだ。

私が子供の頃、ハイ・ジーは暗くて、普通より大きくて、喧嘩が強くて、いじめられたことがなかった。でも優しくて、人に親切だった。だから私はハイ・ジーとよく遊んだ。その後、私は別の学校に進学し、海子との接触は少なくなった。何年も勉強している間、その子とはほとんど接点がなかったけど、いつも彼のことは覚えていた。その後、私が医学部に進学したとき、子供が慢性高血圧症の治療を受けておらず、腎不全の重篤な段階に発展し、海子はもう生きていないと聞いた。その知らせを聞いたとき、私も非常に心を痛めて悔し涙を流した。何しろ、あの人はかつて一緒に過ごした、かつては小さな二人だったのだ。
そういえば、連日お話している高血圧の腎臓へのダメージについて。高血圧の最大のダメージは心臓、脳、腎臓など人体の重要な臓器であるが、最も早いダメージは腎臓であるはずなので、腎臓を守るためにも高血圧はしっかりコントロールすること、しっかり管理することである。

実際、このことになると、張先生は山のような医学書の知識をそのまま持ち運ぼうとしないので、面白くない。私は自分の臨床経験を言うと、長期の高血圧がコントロールされていない、腎臓の損傷のための高血圧は尿細管損傷の最も初期の段階であり、症状は夜間頻尿の増加として現れることができ、実験室での検査では、尿細管損傷があるときに観察するために尿β2-ミクログロブリンを通して調べることができます。この段階の後、高血圧がまだコントロールされていない場合は、糸球体が損傷され、尿蛋白、尿マイクロアルブミン、さらにはクレアチニンが増加する可能性があります。
このような腎障害を前にして、私たち高血圧患者はどうすればいいのでしょうか?第一に血圧をコントロールすること、第二に腎保護作用のある降圧薬の服用を考慮することです。もし患者が耐えられるなら、血圧を130/80mmHg以下にコントロールするようにします。降圧剤に禁忌がなければ、サルタン系降圧剤かプリロセック系降圧剤を検討し、どちらかを選択すればよい。
以上、高血圧の腎臓障害に関する張医師の紹介を紹介したが、もしあなたが高血圧の初期段階にあるのなら、できるだけ早く血圧を標準に調節してコントロールしてください。

中国の18歳以上の成人のうち、少なくとも4人に1人が高血圧に苦しんでおり、高血圧の発症率は依然として上昇傾向にある。腎臓は高血圧の発症と密接な関係がある臓器で、腎臓は体内の水分と塩分のバランス(体液電解質バランス)を調整する役割があり、体内の水分と塩分が増加すると血圧が上昇しやすく、血圧の上昇は腎臓の血行動態に影響を与え、腎臓の損傷につながることは周知の事実である。そのため腎臓は血圧を調節する臓器であると同時に、高血圧障害の標的臓器でもあり、高血圧と腎臓障害の悪循環がある。。
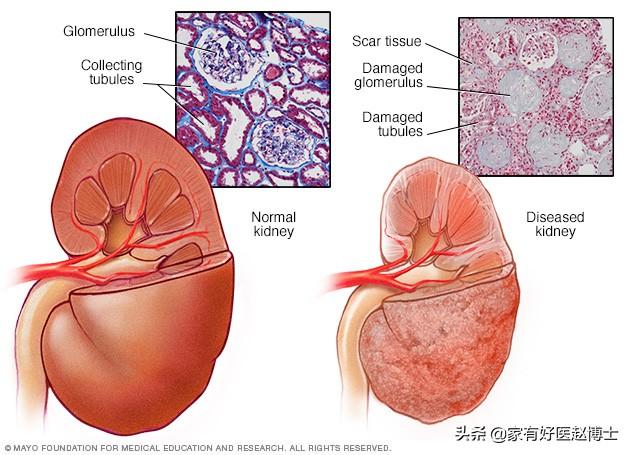
いわゆる高血圧性腎障害とは、定義上、高血圧による腎臓の構造的・機能的障害を指す。
- 初期の高血圧性腎障害は多くの場合可逆的である。早期に発見し、適時に介入すれば、進行を遅らせることができる。しかし、初期の高血圧性腎臓障害は、明らかな臨床症状を示さないことが多い。患者自身を通してそれを認識することは難しい。手がかりを見つけるためには、何らかの検査手段が必要だ。;
- そして、患者がすでに明らかな水腫、夜間頻尿、蛋白尿、さらには血尿を発症している場合、病状は不可逆的な段階、あるいは末期腎不全の状態にまで進行していることが多い。
そのため、初めて高血圧とわかって医師の診察を受けると、医師は多くの検査を処方することが多いのですが、単なる高血圧ではないのに、なぜこんなに多くの検査をする必要があるのか、不思議に思う患者さんもいます!実際、これは高血圧が体の臓器に何らかのダメージを与えているかどうかを完全に評価するためである。腎臓のほか、心臓、脳、目も高血圧の対象臓器だからだ。
高血圧性腎障害を早期に発見するためには、現在のところ、主に感度の高い指標を用いた多くの臨床検査が行われている。
尿中マイクロアルブミン検査
通常、血液中のアルブミンは腎臓のろ過バリアを通過しないため、尿に入ることはない。しかし、高血圧になると腎血行動態に変化が生じ、糸球体の毛細血管内の圧力が上昇し、腎ろ過量が増加する。その結果高血圧性腎障害の初期症状は、尿中のマイクロアルブミン濃度の上昇である。。
血清シスタチンC検査
これは血清シスタチンCの血液検査で、ほとんど腎臓からのみ排泄される酵素である。シスタチンCの代謝は、筋肉、運動、炎症などの影響を受けないため、基本的に糸球体濾過量のみに影響されます。一般的に血清クレアチニン値および尿素窒素値は正常だが、シスタチンC値が高い。これは、多くの高齢者で腎機能が低下し始めた後に起こりうる。血清シスタチンCは、初期の高血圧性腎障害の非常に感度の高い指標である。
尿中α1-ミクログロブリンおよび尿中β2-ミクログロブリン検査
通常、両方のミクログロブリンは糸球体を通過して腎尿細管に入るが、尿細管の近位端で再吸収される。しかし、高血圧性腎障害によって尿細管機能に異常が生じると、これら2種類のミクログロブリンの尿細管再吸収が低下し、尿中の濃度が上昇する。言い換えればこれら2つの指標が尿中で上昇している場合、腎臓の尿細管に損傷がある可能性が高い。。

腎臓超音波検査
腎動脈の超音波検査はカラードップラー超音波フローイメージングとも呼ばれ、腎動脈の血流に対する抵抗の指標を評価する。高血圧による腎障害は、腎の葉間動脈の血流に対する抵抗の増加を最初に引き起こすことが示されており、そのため腎動脈超音波検査で評価される腎葉間動脈の血流抵抗指数は、高血圧性腎障害の早期診断にも有用である。
これらの指標以外にも、実は似たような値を持つ指標がいくつかある。ランダム尿中微量アルブミン/クレアチニン比、尿中レチノール結合蛋白質などは、糸球体濾過の障害を反映して、尿中マイクロアルブミンと同様の意味を持つ。尿中のNAG高値は尿中ミクログロブリンと同様の意味を持ち、尿細管障害を反映する。
では、"Dr. Zhao, the Family Doctor "をフォローし、これらの医療ヒントをより多くの友人と共有してください!

長期の高血圧をコントロールせずに放置すると、腎小動脈の動脈硬化を引き起こし、腎低形成を引き起こし、腎低形成はさらに血圧を上昇させ、悪循環に陥り、最終的には腎機能が低下し続け、尿毒症となる。
高血圧は腎臓の萎縮にもつながる。
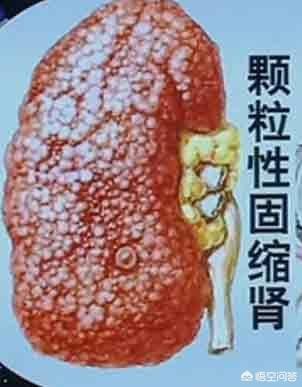
正常な腎臓は丸く充実しているが、長期にわたる高血圧により、患者の腎臓は縮小し、表面が粒状になり、腎機能が低下する。
では、高血圧患者が腎臓にダメージを受けていると判断できる症状にはどのようなものがあるのだろうか。
1、うまくコントロールできていた血圧が突然コントロールできなくなる。または、すでに高い血圧がさらに高くなる。
すでに述べたように、高血圧は腎臓の機能を低下させ、その結果、高血圧を引き起こす(腎臓は体内の余分な水分を取り除くことができない)。
ですから、毎日血圧を測定するのは良い習慣です
2.蛋白尿
腎臓の最も初期の損傷は、肉眼では判断できず、尿検査でしか検出できない微量蛋白尿として現れることが多い。腎臓の障害が悪化し続けると、尿中の蛋白質はますます増加する。
3.血尿の有無
腎臓の損傷後、赤血球が尿に入り、赤い色になる。
4.尿量の変化
腎機能低下の初期には、尿量は増加し、その後減少する。正常な人の1日の尿量は1000~2000mlで、400ml以下であれば腎臓に問題がある。
5.吐き気と食欲不振の症状
これも腎臓障害の徴候である可能性があり、無視できない。
6.浮腫
腎臓がダメージを受けると、まず顔、特にまぶたに浮腫が現れる。
高血圧の人は合併症で死亡することが多いので、合併症を予防したり、遅らせたり、早期発見するためには、血圧をコントロールし、毎日血圧を測定し、定期的に健康診断を受けることが重要です。
こんにちは、ドクター・ノウルズ・ブルーです。
高血圧とは、一般に血管内の圧力が上昇した状態として理解されており、それは腕で測る血管だけでなく、圧力が上昇している全身の血管を含む。血圧は持続的に上昇するため、毎分毎秒の高血圧は血管にダメージを与える。例えば、冠状動脈性心疾患、脳梗塞、四肢血管閉塞、腎障害、網膜血管障害などは、高血圧によって引き起こされるとよく耳にします。高血圧の標的臓器障害の過程では、腎臓が最も早く病変を生じる臓器である。したがって、高血圧患者にとって、腎障害の判断は非常に重要である。それについて詳しく説明しよう。
1、腎臓の働きは?
私たちの腎臓の働きは、平たく言えば濾過機能である。 血液が糸球体を流れるとき、糸球体は濾過膜に相当し、この濾過膜の網目は非常に小さいので、水、電解質、グルコース、クレアチニンなどの小さな分子は濾過されて原尿になるが、血球(赤血球、白血球、血小板など)やタンパク質(アルブミン、グロブリン)など、比較的大きな物質は濾過されても漏れることはない。もちろん、この原尿は最終的に排泄される尿ではない。最終的に排泄される尿になる前に、原料は再吸収され、濃縮されなければならない。
2.高血圧が腎臓に及ぼす影響とは?
高血圧ショックが持続すると、早い段階で、先に述べたこのフィルター膜の変化、つまり透過性の変化が起こり、アルブミンのような大きな分子の一部が、他の方法ではフィルター膜を通過できないが、フィルター膜から漏れ出すため、尿の中からアルブミンが検出されるようになる。血圧が高い状態が長く続くと、腎臓の動脈に作用して腎臓の細動脈の一部が狭くなり、最終的にろ過膜に到達する血液量が減少するため、当然、尿の量も減少する。
3、どのように高血圧腎臓損傷の早期発見に?
高血圧による腎臓の初期障害は無症状のこともあるため、症状から腎臓の障害を発見しようとすることは時に困難であったり、明らかな症状が現れてからでは遅すぎることもある。正常な人の尿に含まれるタンパク質の量は、通常はごくわずかで、ほとんどありません。濾過膜に障害がある場合、蛋白尿は早期に起こりますが、もちろん蛋白尿の量は比較的少なく、例えば24時間当たり30~300mgしかなく、私たちは微量アルブミン量と呼んでいますが、これは通常の尿検査では検出できないので、病院で24時間尿定量微量アルブミン尿検査をすることで早期発見ができます。この検査は、患者さんの尿を24時間分すべて採取し、よく混ぜてから小さな試験管に取って検査室に送り、尿の総量を測定して24時間の尿蛋白量を算出します。

4.高血圧性腎障害の予防法?
高血圧の治療は、表面的には血圧を適切な範囲まで下げることですが、実は最終的な目的は、心臓や腎臓、脳など、血管の中にある標的臓器を守ることです。つまり、標的臓器を守るために最も重要なことは、血圧をコントロールすることであることは容易に理解できる。また、現在使用されているプリロセック/サルタン製剤には腎臓保護作用があり、禁忌なく使用でき、蛋白尿を減少させることができる。
まとめると、高血圧の腎臓障害は、初期には無症状のこともあるが、人によっては泡状尿が出たり、後期には尿量が減ったり、腎不全になることもあり、24時間尿マイクロアルブミン検査で腎臓障害の早期発見が可能である。
ドクター・ノウ・ユア・ハート・ブルーをフォローし、心臓についてさらに学びましょう。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。