スタチンを服用する際の注意点は?
スタチンを服用する際の注意点は?
スタチンなら何でもいいのですか?
中国道江県人民病院脳神経外科副主任医師
これまでの記事を通して、動脈硬化による心血管疾患に対するスタチンの役割について、よりよくご理解いただけたと思います。
スタチンは一般的な薬で、1976年に日本の遠藤章という人がメバスタチンという薬を出して以来、その本質はヒドロキシメチルグルタル酸モノアシルコエンザイムA還元酵素阻害剤で、多くの利点があり、血中脂質の低下、血管保護、血管プラークの反転、神経保護、腫瘍の予防と治療があり、彼はこれまで心血管と脳血管疾患の予防と治療にあり、彼の地位は揺るぎないものである。リピトール(アトルバスタチン)だけで、累積売上高は1523億ドルに達する。
スタチンのすべての利点と驚異について、副作用はないのか?スタチンには副作用がある。明らかにそうではない。スタチンには副作用があり、厳格な適応がある。まずスタチンの副作用について話そう。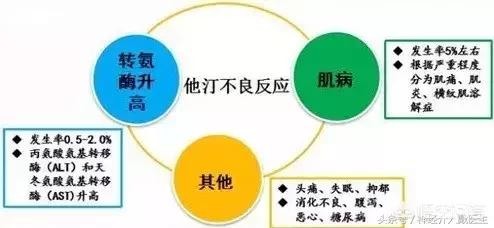
I. スタチンの4大副作用
1.主に血清アミノトランスフェラーゼの増加という形の肝障害は、投与量とともに増加する。スタチンによる重篤な肝障害を予測することは困難であるが、発生率はまだ比較的低いため、スタチン服用前およびその後は定期的に肝酵素検査を実施することが推奨される。スタチンには肝酵素異常の副作用があるが、肝機能異常はスタチン使用の絶対的禁忌ではない。肝腫大、黄疸、直接ビリルビンの上昇、および/またはプロトロンビン時間の延長などの器質的肝障害の証拠がない患者は、スタチンで積極的かつ適切に治療すべきである。このような患者は、スタチン治療中は集中的にモニターし、薬剤投与4~8週間後にトランスアミナーゼ値を再検査すべきである。トランスアミナーゼの進行性上昇(正常値上限の3倍以上)がない限り、薬剤を継続することができる。 さらに、肝機能に異常がある患者については、その原因を分析する必要がある。活動性肝炎のような重篤な肝疾患によってトランスアミナーゼ上昇が引き起こされる場合は、スタチン療法を行うべきではない。軽度から中等度のトランスアミナーゼ上昇の最も一般的な原因は、非アルコール性脂肪性肝疾患(アルコールなどの明確な要因を除き、肝細胞に脂肪が過剰に沈着している状態)であり、このような患者に対するスタチン治療は安全で有効であるだけでなく、肝機能を改善する。 国内および国際的なガイドラインによれば、NAFLDの大部分を占める、肝障害の他の証拠を伴わない単純な軽度から中等度のアミノトランスフェラーゼ上昇は、スタチン使用の禁忌ではない。それどころか、NAFLDとアテローム性動脈硬化性心血管系疾患は、インスリン抵抗性、酸化ストレス、脂質代謝障害、脂質過酸化など、多くの共通した病態生理学的機序を有しているため、スタチン治療は肝障害を悪化させないだけでなく、治療効果も期待できる。
2.横紋筋融解症によるミオパチーは、おそらくスタチンの最も重篤な副作用であり、症例の約5%に発現する。 ミオパチーの発現率および重症度はスタチンの用量と正の相関があり、主に筋肉痛や筋力低下が現れ、正常値の10倍を超えるクレアチンキナーゼ(CK)の上昇を伴い、発熱や全身倦怠感を伴うこともある。発熱や全身倦怠感を伴うこともある。放置して使用を続けると、急性腎不全に至ることがある。筋肉系の副作用のリスクは、高齢者、女性、やせ型、アジア人という4つの患者群で高く、遺伝的な関連も考えられるし、われわれの集団はスタチンに対する耐性が低い。同じ用量のスタチン治療では、われわれの患者におけるミオパシーのリスクはヨーロッパの患者の10倍である。したがって、スタチン療法を行う際には、少量から開始する必要がある。 ミオパシーのリスクは、他の併存疾患がある場合に増加する。例えば、急性感染症、甲状腺機能低下症、重度の肝・腎機能低下症、重度の外傷やその他のストレス状態、糖尿病、大手術などを受けている患者も、スタチン治療を行う際には、より注意深く観察する必要がある。 クレアチンキナーゼは、妨害因子を除くと3~5倍以上増加するため、投与量を減らすか、あるいは中止することが一般的に認められている。
3.スタチンは血糖値の上昇を引き起こす可能性があり、特に高用量のスタチン投与では、空腹時血糖値の上昇、糖化ヘモグロビン値の上昇、糖尿病の新規発症、糖尿病性血糖コントロールの困難さによって証明される。スタチンの全種類がこれを引き起こす可能性があり、適用されるスタチンの種類とは直接関係しない。 スタチン治療中に血糖上昇が生じた場合は、適切な非薬物療法または薬物療法で治療することができる。 臨床現場では、糖尿病のリスクが高い患者も、すでに糖尿病と診断されている患者も、スタチン治療の適応がある限り積極的に適用しなければならない。これらの患者に対しては、生活習慣への介入を強化すべきであり、特に、糖尿病の新規発症リスクを低下させるために、食事管理を強化し、無理のない運動と体重管理を行うよう指導すべきである。したがって、糖尿病の有無にかかわらず、定期的に血糖をモニターすべきである。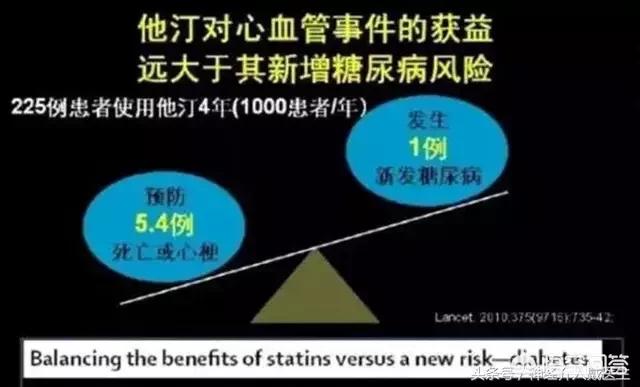
4.スタチン系薬剤は記憶障害や認知機能障害を引き起こすことがある:これは臨床の現場では珍しいことではないかもしれないが、見過ごされやすいだけで、高血糖、ミオパシー、肝酵素異常ほど簡単に発見されるものではなく、その結果もそれほど深刻ではない。症状は通常軽度で、薬剤を中止すれば可逆的である。 スタチン系脂質低下薬には他にも比較的まれな副作用があります:便秘、腹痛、腹部膨満感、消化不良などの胃腸反応です。発疹や頭痛も起こることがありますが、ほとんどは比較的軽度で、まれに死亡例もあります。要するに、必要なとき以外は無差別に使うべきではない。これらの副作用を総合すると、ミオパチーや肝酵素異常はやや頻度が高く、高血糖、記憶・認知障害、胃腸反応などはいずれも頻度が低いので、定期的な見直しが必要である。
B.スタチン系薬剤の使用中に副作用が発生した場合、私たちはどうすべきでしょうか?現在、多くの種類の脂質低下薬が臨床応用されていますが、その効き目はスタチンほど信頼できるものではありません。客観的に言えば、スタチンに代わる薬はない。 重篤な副作用が確認され、スタチン治療を継続できない場合を除き、一般的には継続する必要がある。
1、減量と断続的適用、2、スタチン間の転換適用、3、非スタチン脂質低下薬の置換適用、4、スタチンと他の脂質低下薬の併用適用、現在、中国で一般的に使用されている臨床脂質調整薬には、主にスタチン、ベタイン、ニコチン酸、およびコレステロール吸収阻害薬が含まれる、5、保護薬の併用適用。
III.スタチン投与時の注意事項
1、スタチンと他の薬剤の併用には注意が必要である。スタチンはCYP450 3A4で代謝される薬物と相互作用し、CYP 3A4阻害薬と併用すると副作用のリスクが高まる可能性がある。一般的に使用される様々な薬剤 カルシウム拮抗薬、カルベジロール、グリニド、アミオダロン、プロパフェノン、ケトコナゾール、フルコナゾール、エリスロマイシン、ゲムフィブロジル。スタチンを使用すると副作用のリスクが高まる可能性があるため、これらの薬剤の併用はできるだけ避けるべきであり、併用が必要な場合はスタチンの種類や用量を調整する必要性を評価すべきである。
2、スタチンは甲状腺機能低下症患者には慎重に使用すべきである。.中高年集団では、甲状腺機能検査を必要な評価の1つに含めるべきである。なぜなら、甲状腺機能低下症の人にスタチン治療を行うと、筋酵素が著しく増加し、ミオパチーを誘発する可能性があるからである。したがって、スタチン治療は甲状腺機能を改善した後にのみ開始すべきである。
3、高齢者はスタチンの適用に注意すべきである。高齢者は、スタチンの副作用の可能性が高く、少量の薬で開始し、筋力低下、筋肉痛、筋力低下、筋硬直、運動中または直後に筋肉の痙攣や他の症状の出現で、タイムリーな相談、および血清クレアチンキナーゼ値のタイムリーなレビューである必要があります。薬剤の用量を調整する。
4、スタチン系薬剤を使用できない人がいる:スタチン系薬剤に対するアレルギー;活動性肝疾患;原因不明の持続的な肝トランスアミナーゼ上昇;妊娠・授乳中の女性など。
第四に、スタチンには多くの治療効果といくつかの副作用がある。 スタチンの最も基本的な役割は脂質低下作用であり、心血管疾患の一次予防および二次予防の要である。一般にスタチンは次のような場合に使用すべきと考えられている。
心血管疾患や脳血管疾患に罹患しやすいのは、高リスク群と超高リスク群である。超ハイリスク群とは、すでに心血管・脳血管疾患を発症している患者が多く、ハイリスク群とは、心血管・脳血管の動脈硬化・狭窄、冠動脈疾患、脳梗塞、脳出血、下肢の動脈硬化、高脂血症など、心血管・脳血管疾患の危険因子を多く持つ患者が多い。 冠動脈疾患(心筋梗塞を含む)、脳梗塞、50%以上の頸動脈または下肢動脈の狭窄を発症した患者は、脂質値にかかわらず、スタチンを服用し、LDL-Cを1.8mmol/L未満に低下させる;冠動脈疾患のない患者で、スタチンによる治療を受け、LDL-Cを2.6mmol/L未満とする一般的なコントロール目標を持つ;高血圧患者が45歳(男性)または55歳(女性)以上の場合55歳(女性)でLDL-Cが2.6mmol/Lを超える場合はスタチン治療が必要;40歳以上の糖尿病または慢性腎臓病(ステージIIIまたはIV)でLDL-Cが2.6mmol/Lを超える場合はスタチン治療が必要。 中国における脂質異常症の予防と治療の現状は、知識率が31%、治療率が19.5%、コントロール率が8.9%という3つの低水準にある。動脈硬化は長期にわたる病的プロセスである。スタチンは現在唯一推奨される急性神経保護薬であり、スタチンには神経保護作用があり、現在一般的に使用されているスタチンはシンバスタチン、アトルバスタチンなどである。 2014年の虚血性脳卒中ガイドラインでは、冠動脈アテローム性動脈硬化性心疾患の有無やLDL-Cのベースライン値にかかわらず、生活習慣への介入を基本として、原則としてスタチン治療を個別に開始する必要があるとしている。
中国における脳卒中に対するスタチンの院内使用率が90%を超える。
どうですか?あなたは、この記事はあなたに役立つと思う、単語 "注意 "をクリックすることを忘れないでくださいし、 "ああ "のようにするだけでなく、必要な他の人々を助けるために転送することができます!私は医師の介入に従事するプロの脳神経外科医であり、より多くの脳血管疾患の健康知識、あなたに乾物 "献身 "があるでしょう。ありがとうございました。
過去のレビュー
粘り強さがあるからこそ、人生はよりエキサイティングになる!
脳血管疾患に対するスタチンの必要性を、彼の過去と現在の生活に照らして考えてみた!
ストローク、遅い決断に何の意味がある?
高齢者は怪我をする余裕がない!
脳卒中の早期発見と、より健康的な生活。
何百ドルもする奇跡の神経栄養剤と、数ドルのBrainFixの違いは何だろう?
虚血性脳卒中に対する3つの治療法の比較。
虚血性脳血管疾患との闘いにおける2つの主要な手段!
動脈硬化プラークを縮小させる方法がある!
健康診断で動脈瘤が見つかったらどうすればよいですか?
循環器領域におけるスタチン製剤の役割は確認されており、スタチン製剤の地位もアスピリンに日に日に追いついてきており、アスピリンとスタチン製剤がそれぞれ半分ずつの領域を占めているとさえ言える。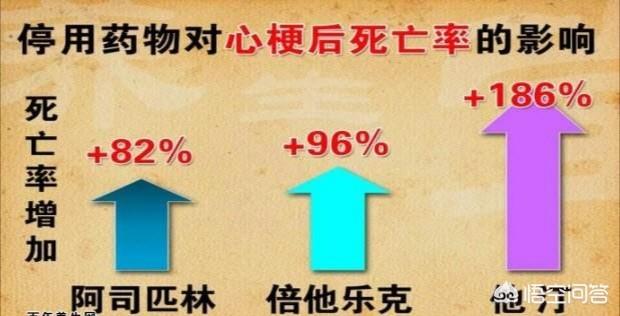
そのため、スタチンをより良く服用するためには、スタチンを理解し、長期的にスタチンを服用する必要がある。
まず、なぜスタチンを服用しているのか、それは脂質を下げるためなのか、それともプラークを安定させるためなのか。一般集団なのか、高リスク集団なのか、非常に高リスク集団なのか。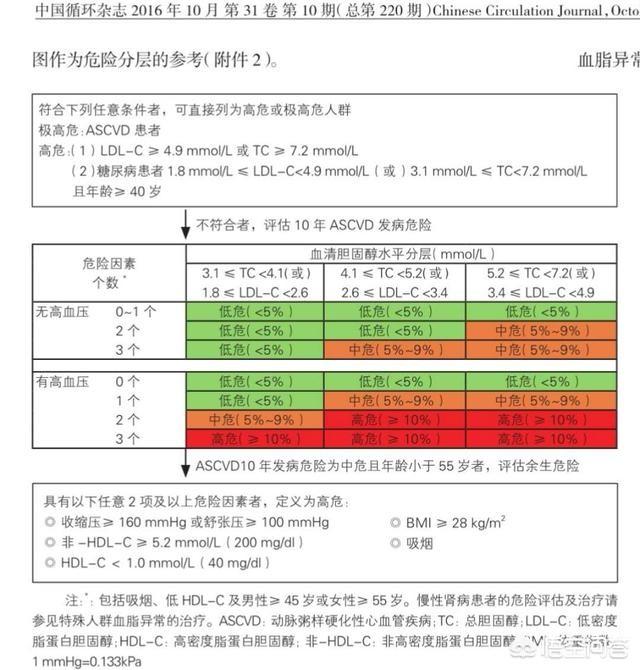
第二に、スタチンは主にコレステロールとトリグリセリドを低下させる。コレステロールにはLDLとHDLがある。 HDLは血液中の善玉脂質で、高いほど良く、LDLは血液中の悪玉脂質で、低いほど良い。スタチンはDLを下げるだけでなく、上げる作用もある。
第三に、LDLの正常値は1.34-3.4mmol/Lであり、高リスク群では2.6、超高リスク群では約1.8mmol/Lが理想値である。
第四に、すべてのスタチンには副作用がある。理論的にはどれも、肝機能を傷つけ、筋肉を傷つけ、血糖値の上昇を誘発する危険性がある。ですから、肝機能、筋肉酵素、血糖値を定期的に見直すようにしてください。
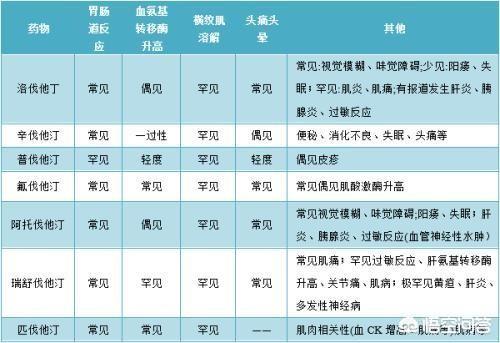
第5位血中脂質を下げるためであれば、スタチンの選択にそれほど厳密になる必要はない。ステント留置後、心筋梗塞、脳梗塞などの場合は、以下のことが最善である。ロスバスタチンかアトルバスタチンのどちらかを選択すること。
第6に、スタチンは3つの世代に分けられる。第一世代にはロバスタチン、シンバスタチン、プラバスタチン、第二世代にはフルバスタチン、第三世代にはアトルバスタチン、レスバスタチン、ピタバスタチンがある。
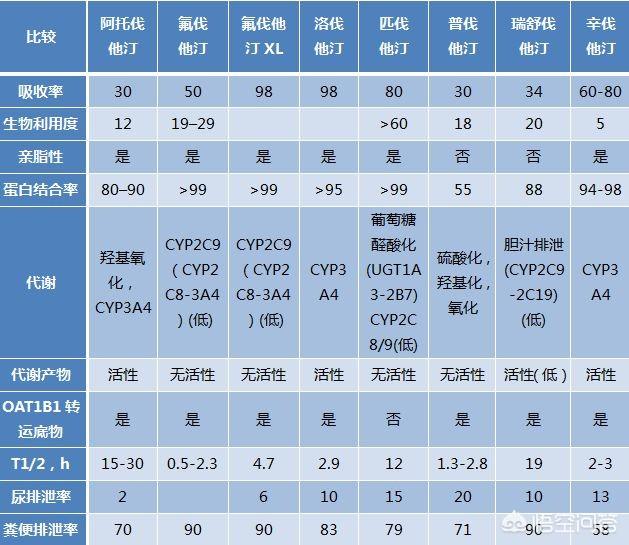
第7に、スタチンは夜に服用するのがベストだが、アトルバスタチンはロスバスタチンを服用する時間と同じである。
第8に、副作用は適時に発見されるべきである。しかし、心配する必要はない。スタチンがわれわれに与えてくれる恩恵は、スタチンの潜在的な副作用をはるかに上回っている。スタチンによる肝障害は、時間内に発見されれば可逆的である。スタチンによって新たに発症する糖尿病の大部分は、高リスク糖尿病集団に属しており、彼ら自身が糖尿病のリスクを抱えており、心血管リスクが9つ減少するごとに糖尿病が発症する。これは明らかに、より広い範囲の患者に与えられる恩恵である。
スタチンの地位が高まっているのは、スタチンがコレステロールやLDLを低下させ、HDLを上昇させることができるからだけではない。スタチンには抗炎症作用があり、プラークを安定させ、プラークの破裂を防ぎ、心血管疾患を予防する。
長期間服用しなければならない薬は、その薬に慣れるのが一番だ!
招待してくれてありがとう。
スタチン系薬剤は脂質調整薬の一種であり、比較的良好な安全性と有効性を示し、血中脂質の低下、抗炎症、プラークの安定化などの明確な役割を持ち、現在では脂質異常症や心・脳血管疾患の予防・治療に広く使用されており、心・脳血管疾患の有病率、死亡率、心・脳血管イベントの発生率を著しく低下させることが可能である。しかしスタチンには肝障害や筋肉障害などの副作用の可能性もあるため、多くの人がスタチンの使用(特に長期服用)を恐れているが、副作用の頻度は低いようで、常用するメリットはデメリットをはるかに上回る。
現在、中国で一般的なスタチン製剤には、主に親油性のロバスタチン、シンバスタチン、フルバスタチン、アトルバスタチン、ピタバスタチンなどと親水性のプラバスタチン、レスバスタチンなどがある。使用にあたっては、以下の点に注意する必要がある:
I. 盲目的な大量投与は避ける:多くの人は、血中脂質コントロールが標準を満たすために、すぐに希望した後、脂質異常症を発見し、盲目的に大量に適用し、この使用は間違っている、唯一の副作用の発生率を増加させる、医師の指導の下で使用する必要があります。
第二に、非薬物療法である:生活習慣の改善は、脂質を改善するための最も重要な手段の一つである。薬を使ったからといって自己要求を緩めてはいけないし、食事管理や積極的な運動などにも協力し続けなければならない。
第三に、やみくもに投与量を調節したり、薬剤を中止したりすることはできない:多くの人は、使用中に血中脂質が基準値に達したのを確認すると、自分で投与量を減らしたり、使用を中止したりする。やみくもに服用を中止したり、投与量を減らしたりすると、かえって血中脂質がリバウンドし、心血管疾患や脳血管疾患の発症率が高まる。使用中に明らかな副作用がない限り、大多数の人はこの薬を長期間服用するはずである。
IV.定期的なモニタリングと見直しを行い、それに応じて投与量を調整する:1月に薬を服用する前と後に、血中脂質、肝酵素、筋肉酵素、腎機能をチェックする必要がある。血中脂質が標準に達しない場合、スタチンの用量や薬の種類を調整する必要があります。。 V. 副作用のモニタリングに注意を払う:使用中は、筋肉痛、筋肉圧痛、筋力低下などの筋障害症状、倦怠感、食欲不振、悪心、嘔吐などの消化器症状の有無に注意する。上記の症状が現れたら、肝酵素や筋酵素のチェックを積極的に行う。ALT、ASTが正常値上限の3倍を超えた場合、あるいはクレアチンキナーゼ(CK)が正常値上限の5倍を超えた場合は、スタチンを中止し、正常値に戻るまで投与を繰り返す。回復しない場合は、他の原因を除外する必要がある。
V. 副作用のモニタリングに注意を払う:使用中は、筋肉痛、筋肉圧痛、筋力低下などの筋障害症状、倦怠感、食欲不振、悪心、嘔吐などの消化器症状の有無に注意する。上記の症状が現れたら、肝酵素や筋酵素のチェックを積極的に行う。ALT、ASTが正常値上限の3倍を超えた場合、あるいはクレアチンキナーゼ(CK)が正常値上限の5倍を超えた場合は、スタチンを中止し、正常値に戻るまで投与を繰り返す。回復しない場合は、他の原因を除外する必要がある。
VI.スタチン系薬剤の禁忌: ①スタチン系薬剤の禁忌は、以下の通りである。活動性肝疾患または原因不明のトランスアミナーゼ上昇が持続する場合は使用禁止、②妊婦、授乳婦は使用禁止、③ワルファリン、ベラパミル、ジゴキシン、アミオダロン、ゲムフィブロジルなどのβ-脂質低下薬と併用禁止、ベテルギウスなどのβ-脂質低下薬を服用する必要がある場合は、専門医のアドバイスを聞き、よく観察すること。
われわれはスタチンを使用すべきである。医師の指導のもと、個々の患者さんに合った服薬を行い、適切なレジメンを選択し、投与量を調整する。
お読みいただきありがとうございます。この記事は、「今日のヘッドライン&悟空Q&A」に総合診療スイーパーが寄稿したものです。
高脂血症は一般的な臨床疾患の一つであり、心血管疾患や脳血管疾患の重要な危険因子となっている。そして、高脂血症治療薬として現在一般的に使用されているスタチン系脂質低下薬は、心血管疾患や脳血管疾患を予防するために、多くの患者さんが長期服用する必要があります。ここでは長期服用時の注意点を紹介する。
1.スタチンは少量から服用し、一定期間服用しても副作用がなければ、状況に応じて服用量を調節できる。
2.コレステロールの合成は日中よりも夜間の方が速いので、日中よりも夜寝る前に服用するのが効果的である。
3.スタチンの長期使用は、筋肉毒性反応に注意を払う必要があり、特に薄い、弱い高齢女性患者のために、筋肉毒性反応に簡単なので、薬物6-8週間の患者は、血中脂質レベル、ホスホクレインキナーゼの検出を再検査する必要があり、異常は筋力低下や筋肉痛、茶色の外観の場合は、3-6ヶ月に一度再検査する必要があります。筋力低下や筋肉痛、褐色尿、乏尿などの症状が現れた場合は、本剤の服用を中止又は減量し、直ちに医師の治療を受ける。
4.スタチンを長期間服用している患者には、肝機能の定期的な検査が不可欠であり、特に服用開始後3ヶ月間は、肝酵素の上昇を避けるため、肝機能の検出に注意を払い、トランスアミナーゼが正常値より2.5倍以上高い場合は、薬剤の減量または中止を検討する必要がある。
5.その他、吐き気、嘔吐、腹痛、下痢等の消化器系の副作用にも注意すること。頭痛、めまい、目のかすみなどの神経系の副作用。血小板減少性紅斑、かゆみ、蕁麻疹、その他の皮膚不快感。
これらの副作用のいくつかはスタチンによって起こる可能性があるが、関連する研究によれば、副作用が起こる可能性は比較的低く、安全で確実な脂質低下のために関連する検査を定期的に行うことができる。
回答者:ガオ・シャオチェン医学博士
ライフ・コーリングへようこそ。
高脂血症は総合的な代謝疾患であり、長期にわたる薬物療法が必要である。スタチンは最も一般的に使用されている脂質低下薬で、シンバスタチン、プラバスタチン、ロバスタチン、アトルバスタチン、レスバスタチンなどがある。長期使用は血中脂質濃度を低下させるだけでなく、人間の血管の潜在的病巣であるアテローム性動脈硬化プラーク(安定プラーク)を安定させ、心・脳血管疾患の発生率を効果的に低下させることができる。
しかし、やはり長期服用にはそれなりのリスクがある。したがって、スタチンを長期間服用する場合には、次のようなことに注意する必要がある:
まず、肝機能のモニタリングに注意を払う。スタチンは肝臓にダメージを与えるため、ほとんどのスタチン系薬剤は肝臓で代謝される必要があり、そのため肝障害やトランスアミナーゼの上昇も経口スタチンの一般的な副作用となっている。
第二に、血中脂質のモニタリングに注意を払うことである。血中脂質をモニタリングする目的は、血中脂質を基準値までコントロールするために、薬の量を増やす必要があるかどうかを確認することである。
第三に、横紋筋融解症に注意し、スタチンはより重篤な副作用、横紋筋融解症はその一つと考えることができる。スタチン内服後、筋肉の痛みや不快感、こわばりや痙攣、脱力感などがあれば、通常の身体検査に加えて、心筋酵素スペクトルを検査し、横紋筋融解症の可能性を把握する必要がある。
第四に、血糖値の監視に注意を払う、スタチンはまた、血糖の代謝に影響を与えることができますので、薬の使用中に定期的に血糖値を監視する必要があります。
第五に、生活習慣に注意し、食事をコントロールし、高脂肪、脂っこい、高コレステロールの食品を多く食べないようにし、塩分と糖分の摂取をコントロールし、刺激の少ない食品を食べる。できれば植物油を使ったあっさりした食事にし、野菜や果物を多く摂る。摂取カロリーをコントロールし、過食を避ける。
第六に、薬の併用に注意することです。薬の併用は、スタチン系薬剤による肝障害の重要な危険因子です。つまり、体が他の薬を服用する必要がある場合、自分の薬について医師に伝える必要があり、薬の併用による副作用を避けるために、それによって肝機能が損なわれる。
七、薬の用量に注意を払う、肝障害によって引き起こされるスタチンは、用量と一定の関係を持って発生し、一般的に10〜20ミリグラムの用量を取る、トランスアミナーゼの上昇を引き起こすことはありませんが、許可なく用量を増加させないことを忘れないでください。
グレープフルーツ(グレープフルーツ)、オレンジピール、仏手柑、白ワインなどの食品を大量に摂取すると、スタチン系薬剤の副作用を悪化させる可能性があるためである。
9、スポーツに注意を払い、適切な運動も不可欠で、有酸素運動を多くし、過度の運動は避ける。さらに、禁煙、禁酒、早寝早起きの習慣を身につけることも必要である。

ページ下部の[さらに詳しく]をクリックすると、さらに詳しい回答が表示されたり、医師に無料で質問することができます!
ファミリードクターオンライン "ヘッドライン番号に従ってください、より多くの健康Q&Aを簡単に見ることができます~~~~~~~~~~~~~~~~~~~~~~~~~~~~~。
スタチンは動脈硬化の原因であるLDLコレステロールを低下させるだけでなく、プラークの安定化、抗炎症、血管内皮機能の改善などの効果がある。そのため、動脈硬化性心血管系疾患の治療によく用いられるようになった。スタチンの不均一性と副作用を考慮すると、臨床応用には以下の点に注意を払う必要がある。
投与期間
体内のコレステロール合成のほとんどは夜間に行われるため、半減期の短いスタチン系薬剤(ロバスタチン、シンバスタチン、プラバスタチン、フルバスタチン)については、よりよい効果を得るために夜間または就寝前に服用することが推奨される。アトルバスタチン、ロスバスタチン、ピタバスタチンはいずれも半減期が10時間以上あり、1日のうち決まった時間に服用することができる。食事はロバスタチンとシンバスタチンの吸収を促進するため、これら2つの薬は夕食時に服用するのが最適です。
薬物間相互作用
ロバスタチン、シンバスタチン、アトルバスタチンは主にチトクロームP450 3A4で代謝される。したがって、スタチン系薬剤とチトクロームP450 3A4阻害剤(エリスロマイシン、クラリスロマイシン、大量のグレープフルーツジュースなど)の併用は、薬剤が体内に留まる時間を遅くし、有害な相互作用や筋肉損傷のリスクを高める。CYP3A4のより強力な阻害剤の同時使用が避けられない場合は、プラバスタチン、フルバスタチン、レスバスタチン、ピタバスタチンが望ましい。
シクロスポリン投与中の患者には、プラバスタチンが選択される。
 ゲムフィブロジル(β)投与中の患者に対してプラバスタチンがスタチンとして選択されるフルバスタチンもスタチンとして選択されることがある。フルバスタチンを選択するのは、筋肉毒性のリスクの低さよりも有益性が上回る場合に限られるべきである。スタチンとフィブラートの併用が必要な患者にはフェノフィブラートは好ましいフィブラート薬である。
ゲムフィブロジル(β)投与中の患者に対してプラバスタチンがスタチンとして選択されるフルバスタチンもスタチンとして選択されることがある。フルバスタチンを選択するのは、筋肉毒性のリスクの低さよりも有益性が上回る場合に限られるべきである。スタチンとフィブラートの併用が必要な患者にはフェノフィブラートは好ましいフィブラート薬である。
アムロジピンの投与を受けている患者では、シンバスタチンの投与量は20mg/日を超えてはならない。
モニタリング指標
スタチン治療を受けている患者は、新たに発症した筋肉痛や筋肉痛に注意し、スタチン治療開始前にベースラインの血清クレアチンキナーゼ(CK)値を測定すべきであるが、使用中のCKのルーチンモニタリングは推奨されない。
スタチンの投与は肝酵素の上昇を引き起こす可能性がある。スタチン治療を開始する前にアミノトランスフェラーゼのベースライン値をチェックするが、スタチン治療を受けている患者の肝酵素値をルーチンにモニターすることはない。
特定のグループ
1 慢性腎臓病
慢性腎臓病患者においては、アトルバスタチンとフルバスタチンは用量調節の必要がなく、重度の腎障害を有する患者に選択されるスタチンである。他のスタチンは用量調節が必要である。
2 慢性肝疾患
心血管リスクが高いためにスタチン治療が必要な慢性肝疾患患者では、完全な禁酒と低用量プラバスタチンの投与を推奨する。
薬剤中止の適応
トランスアミナーゼが3×ULN(正常上限値)を超える場合は、スタチンの投与を中止し、肝酵素が正常化してからスタチン療法の継続または切り替えを検討すべきである。
スタチン治療は、CK>5×ULN(正常値上限)の筋肉症状が現れた時点で中止すべきである。
張医師のクリニックでは、遺言でスタチンを服用するように言われた患者もいた。しかし、面白いことに、服用後の見直しのためにクリニックに来ることはめったになく、スタチンを飲んでいれば大丈夫、きっぱりと問題が片付くとさえ思っている患者もいる。今日は、スタチン服用後の見直しについてDr.Cheungがお話しします。
審査についても個人差があり、患者によって臨床的に異なる場合がある。
1.スタチンの投与を開始した患者や、薬剤の種類や用量を調整した患者に対しては、通常、スタチンの効果を観察するために、スタチン投与開始後4~6週間後に血中脂質の検査を受けるよう依頼し、肝機能や筋機能に対するスタチンの効果を観察するために、アミノトランスフェラーゼやクレアチンキナーゼも同時に検査することがある。
2.初めてスタチン治療を開始する患者については、初回に頻回に検討した後、血中脂質が必要な範囲を満たすことができ、明らかな副作用がなければ、後期には3ヵ月ごとに検討することができる。
3.経口スタチン療法を長期間服用している患者については、血中脂質が必要な範囲に達することができ、臨床的に重大な副作用がある場合には、見直しの時期を半年から1年に1回に調整することが考えられる。
私が話したことが、あなたの助けになることを願っている!

スタチンは一般的に使用されている脂質低下薬であり、動脈硬化性疾患の治療薬として最も処方されている薬の一つである。では、スタチンを使用する際にはどのようなことに注意する必要があるのでしょうか?
I. 薬物の副作用モニタリングへの注意
スタチンには、一般的な肝機能障害、横紋筋融解症における心筋酵素プロファイルの上昇、筋肉痛、血糖異常、新規発症糖尿病のリスク増加など、多くの副作用もある。これらの副作用には、症状が現れるものもあれば、無症状で現れないものもあるので、薬に関連する副作用をモニターすることが特に重要である。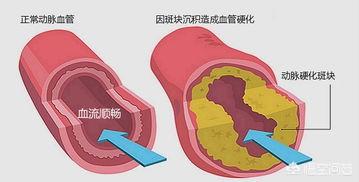
II. 脂質低下目標を確実に達成すること
脂質低下目標は、集団、疾患、目的によって異なる。このため、脂質低下目標が達成されているかどうかを確認するために、血中脂質をモニターする必要があるのです。様々な集団の脂質低下目標に応じて、脂質低下療法には単剤または複数の薬剤の併用が必要となる場合がある!しかし、すべての治療の目標は、脂質低下目標を確実に達成し、関連イベントを減少させることである!
III.ライフスタイルへの介入
どのような状況で経口脂質低下薬が必要になるのか、脂質低下目標をどの程度達成するのかにかかわらず、経口脂質低下薬が必要になった場合には、必ず生活習慣の介入を前提に脂質低下治療を行う必要がある。生活習慣の介入を前提としなければ、すべての脂質低下治療は根無し草かナンセンスに過ぎない。
もちろん、脂質低下薬は万能ではないので、脂質低下薬を服用しながら他の薬を経口摂取する必要があるかもしれない。他の薬を経口摂取する際に必要な注意は、脂質低下薬を経口摂取する際にも必要である。お分かりいただけただろうか?私たちをフォローして、あなたにプッシュされる科学の最新情報を毎日入手しよう。
スタチンは心血管疾患や脳血管疾患によく使われる薬で、血中脂質のコントロール(悪玉コレステロールやコレステロールの低下)だけでなく、動脈プラークの安定化(心筋梗塞や脳梗塞の予防)にも使われる。中高年者は、ほとんど薬なしでは過ごせない。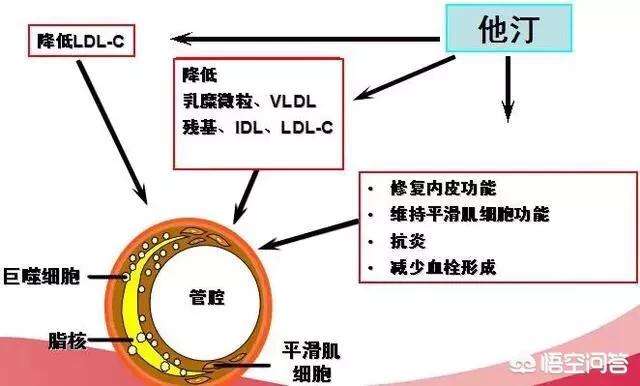
参考:生活習慣の改善がスタチン効果を高める可能性
良い生活習慣は高脂血症治療の基本であり、スタチンの治療効果を高めることもできる。毎日の食事では、脂肪分の多い肉やコレステロールを多く含む食品を控え、植物ステロールや耐容繊維を多く含む食品を多く摂り、バランスのとれた食事、適度な組み合わせに注意する。したがって、スタチンを長期間服用している患者は、生活習慣の改善とともに、できるだけ早く血中脂質を標準に近づけることができる。
注:投薬1ヵ月後に関連指標を見直し、定期的に見直すこと
スタチンの高脂血症効果は用量依存的であり、用量が多いほど効果は顕著である。本剤の効果は2週間後に顕著に現れ、4~6週間後にピークに達する。したがって、血中脂質の低下を目的とする患者は、使用4週間後に血中脂質を検討し、有効性を観察し、必要に応じて治療計画を調整することに注意を払う必要がある。しかし同時に、特に高用量のスタチンを使用している患者では副作用も増加する。そのため、使用4週後以降にトランスアミナーゼ、クレアチンキナーゼ、血糖の指標を同時に観察し、肝機能異常、ミオパチー、新規糖尿病の出現に注意し、異常がなければ3~6ヵ月後に再度指標を確認し、それでも異常がなければ半年~1年に1回指標を再確認する。トランスアミナーゼが正常値上限の3倍を超える、クレアチンキナーゼが正常値上限の5倍を超える、空腹時血糖が6mmol/Lを超えるなどの異常が現れた場合は、速やかに服薬を中止し、医師に相談してください。したがって、スタチンを長期間服用している患者は、血中脂質、血糖、アミノトランスフェラーゼ、クレアチンキナーゼ、その他の指標を定期的に見直し、副作用の発生に注意を払う必要がある。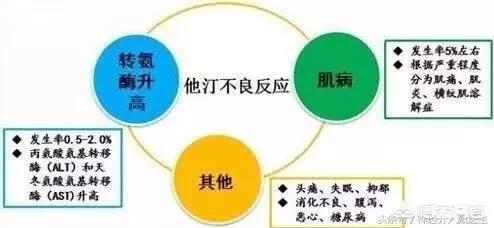
注:スタチンによって投与時間は異なる
スタチンの開発は現在に至るまで、合計3回の変更の前後に、それぞれの変更、作用時間の延長でスタチンは、改善の数の副作用を減らす。現在、より一般的に使用されているスタチンは、第三世代のスタチンです:アトルバスタチン、ロスバスタチン、ピバスタチン。その中で、アトルバスタチン、ロスバスタチンの作用時間は一日中続くことができるので、一日一回服用すれば十分である。ピバスタチンは半減期が14時間しかないので、コレステロール合成のピークは夜なので、ピバスタチンは就寝時に服用すべきである。そのため、スタチンによって服用するタイミングが異なるので、服用前に薬の説明書をよく読む必要がある。
要約すると、スタチンの長期使用は、良好な生活のような、脂質低下効果は、多くの場合、半分の努力で2倍の結果であることに注意を払う必要がある;薬の使用中に定期的にトランスアミナーゼ、クレアチンキナーゼ、血糖値、血中脂質および他の指標を監視する必要があり、警戒肝機能異常、脊髄症、新規発症糖尿病の発生;別のスタチン投与時間が異なっている、薬を服用する医師の指示に従ってください。
読んでくれてありがとう!
上記の質問に答える前に、スタチンについて少し勉強しておこう。
アテローム性動脈硬化症は虚血性心血管系疾患の病理学的基礎である。動脈硬化は動脈の非炎症性、変性性、増殖性病変から生じ、壁の肥厚と硬化、弾力性の喪失、内腔の狭窄をもたらす。この疾患の発症は脂質代謝障害および高脂血症と密接な関係があることが一般に認められている。脂質とは血漿または血清に含まれる脂質の総称で、コレステロール(Ch)、トリグリセリド(TG)、リン脂質(PL)、遊離脂肪酸(FFA)などが含まれる。
脂質は水に溶けないため、血漿中の様々なアポリポ蛋白(APO)と結合して親水性のリポ蛋白になる必要がある。血漿中のリポ蛋白は、漿液(CM)、超低比重リポ蛋白(VLDL)、中比重リポ蛋白(IDL)、高比重リポ蛋白(HDL)に分類される。
血中脂質やリポ蛋白が正常値より高い場合、高脂血症と呼ばれ、高リポ蛋白血症とも呼ばれる。
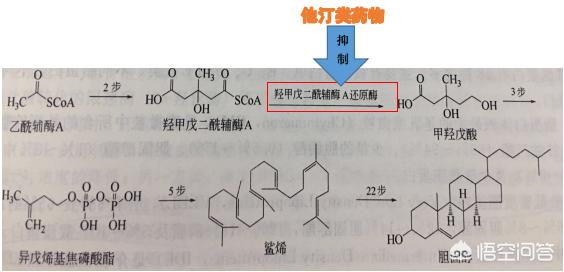
血中脂質に含まれるコレステロールは、体内の細胞膜を構成する重要な成分であり、その生合成はアセチルコエンザイムAを出発物質として行われ、一連の反応を経て最終的にコレステロールが生成される。スタチン系薬剤は、コレステロール合成過程におけるヒドロキシメチルグルタリルコエンザイムA還元酵素(HMG-CoA還元酵素)の反応を阻害し、Ch合成を阻害する。これを下図に示す。肝細胞によるChの合成が減少すると、VLDLの合成と放出が妨げられ、コレステロール(TC)、低比重リポ蛋白コレステロール(LDL-C)、超低比重リポ蛋白コレステロール(VLDL-C)の血漿中濃度がさらに低下する。
さて、最初の音が出る。
1.効能・効果:スタチン系薬剤は治療量のLDL-Cに対する低下作用が最も強く、次いでTCに対する低下作用が比較的弱い。したがって、高トリグリセリド血症の患者には推奨されない。
2、服用時間:ヒトの肝細胞コレステロール合成の初期段階で、ヒドロキシメチルグルタリルコエンザイムA還元酵素の活性が最も高いのは夜間であるため、スタチンを服用するのは夕方が最もコレステロール低下効果が高い。したがって、スタチンを服用するのに最適な時間は、夕食時に1回服用することである。
3、服用量:脂質調整薬の通常用量は一般的に安全で、副作用の発生率は非常に低く、副作用が発生した場合でも、薬を停止した後、徐々に消えることができます。しかし、服用量が多すぎると、副作用の発生率が著しく高くなり、予後が悪くなる。初期使用は少量から開始し、徐々に増量する。長期連用は、高い有効性を追求するため、取扱説明書に記載された用量を超えないこと。
4、定期的に肝機能と血液クレアチンキナーゼをチェックする 脂質調整薬のほとんどは肝毒性と筋毒性があり、長期使用者の2%が肝障害を起こす可能性があり、0.1%が骨格筋溶解と急性腎不全を起こす可能性がある。したがって、肝機能と血中クレアチンキナーゼを定期的にチェックする必要があり、長期使用者は3~6ヶ月に1回、投与量を調節している人は1~2ヶ月に1回モニターする必要があります。アミノトランスフェラーゼが正常値の3倍以上、クレアチンキナーゼが10倍以上の場合は、本剤の投与を中止しなければならない。
5、禁止または注意人口の一部:血中脂質調整薬のほとんどは、胎児や乳児の発育に影響を与える可能性があるため、妊娠中の女性や授乳中の女性は禁止されています。70歳以上、糖尿病、活動性の悪性新生物、肝機能不全や腎機能不全は注意して使用する必要があります。長期服用者は、急性感染症、代謝障害、外傷、大手術を受ける前または後に服用を中断する必要があります。
6、スタチン系薬剤との併用は避けるべきである:エリスロマイシン、シクロスポリン、ネファゾドン、ワルファリン、イトラコナゾール、ニフェジピン、ベラパミル、シメチジン、ゲフィブラート、ナイアシンなど。また、シンバスタチンとアトルバスタチンを服用中はグレープフルーツジュースを飲むことはできません。
書誌情報:薬局業務のコミュニケーションと実践 編集長:馮淡浩
病気を治そうとするときは慎重に」 編集長:劉志軍
薬事ウェブサイトの権威ある解釈を無断で複製することは禁じられており、盗用は告訴される。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。