糖尿病治療インスリンに中毒性はあるのか?
糖尿病治療インスリンに中毒性はあるのか?
インスリンに中毒性はない!これは多くの糖尿病患者が抱いている誤解である。
まず、インスリンとは何かを理解しなければならない!
インスリンは内因性インスリンと外因性インスリンに分けられ、内因性は体内で分泌されるもの。外因性インスリンはいわゆるグルコースを下げる薬です。内因性インスリンであれ外因性インスリンであれ、それはタンパク質であり、原則的に中毒性はまったくない。
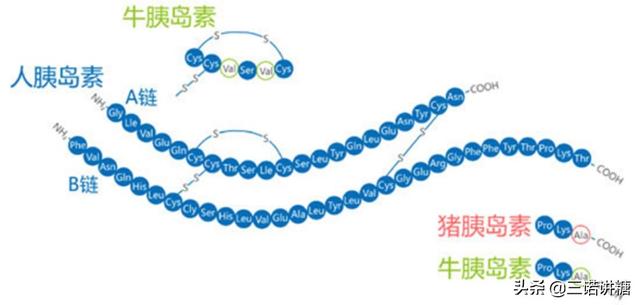
インスリンの第一世代は動物性インスリンで、そのほとんどがブタインスリンであったが、動物性インスリンには1-4個のアミノ酸構造の違いが存在するため、一方ではアレルギー性の免疫反応を起こしやすく、他方では高血糖/低血糖を起こしやすい。
第二世代のインスリンは、遺伝子工学によって合成された人工インスリンであるヒトインスリンで、ヒトが自然に分泌するインスリンと同じ構造を持ち、第一世代よりもはるかに効果が高い。
第三世代はインスリンアナログである。ヒトインスリンの構造のさらなる研究を基礎に、遺伝子工学を利用してインスリンの生物学的特性を変化させ、人体の生理学的ニーズにより適したインスリンアナログの開発だけでなく、私たちが使用している速効型/食餌時インスリンも開発された。
いずれにせよ、インスリンは単なるタンパク質であり、中毒性はない。
第二に、私たちは何千人もの糖質愛好家の血糖値を調節してきたが、最初にインスリンを集中的に使用し、その後、針を止めたり、経口血糖降下剤に切り替えたりする人が後を絶たない。実際の症例から、インスリンには中毒性がないことを証明し、自画自賛することもできる。適切な状況下であれば、インスリン注射をやめて血糖値を安定させることは可能である。
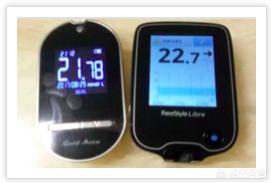
この血糖値は、メトホルミンのみを使用した、銀行員の糖質調整サービスの最も初期の血糖値であった。病院と微糖専門医の両方の診断の後、インスリンによる治療が決定された。調整期間を経て、血糖値が徐々に基準値を満たす安定した値に戻ったため、メトホルミンとベイグルミンの内服治療に変更した。
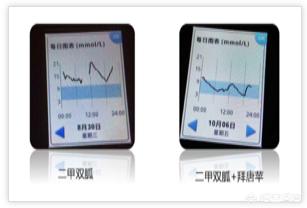
血糖コントロールは今のところ良好。インスリンへの依存はない。
最後に理解しておかなければならないのは、インスリン中毒を恐れて治療を遅らせるのは非常に賢明ではないということだ。
インスリン治療は以下のような場合に推奨される:
(1)十分量の経口血糖降下剤による治療を行っても血糖コントロールが十分でない者;
(2) 急性合併症の併発;
(3) 重篤な慢性合併症の合併;
(4) 重篤な疾病の合併;
(5) 感染;
(6) 手術とストレス;
(7) 妊娠など
特に、妊娠中の糖質制限患者に対しては、経口血糖降下剤による治療は避けた方がよく、食事療法や運動療法でコントロールできない場合は、インスリン療法が最善の方法であることに注意する必要がある。
上記は、微糖の医療チームが回答したもので、実際の症例は易糖で安定したものです。
インスリンの使用について質問があれば、コメントを残してください!
微糖をフォローして糖尿病を笑顔にしよう
インスリンに中毒性はないインスリンに中毒性はないインスリンに中毒性はない
3回言うことが重要だ。
インスリン治療の適応を挙げてください。
1.絶対的インスリン欠乏症の1型糖尿病患者。
2.集中治療、または急性合併症。
3、2型糖尿病が経口薬でうまくコントロールできない、または経口薬の禁忌があり使用できない。
4.手術前
多くの人がこの問題を心配しているのは、インスリンを打った後はずっとインスリンを使わなければならないのではないか、あるいは糖尿病が非常に深刻な場合にのみインスリンを使わなければならないのではないかと恐れているからであるが、それは間違いである。1型糖尿病患者は生涯インスリン治療が必要であり、2型は時期によって治療法が異なる。インスリンを使用し、膵臓が機能すれば、後の段階で経口薬に切り替えることは可能である。
多くの人は、インスリンを打たなければならないと聞くと、アヘンのように中毒になり、断薬できなくなるのではないかと思い、とても恐ろしく感じる。実際はそうではなく、インスリン注射に中毒性はない。

インスリンは、ヒトの膵臓のB細胞から分泌されるタンパク質ホルモンで、体内で唯一血糖を調節する物質であり、血糖が一定の正常範囲内にあるようにし、血液中のブドウ糖が細胞の門に入り、体にエネルギーを供給するのを助ける。インスリンが十分に分泌されない場合、絶対的欠乏症や相対的欠乏症(インスリン抵抗性)になると、血糖値が上昇し、糖尿病を発症する可能性がある。ある意味、インスリンは "薬 "ではなく、体内で正常に分泌される物質であり、毒性副作用や習慣性もなく、麻薬のように使用を中止しても禁断症状は起こらない。
特に、1型糖尿病の患者のために、それは患者自身の体内のインスリンの絶対的な不足のためであり、インスリン治療は現在唯一の方法である。2型糖尿病の患者については、それは体内のインスリンの相対的な不足のためであり、早期のインスリン治療を通して、それは膵臓機能の修復を助長する残存する膵臓機能を保護することができ、膵臓機能が部分的に回復するとき、いくつかの患者はまだ経口血糖降下薬治療によって置き換えることができます。現在、インスリンの使用は早期のインスリン集中療法に重点を置いており、「2型糖尿病」患者の「ハネムーン期間」を誘発する。すなわち、インスリン集中療法の期間の後、外因性インスリンの補充は膵島B細胞に休息を与え、同時に膵島の高グルコース圧力を緩和し、膵島機能の回復を導くことができる。同時に、膵島B細胞に対する高グルコースの毒性作用も解除される。自身の膵島機能が徐々に回復することで、一部の患者はインスリン中止後、簡単な食事療法と運動療法に経口薬物療法を併用することで血糖コントロールを達成できる。それ以外の患者は、膵島B細胞不全を遅らせ、合併症の発生や発症を予防したり遅らせたりする目的を達成するために、インスリンの投与量を少なく調整する。
現在注射されているインスリンは、その出所によって動物性インスリン、ヒトインスリン、ヒトインスリン類似体に分類することができる。動物性インスリンからヒトインスリンへ、そしてヒトインスリンからインスリン類似物質へと。注射システムの開発という点では、初期のインスリンバイアル+注射器から、ペン型インスリン+ペン型インスリン注射器、そして現在の新世代のインスリン注射システムである特殊充填注射器に至るまで、インスリンとその注射システムには2つの飛躍があった。インスリンの使用は、人体の正常な生理的必要量に近づきつつあり、アレルギー反応やその他の副作用も少なくなってきているので、インスリンの使用は、安全で効率的で、人体の生理的必要量に沿ったものになってきている。
そのため、インスリン注射は中毒性がないだけでなく、早期の適用が体に有益であるという兆候があれば、インスリンの適応は以下のようになる:
1.1型糖尿病患者
2.以下の基準を満たす2型糖尿病患者:
(1) 急性合併症または重度の慢性合併症;
(2) ストレス(感染、外傷、手術など)
(3) 重い病気(結核など)
(4) 肝不全および腎不全
(5) 食事療法と内服薬によるコントロール不良
(6) 新規診断患者の早期集中治療
血糖値を制御するために外因性インスリンの使用については、多くの人々がいくつかの誤解を持っているでしょう、非常に一般的な誤解は、インスリンの使用は、インスリンを使用して糖尿病患者限り、インスリンを取り除くことができないので、インスリンのために、遅く、遅く、使用することができるように中毒性になるということです。
なぜ糖尿病患者はこのような誤解をするのだろうか?それは、インスリンに対する理解不足と、はっきり言ってインスリンに対する誤解のためである。
(1)確かにインスリンを使用する時、将来もインスリンを使用しなければならない患者がいるが、これはインスリンの影響ではなく、糖尿病患者の状態によって決まる。たとえば、1型糖尿病患者は、体内のインスリンの相対的または絶対的な不足のために、その後、外因性インスリン注射に頼らなければならない、1型糖尿病患者がインスリンを注射しない場合、結果は非常に恐ろしいです、さらには生命を脅かす。
また、2型糖尿病の部分があります、病気がある段階に進行したとき、体の膵島機能がある段階に失敗します、経口血糖降下剤(インスリン促進剤とインスリン感作剤を含む)を通して、グルコースを下げる良い役割を果たすことができません、そして、血糖をコントロールするために外因性インスリンに頼らなければなりません。2型糖尿病患者が膵島機能不全を遅らせたい、積極的に血糖をコントロールする必要があります、もし人体が長期的に高グルコース環境にあるならば、膵島の負担が増加します、それは機能不全の進行を加速します。人体が長期的に高血糖環境にある場合、膵島の負担が増加し、機能不全の進行が加速される。
(2)高血糖の2型糖尿病患者の中には、膵臓からのインスリン分泌がまだ一定量ある患者もいるが、高血糖の症状が明らかでケトアシドーシスの危険性があるため、医師は患者にインスリンによる血糖コントロールを勧め、まずインスリンによる血糖コントロールを行い、その後患者の状態に応じてインスリンから経口血糖降下薬に変更する必要がある。
過去30年間で、中国における糖尿病有病率は1%未満から10%以上へと急速に増加し、人口の漸進的な高齢化と生活水準の全般的な向上に伴い、糖尿病は流行病となり、2045年には中国の糖尿病患者数は6億2900万人に達すると予想されている。糖尿病は、インスリンの分泌不全や生物学的作用の障害によって引き起こされる高血糖を特徴とする代謝性疾患である。 現在、インスリンは1型糖尿病の唯一の治療薬であり、2型糖尿病の治療薬として重要な各種薬剤であり、グリコーゲン、脂肪、タンパク質の合成を促進し、グルコースの利用を促進し、グルコースの産生を抑制する。では、インスリンは本当に安全なのだろうか?
インスリン中毒になることはありますか?インスリンを使うとインスリン依存性糖尿病になるのか?一度インスリンを使ったら、一生使わなければならないのですか?インスリンを常用すると皮膚はしぼみますか?インスリンの量をうまくコントロールしないと低血糖を起こしやすいのでしょうか?このような疑問によくぶつかりますが、インスリンってそんなに恐ろしいものなのでしょうか?



まず、インスリンは患者にとって比較的安全である。インスリンは人体内でグルコース低下作用を持つホルモンであり、正常な生体自身が産生するタンパク質である。 注射されたインスリンの構造的性質は、生体内で産生されるインスリンと極めて類似しているが、体内での産生不足を外来的に補うだけであり、糖尿病治療薬の中で最も副作用が少なく、中毒性も毒性もない一種の生理的療法である。
もし糖尿病が早期に発見され、糖化ヘモグロビンが9%より高く、高グルコース毒性状態であれば、インスリンの使用は比較的容易に血糖をコントロールすることができ、患者が高グルコース毒性状態を脱するまで待つことができる。患者が高グルコース中毒状態から脱したら、状態を観察する前に、インスリンの投与量を減らすか、あるいは中止することができる。後期に発見された糖尿病に対しては、できるだけ早期にインスリンを使用することで、効果的に血糖をコントロールし、膵島細胞を保護し、糖尿病の合併症を大幅に減らすことができる。
インスリンの安全性は、もちろんインスリンの適切な注射が前提である。インスリンが初めて一般に理解された時、経済的、技術的な条件のため、人々は注射器と注射針を再利用しなければならず、注射針のサイズは適切ではなく、18から25まで様々なサイズがあるため、患者は注射後に怪我をしやすく、投与量が正確にコントロールされず、長期使用の安全性が低く、コンプライアンスが悪かったため、現在でもインスリンに抵抗する患者がおり、科学技術の発展に伴い、ペン型インスリン注射薬送達デバイスの導入は、人々が心配する問題をうまく回避することができます。科学技術の発展に伴い、ペン型インスリン注射薬物送達装置の発売は、人々が心配する問題を回避するための良い方法であり、インスリンと注射装置が一つになり、患者は持ち運びに便利であり、針は短くて細く、注射は痛みが少なく、操作が簡単で、用量は正確であり、それはインスリンを注射する必要がある糖尿病患者に福音をもたらしている。
短い注射針は患者の痛みをできるだけ軽減しますが、計画的に注射部位を切り替えることも必要で、皮膚の発赤や腫れなどの副作用を軽減できるだけでなく、長期の注射による皮膚の萎縮を効果的に避けることができます。 インスリンの最適な注射部位は腹部、大腿外側、上腕外側、臀部外側で、腹部は比較的早く吸収され、臀部はよりゆっくりと吸収されます。注射部位はいくつかの注射ゾーンに分けることができ、各注射ゾーンの大きさは一般的に2cm×2cmで、各部位で回転させながら注射します。 1ヶ月以内に同じ注射ゾーンにインスリンを注射するのは好ましくなく、左右対称に注射し、注射部位の左右を回転させるのがよいでしょう。
また、低血糖を避けるためには、治療量の正確性を確保するために、医師の指導のもとでインスリンを使用することが重要です。
糖尿病患者は医師の指示に従い薬を服用するだけでなく、食生活においても栄養のバランスに十分注意する必要があり、軽食、低脂肪油、塩分控えめ、砂糖控えめ、粗食、微食にし、総カロリーのコントロールに注意し、「収支」のバランスを保つことが望ましい。運動不足も血糖値上昇の原因になります。また、自分の血糖値をよく観察し、医師の指示に従って薬を服用し、症状が改善しない場合や悪化した場合は医師に相談しましょう。
インスリンの欠点を大きくすることも、インスリンの利点を無視することもできず、インスリンを使用する前に十分な理解と学習を行い、患者の心理的緊張と不安を取り除き、インスリンが糖尿病患者のQOL向上に適切な役割を果たせるようにしなければならない。
査読者:中国大連大学中山病院薬学部のZou Ming氏とXu Baoli氏に感謝する。
大連大学中山病院、Jiaqi Deng氏の回答!
糖尿病専門医が答える
インスリンは膵臓のB細胞から分泌される体内のペプチドホルモンで、その分泌は血糖値によって調節され、血糖値が上昇するとインスリンの分泌が増加し、血糖値の上昇を抑え、血糖値を安定させます。
体内で唯一のブドウ糖低下ホルモンであるため、その役割はブドウ糖代謝において非常に重要である。インスリンが絶対的または相対的に不足すると、体内の血糖濃度が上昇し、多尿、飲み過ぎ、のどの渇きなどの症状が現れる。
血糖値が上昇した後、医師は通常、患者に食事療法、運動療法を勧め、食事療法、運動療法および他の治療効果が理想的でない場合、医師は患者の状態に応じて経口薬またはインスリン療法を勧め、経口薬の血糖値が基準に達しないか、経口摂取できない状況がある場合、インスリン療法に適用されます。もちろん、1型糖尿病はインスリンの絶対量が不足しているため、糖尿病と診断されればインスリン療法が必要になる。かつて1型糖尿病は「インスリン依存性糖尿病」と呼ばれていましたから、1型糖尿病にはインスリン療法が必要であることは明らかです。
インスリンは体内物質ですから、中毒性はありません。体内のインスリンの働きが不十分で血糖値が上がりにくいからインスリンを投与しているだけで、血糖値が安定すれば2型糖尿病や妊娠糖尿病でも使用を中止することは可能です。
すべては薬の治療効果であり、中毒性のイメージの出現につながることはありません、だから心配する必要はありません、どんな不謹慎があるでしょう、時間内にそれを使用するとき、それは停止することができるとき、それはまた、停止することが可能である考えを有能な医師に説明されます。
実際には、多くの人々が理解していない、インスリン中毒になることを心配するだろう、また、一部の人々は、他の向精神薬の中毒性を心配するだろう、今日私たちはあなたに科学を与えるだろう、向精神薬は本当に中毒になることができますか?
私の心理学を知る」-2017年年間健康ヘッドライン、悟空Q&Aベストドライサイエンスアンサー受賞者、400万人のユーザーが心理学コミュニティを信頼し、ここであなたの幸せな人生を見つけるために、好きでフォローすることを歓迎します。
{PGC_VIDEO:{'thumb_height':360, 'file_sign': 'a9fb06f5bfb4f2f30a5d3cad93350971', 'vname': '', 'vid': 'v02019660000bdci801cgf31ghnum9kg', 'thumb_width': 640, 'vu': 'v02019660000bdci801cgf31ghnum9kg', 'src_thumb_uri':9d660001726ee35f8a63', 'sp':'toutiao', 'update_thumb_type': 1, 'vposter': 'http://p1.toutiaoimg.com/origin/9b8c0008a6b6a68df5d9', 'video_size':{'high':duration': {'duration':98.16, 'h':480, 'subjective_score': 0, 'w':854, 'file_size':3094049}, 'ultra': {'duration':98.16, 'h':720, 'subjective_score': 0, 'w':1280, 'file_size': 5884773}, 'normal': {'duration':98.16, 'h':360, 'subjective_score': 0, 'w':640, 'file_size': 2292969}}, 'duration':98.16, 'thumb_url': '9b8c0008a6b6a68df5d9', 'thumb_uri':'9b8c0008a6b6a68df5d9', 'md5': 'a9fb06f5bfb4f2f30a5d3cad93350971'}--}
こんにちは、ご質問にお答えします!糖尿病のインスリン中毒になることはありますか?それはないと言っていいでしょう!
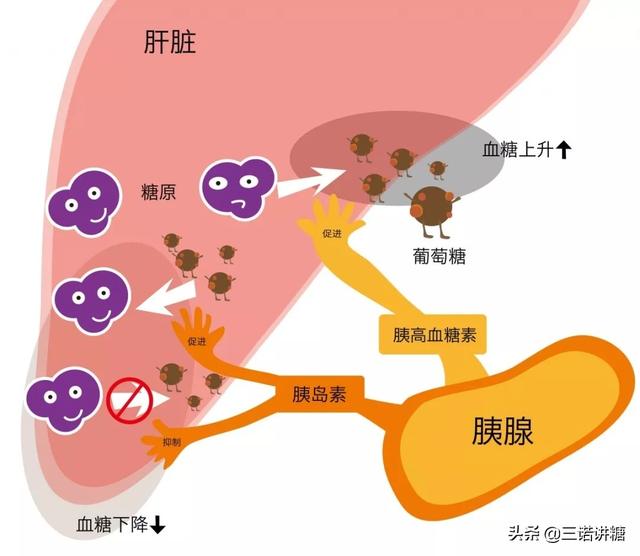
インスリンは人間の膵臓から分泌されるホルモンで、主に糖代謝の全過程に関与している。血糖値が比較的正常な範囲で安定するためには、体内でインスリンが正常に分泌されなければならない。
血糖値の上昇は、インスリン分泌が絶対的または相対的に不足した場合に起こる。血糖値の上昇は、体内の一連の代謝障害を引き起こし、ひいてはその症候群、ひいては糖尿病の発現につながる。
平たく言えば、インスリンの外因性使用とは、体がインスリンを自分で「産生」することができなくなり、体が適切に機能するために、注射という外からの力に頼らざるを得なくなることを意味する。
1型糖尿病患者は、長期にわたる外因性インスリン補充療法を必要とする。2型糖尿病も、高血糖が存在する場合、あるいは感染症などのストレス要因が重なった場合には、インスリン療法を必要とする。
しかし、膵島の機能がまだ部分的に機能している限り、我々はまた、集中的な治療のためのインスリンの使用のいくつかの2型糖尿病患者、血糖値が徐々に正常に戻り、膵島の機能が修復されている理由を説明することができます長い時間のためのインスリン治療を使用する必要はありません、その後、インスリン、食事や運動、薬の使用を停止することができますので、中毒のようなものはありません。
1型糖尿病に加えて、合併症がより深刻なため、経口薬を服用して肝臓や腎臓の機能がさらに損なわれるのを避けるために、インスリンを服用している患者さんもいます。インスリンはすべて医師の指導のもとで使用し、状況に応じて治療計画を調整する必要があり、無差別に使用できるものではありません。
砂糖愛好家の悩み
週末、砂糖好きが私に意見をくれた。彼の父親は糖尿病を患っているが、インスリンには中毒性があると思っているため、インスリンを打ちたがらないという。
インスリン注射には中毒性があると誤解している糖質制限ユーザーも多いと思うが、この記事を読んで疑問を払拭してほしい。
インスリン注射に中毒性があるかどうかを理解する前に、インスリンについての基本的な理解を深めておく必要がある。
インスリンとは何か?
インスリンは膵臓のβ細胞から分泌されるタンパク質ホルモンで、内因性または外因性の物質(グルコース、ラクトース、リボース、アルギニン、グルカゴンなど)によって刺激される。グリコーゲン、脂肪、タンパク質の合成を促進しながら血糖値を下げる、体内で唯一のホルモンである。インスリンの分泌が不十分であったり、自身のインスリンの利用効率が悪い(インスリン抵抗性)ために、糖尿病患者は外因性インスリンを注射する必要がある(または注射しなければならない)。
インスリン作用の特徴
インスリンは標的細胞膜上の特異的レセプターに結合することにより体内で作用する。インスリンレセプターは広く分布し、特異性の高い糖タンパク質である。インスリンの主な生理学的役割は、代謝を調節し、一般的には同化を促進することであり、その作用機序は受容体チロシンキナーゼ機構に属する。
グルコース代謝の調節:組織細胞によるグルコースの取り込みと利用を促進し、グリコーゲン合成を促進し、糖新生を抑制し、血糖値を下げる;
脂肪代謝の調節:脂肪酸合成と脂肪蓄積を促進し、脂肪分解を抑える;
タンパク質代謝の調節:タンパク質合成を増加させるため、細胞内へのアミノ酸の侵入を容易にし、タンパク質合成のあらゆる側面を促進する。
その他の作用:インスリンは、カリウムイオンとマグネシウムイオンが細胞膜を通過して細胞内に入るのを促進することができる。デオキシリボ核酸(DNA)、リボ核酸(RNA)、アデノシン三リン酸(ATP)の合成を促進することができる。
インスリンに中毒性はあるか

理論的には、インスリンは "精神作用 "がなく、精神的・身体的依存や薬物依存を引き起こすことはない。しかし、インスリン使用のいくつかの特徴は、薬物依存と非常に似ているように思われる。 例えば、インスリンは長期間使用する必要があるが、これは「身体依存」を意味するのか?例えば、インスリンはしばしば投与量を徐々に増やす必要があるが、これは「薬物耐性」を意味するのだろうか?
長期継続使用≠体性依存:糖尿病は一生治らない病気である。インスリンも長期連用が必要なのは、糖尿病そのものの特徴であり、身体的依存ではない。
徐々に投与量を増やす≠薬剤耐性:病気の進行に伴い、糖尿病患者自身のインスリン分泌機能はますます低下し、外因性インスリンの必要性は当然大きくなる。つまり、この投与量の増加も病気の進行の結果であるが、薬物耐性の問題である。
シャオベイが言った。
インスリンは体内で生成される正常なホルモンであり、正常な人の膵臓は体の機能を正常に保つために毎日大量のインスリンを生成している。インスリンは正常なヒトのホルモンであり、依存性はない。
北藍健康家WeChat公開番号、定期的な専門家のオンラインQ&Aに注意を払うだけでなく、無料の血糖測定器を受け取ることを歓迎する。
多くの砂糖愛好家がこのような疑問を抱いていることだろう:インスリンに中毒性はあるのか?
実際、インスリンは非中毒性その

砂糖中毒者の中には生涯注射を続ける理由この部分は膵臓この機能は完全に終了している。うっ血もう、治療のために必要だからという理由で注射を続けるのはやめましょう。一生注射を続けるかどうか、どれくらいの量を注射するかは、膵島の機能を評価した上で主治医が決めることです。
インスリンの欠乏は、体内の代謝の障害、すなわち、インスリン分泌不全を引き起こす可能性がある。インスリン注射まるで本セクションの補足インスリン足りない私たちが毎日食事をし、水を飲む必要があるのと同じように。

だからインスリンを使ったら、絶対に外せないというのは本当ですか?
タイプI糖尿病の治療にはいっしょうがいインスリンに頼っている。タイプII糖尿病はまだ患者次第膵臓の状態。
患者の中には、インスリンを注射した後に膵臓機能性は少し劣るかもしれない。再開このような患者は、インスリン投与量を漸減することができる。減額や中止も可能インスリン。再開用経口血糖降下剤回復している。

に関してタイプI糖尿病とインスリンの働きが非常に悪いII型糖尿病患者の場合、インスリン治療が必要となり、そうでなければ糖尿病性ケトアシドーシス、脳卒中、腎不全、失明、切断などの急性または慢性の合併症が起こる可能性がある。病院の救急治療室では、このような患者をしばしば入院させている。急性および慢性合併症而生命を脅かす事態につながる糖尿病患者には、油断は禁物である。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。