糖尿病患者の食後血糖の基準値はどの程度なのか、なぜ高い人と低い人がいるのか?
糖尿病患者の食後血糖の基準値はどの程度なのか、なぜ高い人と低い人がいるのか?
三次救急病院で管理栄養士をしているRenwen Yuです。 糖尿病患者さんの血糖値検査は、薬物療法、運動療法、食事療法の調整の指針となる重要なもので、通常、朝の空腹時血糖値、食後1時間の血糖値、食後2時間の血糖値、糖化ヘモグロビン、糖化血清タンパクを検査することで、耐糖能異常や糖尿病コントロールを事前に予測することができます。(以下は、現在当院で使用している検査項目です。手っ取り早く読むために、グレーのフォントは見ないでください)
1️⃣朝の空腹時血糖値 3.9~6.1mmol/L
一晩絶食(少なくとも8~10時間、水以外の食事をとらない)後、朝食前に測定される血糖値である。
空腹時血糖は糖尿病の検査で最も一般的に用いられるもので、膵β細胞の機能に反応し、一般に基礎インスリン分泌量を表す。
2️⃣食後1時間の血糖値 3.9~10mml/L
糖尿病の初期段階では、空腹時血糖は通常正常であり、食後に血糖が急激に上昇し、インスリンの需要が増加する。 この時、膵臓の予備機能が低下し、インスリンの分泌が減少し、食後血糖が高い側になる。
食後3️㌫2時間血糖値 3.9~7.8mml/L
食後2時間血糖値が7.8より高く11未満であれば、一般に2型糖尿病予備軍の臨床症状である。
病院の内分泌科に行って、さらに糖負荷試験を行い、診断がついたら、適時に薬物治療と食事調整を行い、砂糖を加えた食品を食べないようにし、ドリアン、バナナ、ライチ、竜眼などの糖分の多い果物を食べないようにし、精製された米や白い小麦粉の代わりに粗い穀物やジャガイモを選ぶようにし、運動量を増やす必要があります。
4️⃣ 糖化ヘモグロビン 3-6%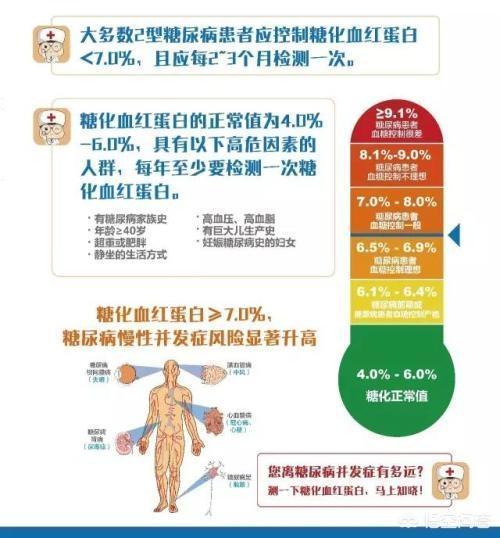
グリコシル化ヘモグロビンは、血液中の赤血球中のヘモグロビンとグルコースが結合した産物であり、過去3ヶ月の平均血糖値を反映し、血糖コントロールを観察するための最も効果的で信頼性の高い指標である。
糖尿病患者は、治療達成基準の一つとして糖化ヘモグロビン≦7.0%でなければならない。
高齢者には基準を若干緩和(7.0~7.5%)することができる。
中高年のグリコシル化ヘモグロビンは6.5%以下に保つべきである。
糖化ヘモグロビンが1%低下するごとに、糖尿病に関連する合併症は20%減少する。
5️⃣ 糖化血清タンパク質10.8%~17.1%
グリコシル化血清タンパク質は、ヒトのグルコースと血清タンパク質の間の非酵素的反応の産物であり、その半減期が短い血清蛋白の合成はヘモグロビンの合成より速い(血清蛋白の半減期は約17-19日)ので、糖化血清蛋白濃度は過去1-3週間の血糖を反映し、血糖コントロールの効果を反映するには糖化ヘモグロビンより早く現れる(糖化ヘモグロビンは過去8-12週間の平均血糖濃度を反映する)。
検査前には10~12時間絶食し、精神的ストレスを避け、検査結果に影響を及ぼす可能性のある薬の服用を中止する。
血糖値、糖化血清蛋白、糖化ヘモグロビンはすべて糖尿病患者の血糖コントロールの程度を反映するが、その意味は異なる。。
血糖値は採血時の血糖値、糖化血清蛋白は採血前2~3週間の平均血糖値、糖化ヘモグロビンは採血前8~12週間の平均血糖値を反映する。グリコシル化血清蛋白は、一般に臨床ではグリコ化ヘモグロビンと組み合わせて用いられる。
 食後血糖値が高い人と低い人がいる主な理由は、個人のインスリンに対する感受性にあり、それは年齢、食事の種類、食べるスピード、食品加工の程度、タンパク質や脂質の摂取量、食事の順番など、多くの要因によって微妙に異なる。
食後血糖値が高い人と低い人がいる主な理由は、個人のインスリンに対する感受性にあり、それは年齢、食事の種類、食べるスピード、食品加工の程度、タンパク質や脂質の摂取量、食事の順番など、多くの要因によって微妙に異なる。
私の「悟空Q&A」をクリック[フォロー]して、栄養や食事に関する質問を遠慮なくしてください!
本記事の画像はインターネット上のものであり、画像の作者に感謝いたします!
この記事の著者

第3病院、ユー・レンウェン管理栄養士
中国栄養学会登録栄養士第一期生
9.3」戦勝70周年記念パレードの退役軍人部隊の栄養士
呉潔平医療基金会栄養部家族栄養グループ副主席。
中国老年医学会栄養食品分会会員。
中国料理協会専門委員会公衆衛生推進専門員
[専門医がお答えします]

私は糖尿病の人々がブドウ糖負荷試験を行っていると信じて、このテストを通じて、血糖値の高低の明確な空腹時の状態にすることができますだけでなく、1時間後に2つのパンやブドウ糖水の経口75グラムを食べて、2時間、血糖値の3時間はどのくらいであり、彼らは糖尿病に苦しんでいるかどうかの決定を下すために食後の血糖値の空腹時、2時間に基づいています。では、なぜ食後1時間と2時間の血糖値を調べる必要があるのでしょうか?
血糖値と食事の関係に注目:
まず、血糖は生体の正常な生理活動を維持するためのエネルギー物質であり、膵島細胞から分泌されるインスリンによって細胞内に運ばれて利用される。 インスリンの分泌が不足すると、血糖が細胞内で利用されなくなり、血糖が上昇する。
次に、食後、食物中のブドウ糖が大量に血液中に吸収されると、血糖の上昇によって膵島細胞に大量のインスリンが必要であるというシグナルが送られ、膵島細胞は血糖の上昇に応じた量のインスリンを分泌して血糖を十分に利用できるようにする。上昇した血糖が必要量より多ければ、インスリンは血糖を脂肪に変えて貯蔵する役割を果たし、2つの経路を経て血糖は正常値に維持される。正常値

しかし、糖尿病の人は、自分自身の膵島細胞の損傷によって機能不全に陥っており、食後血糖値の変化に合わせて適切な量のインスリンを分泌することができず、いくつかの異常が見られる:
- まず、インスリンの分泌不足、すなわち、膵島細胞から分泌されるインスリンの量が不足し、食後血糖が十分に利用・変換されず、血糖が上昇し、食後1時間、2時間、3時間の血糖が対応する時点の血糖基準値よりも高くなる。
- 第二に、インスリン分泌が低い前に高い、つまり、膵島細胞は食後高血糖によって刺激され、まだ迅速にインスリンを分泌することができますが、膵島細胞の損傷と強度の不足のために、その結果、食後1時間、2小ファッションは正常値に維持することができますが、食後3時間の血糖値は正常値よりも高くなります。空腹時血糖値や食前血糖値が高くても、食後2時間後の血糖値は基本的に正常値である人によく見られます。
- 第三に、インスリンの分泌が遅れること、すなわち、膵島細胞は食後高血糖の刺激に対する反応が遅く、食後1~2時間の血糖が最も高いときに最も多くのインスリンを分泌するはずであるが、分泌のピークが1時間遅れるため、食後1~2時間の血糖は正常値よりかなり高く、食後3時間には血糖が急激に低下したり、低血糖を起こすことさえある。食後2時間の血糖コントロールが困難な人に多いが、空腹時血糖や食前血糖が低く、低血糖まで起こる。

要約すると、ブドウ糖負荷試験は、糖尿病の人々の膵島細胞のインスリン分泌の状態を理解し、食前と食後の血糖の変化の曲線を描くことができ、食前と食後の血糖の異なる変化は、食事コントロール、運動、血糖降下薬の選択に異なるので、糖尿病の人々の血糖は、食前の血糖のそれと比較してどのように変化するかは、合理的な介入策の開発のより正確な基盤を提供することができます。したがって、糖尿病患者の食後血糖が食前血糖と比較してどのように変化するかは、合理的な介入策を開発するためのより正確な根拠を提供することができる。
この答えがあなたのお役に立てれば幸いです。注目をクリックし、メッセージを残すことを歓迎します。
管理栄養士のシュガーがあなたの質問にお答えします。
一般人の食後血糖は7.8を超えないが、罹病期間が短く、年齢が若い糖尿病患者には、食後血糖を7.8以内にコントロールすること、つまり正常人に準じてコントロールすることが推奨されている。特に、発症が早く年齢も若い1型糖尿病患者の多くは、正常血糖の基準に従って血糖をコントロールすることが勧められている。

しかし、現状を見る限り、糖尿病患者の90%以上は2型糖尿病患者であり、実際、その多くは病気の経過が長く、高齢であり、さまざまな程度の合併症を発症している。そのため、一般的に糖質患者は食後血糖値を10以内、空腹時血糖値を7以内、糖化度を7%以内に抑えることが推奨されており、これが糖質患者が果物を食べられるかどうかの条件の一つとなっている。ただし、合併症が重篤で、低血糖傾向があり、高齢である場合には、食後血糖のコントロールを13.9まで緩やかにすることは可能であるが、保険上は11.1以内にコントロールすることが推奨されている。
食後の血糖をいかにコントロールするかが、合併症の有無に直結する。食後血糖をコントロールする最大のポイントは、食事の量をコントロールすることである(特に主食の量高油、高塩分、高砂糖は食べないでください)、合理的な食事スタイル(最初にスープと野菜、その後食べる)と食品の組み合わせ(野菜の十分な半キャティと高タンパク食品を食べる)、薬を服用するために医師の指示に従って、食後に適切な運動(30分ほど)などを選択します。
特に食事療法では、血糖値を制御するための多くのテクニックがありますが、これらの技術については、砂糖男の健康ネットワークは、関連する多くの記事を持って、あなたは私たちのホームページをクリックして表示することができ、また、取得するキーワード[血糖値]を送信するプライベートメッセージを送信することができます。
この回答がお役に立つことを願っています。「いいね!」を押してください。そして、血糖値が早く標準に戻ることを祈っています。
招待してくれてありがとう!
食後2時間血糖値(経口ブドウ糖75g)も、現在では糖尿病診断のゴールドデータとして用いられている。
正常な人の場合、食後2時間血糖値は4.4~7.8mmol/Lで、7.8mmol/Lを超えると糖尿病予備軍、11.1mmol/Lを超えると糖尿病となる。
糖尿病患者としては、血糖値をコントロールする際に7.8mmol/L以下に保つことも重要である。
なぜ高いものもあれば低いものもあるのか?
なぜ病気になる人とならない人がいるのかと同じようなものだ。
なぜなら、一人一人の遺伝、生活状態、行動と外部環境は異なるので、β細胞の機能欠陥に影響を与えるか、またはインスリン抵抗性を生成します。特に、高エネルギー、高脂肪、高糖分の長期的な摂取のような不合理なライフスタイルを主なものとして、スポーツ、精神的な過度のストレス、アルコール依存症などを愛していない、インスリン抵抗性をもたらし、この時点で、脂肪組織、筋肉、肝臓の糖の摂取この時、脂肪組織、筋肉、肝臓の糖の摂取が障害され、弱くなるので、体がこの時、炭水化物の摂取後、血糖値が他の人より高くなる。

いずれにせよ、良い生活習慣と食習慣を身につけることは、すべての慢性疾患を予防する基本である。
招待してくれてありがとう!
食後血糖基準値
通常、食後2時間血糖値と呼ばれるコントロールの基準は、以下に述べるように、患者の年齢、罹病期間、糖尿病の併存疾患や合併症の有無に関係し、個別に設定される:
1.厳格な基準:若年患者が良好な状態にあり、余命が長く、合併症がない場合、食後血糖を厳格にコントロールする必要がある、すなわち7.8mmol/L未満、あるいは6.7mmol/L未満である;
2.一般的基準:食後血糖コントロール7.8~10.0mmol/L;
3.緩やかな基準:高齢患者の疾患の経過が長く、重篤な合併症があり、余命がそれほど長くない場合は、低血糖が起こらず、重篤な高血糖合併症が起こらず、食後血糖値が13.9mmol/L未満であることを確認する。
高いものと低いものがある理由
膵島細胞の残存有用機能は人それぞれ違うので、上昇率も違ってくる。同じ食後血糖管理の問題でも、食後血糖が高い人がいる一方で低い人がいるのはなぜか。
要因
1.食事管理が不十分。主食の量をコントロールし、食事の回数を減らすべきである。糖尿病患者は毎食の主食量をコントロールする必要があり、一般的に2テールを超えないことが推奨されている。食後血糖値の上昇を避けるためだけでなく、低血糖を防ぐためにも、1日の食事総量を4~5回に分けて摂取することができる。
2.不適切な運動食後の非運動、少量の運動、短時間の運動、座りっぱなしなどは食後血糖のコントロールに寄与しない。食後の運動にこだわること。食後20~30分後、糖質制限者は外に出て散歩をしたり、家で家事をしたりすると、食後血糖を効果的に下げることができる。
3.誤った薬の使用間違った方法で血糖降下薬を使用すると、確かに薬の効果に影響を与え、その結果、食後血糖値が基準に達しない。例えば、アカルボースのような血糖降下剤を時間通りに服用しない場合、最初の食事と一緒に噛む必要があり、食事を忘れたり、噛まなかったり、最初の食事と一緒に服用しなかったりすると、食後血糖の結果に影響する。これらの条件がある場合は、1つずつ修正する必要があります。
食後1時間と食後2時間の血糖値は、膵島の予備機能を反映している。膵臓の機能が正常であれば、食後2時間の血糖値は食後1時間の血糖値よりも低くなる。
食べ物の最初の一口から、一連の神経反射が体内の膵臓にあるB細胞を刺激し、インスリンの分泌を開始する。最初の一口から計算すると、30分から1時間ほどで食べ物の消化がピークに達するため、この瞬間の血糖値が最も高くなる。しかし、その後インスリンの分泌が優勢になり、食後2時間で、血糖値は空腹時近くまで下がり、食後3時間ほどで正常値まで下がる。

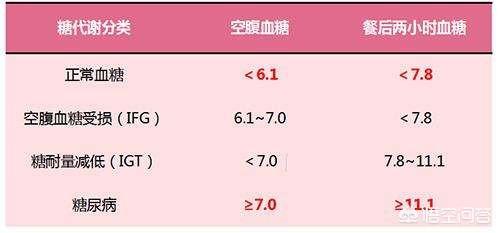
I. 様々な時間における血糖値の標準値
空腹時血糖の正常値は3.9〜6.1mmol/L、食後1時間血糖のピーク値は11.1mmol/L以下、食後2時間血糖の値は3.9〜7.8mmol/Lで、空腹時血糖が7.0mmol/L以上、または2時間血糖が11.1mmol/L以上の場合に糖尿病と診断される。

食後血糖の意義
人の空腹時血糖値は線として見ることができ、その線の高低はその人の血糖コントロールのしやすさ、しにくさを表し、高いと眼底障害、腎機能障害、神経炎など様々な臓器に障害をもたらす。一方、食後血糖が高いというのは、空腹時血糖と同じ線上にピークがあるということです。ピークが高いほど、血糖値が頂点から下がるのに時間がかかる。つまり、空腹時血糖と食後血糖の両方が体にとって重要なのだ。そして、血圧や心血管系への影響という点では、空腹時高血糖よりも食後高血糖の方が顕著であることが、臨床試験で確認されている。

食後1時間後の血糖値は正常でも、食後2時間後の血糖値が7.8mmol/Lを超える人もおり、このような状態は糖調節障害と呼ばれ、糖尿病予備軍として知られている。この段階では、炭水化物を控え、野菜など繊維質の多い食品を多く摂るように食事を変え、運動を増やすことで、調節障害を回復させ、血糖値を正常値まで下げることができる。

第三に、食後血糖値は、薬剤の "風向計 "を調整することである。
糖尿病患者における食後血糖値の変化は、空腹時血糖値よりも食事や服薬に反映されやすい。糖尿病患者の食後血糖が3.9mmol/L以下であれば低血糖と考えられ、低血糖の副作用を避けるために薬の量を減らすか食事量を増やす必要がある。食後2時間で血糖が上昇した場合は、血糖コントロールのために薬の量を増やすか、食事量を減らすか、運動を増やす必要がある。

糖尿病患者の薬物調整は、低血糖の悪影響を避けるために、医師の監督下で行うことが重要である。低血糖は脳機能を低下させ、ひどい場合には命にかかわることもあります。もし服薬中に何か問題があれば、すぐに医師や薬剤師に連絡してください!
招待してくれてありがとう。
正常値から見ると、糖尿病患者も健常者も、食後血糖値の正常基準は7.8以下である。しかし、糖尿病には大きな個人差が存在するため、特に食後血糖値が比較的高い人が多く、同時に血糖値の安定を確保するために血糖値を下げるため、食後血糖値の基準値が異なる人がいますが、この差はあくまでコントロール目標の段階です。では、この基準値にはどのような要因が関係しているのでしょうか。
年齢要因
現在、糖尿病人口はますます若年化しており、高齢者だけの "専売特許 "ではない。高齢者と比較すると、両者とも糖代謝異常があるものの、若年者は代償性が高く、コントロール対策に敏感であり、将来のQOLを確保するために、食後血糖コントロール基準は高齢者よりもかなり低くなっている。

疾病プロセス要因
糖尿病の罹病期間が長ければ長いほど、生体に障害が起こる確率は高くなり、体内の調節機構も弱くなる。このとき、このことを十分に考慮して血糖コントロールを行えば、血糖値そのものが高値に維持され、食後血糖コントロールの目標値が高くなる可能性がある。
グルコース値係数
代謝異常があっても食後血糖値が正常値をわずかに上回る程度の患者もいれば、食後血糖値が正常値を大きく上回る非常に高い患者もいる。このような異なる患者群に対しては、コントロール法を開発する際に血糖因子を考慮すべきであり、食後血糖コントロールの基準も安定性の観点から異なるものを開発すべきである。
食後2時間は、一般的に11.1以上は正常ではありませんが、皆の代謝は異なっている、何人かの人々は高く、何人かの人々は低いです
医療に携わるプロとして、あなたの質問に体系的かつ簡潔に答えよう:
人間の正常な血糖値は比較的一定で、食べ物を食べると必ず膵臓が刺激されて膵液が分泌され、腸液などの一連の反応が起こり、消化が促進される。正常な空腹時の血糖値は3.9~6.1mmolで、食後に血糖値は上昇するが、2時間以内に7.8mmolを超えることはない。

糖尿病は、主に体内のインスリンの相対的または絶対的な不足によって引き起こされ、血液中の糖のバランスを効果的にとることができず、一連の病態生理学的変化を引き起こす。最も典型的なのは、「三増一減」症候群、つまり、食べる量が増え、飲む量が増え、排尿量が増え、体重が減ることである。
店主の本題に戻ると、糖尿病患者の食後血糖コントロールが不安定になる原因としては、薬剤の選択の問題や個人差の可能性が高いので、病院に行って空腹時血糖と食後血糖の検査を再評価し、血糖コントロールのための薬を調整し、気分を整え、仕事と休養を両立させ、運動を強化することを勧める!
答えが少し乱雑なので、質問者がはっきりわかるといいのだが!

糖尿病専門医が答える
現在、糖尿病の治療は個別化されたものとして提唱されており、それは治療レジメンの適応においてだけでなく、コントロールの基準においても必要とされている。
中国の2型糖尿病の予防とコントロールのガイドラインの勧告によると、糖尿病の食後血糖コントロール基準は8.0mmol/L未満を理想的なコントロール基準としており、これは医師が「コントロールはかなり良い」と言う場合である。10.0を下回るとコントロールはまずまず、つまり医師は「まあまあ」と言うことが多いので、医師がこれらの言葉を口先だけだと思ってはいけない。
しかし、なぜ血糖値が高くても大丈夫な人と、もっと厳しい人がいるのでしょうか?これを私たちは個別管理基準と呼んでいる。
1型糖尿病患者や2型糖尿病の若年者(通常40歳未満)には、食後血糖値がより理想的な範囲になるよう、きっちりコントロールすることを基準としてお願いしていますが、もちろん正常範囲にコントロールできるに越したことはありません。血糖値が良好であればあるほど、合併症が起こりにくくなるからである。
一方、複数の合併症、糖尿病性神経障害、心血管障害、高齢、がんなどの短命の患者では、食後血糖要求値はそれほど厳しくなく、10を下回ることもある。厳格な血糖コントロールには低血糖の危険性があるからである。そして、低血糖がもたらす神経症状は、心血管や脳血管の急性虚血、低血糖時の知覚不能などをもたらし、生命の危険をもたらす可能性がある。そのため、食後血糖値は比較的緩やかな管理基準となる。
つまり、血糖コントロールには個人差があり、高いときもあれば低いときもあるということを理解してほしい!
もっと知りたい方はフォローを!
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。