一般人は心不全をどのように判断し、発症した患者にはどのような症状が出やすいのだろうか。
一般人は心不全をどのように判断し、発症した患者にはどのような症状が出やすいのだろうか。
皆さんこんにちは、私は内科医です。医療が特殊であるため、クリニックで患者さんに「心不全です」と言っても、多くの患者さんは何のことか理解できません。また、心不全は単に特定の病気ではなく、心機能低下症候群によって引き起こされる他の心臓病や他の臓器の病気です。では、心不全にはどのような特徴があるのでしょうか?どのような発作が現れるのでしょうか?医学を知らない一般の私は、心不全をどのように判断すればよいのでしょうか。以下、私の考えを述べてみたい。
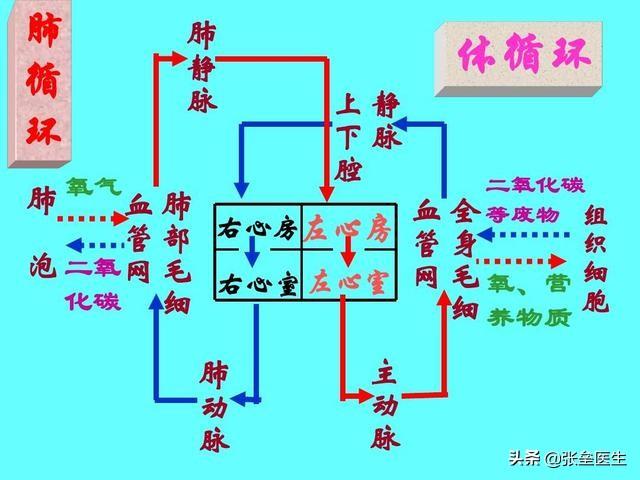
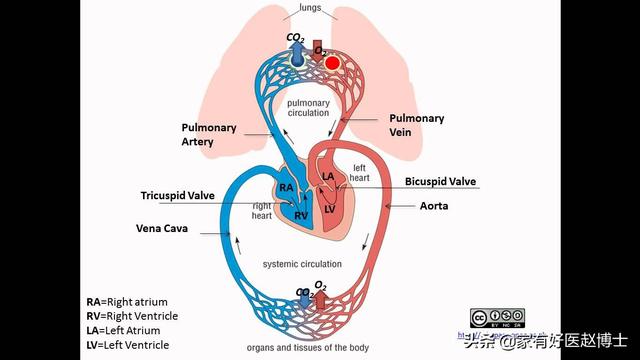
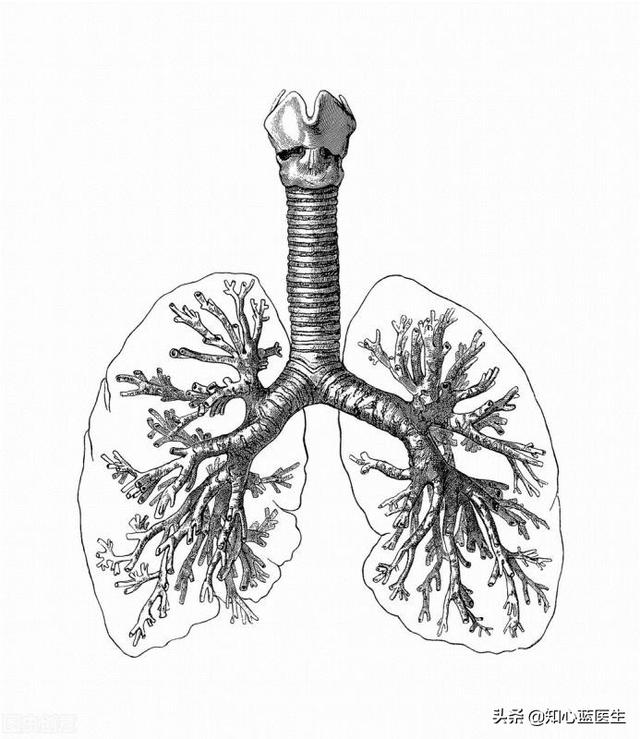
まず、全身の血液循環の特徴を理解することから始めよう。
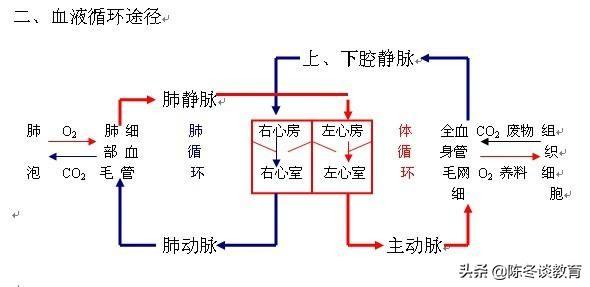
とりとめのない話だと思わないでほしいが、このことを理解することが心不全を理解するための次のステップなのだ。接地私たちの体の血液循環の特徴は、大きく2つに分類することができる。単刀直入に言うと、私たちの体は血液循環の特徴によって、次のように大別することができる。2つの血液循環システム。医原性サイクル(左心房→左心室→大動脈→細・中動脈→全身の臓器→全身の毛細血管→細・中静脈→上・下大静脈→右心房)と肺循環(右心房→右心室→肺動脈→肺毛細血管→肺静脈→左心房)。この2つが共同体を形成し、人体におけるすべての生命活動の基礎となっている。
心不全とは何か?
臨床的には、私たちは "心不全 "という言葉に慣れている。心不全が起こるということは、臓器や組織の灌流不足を意味する。発作には3つのタイプがある。例:左心不全、右心不全、全心不全左心不全に続いて右心不全、そして全心不全となる。右心不全に続発する左心不全は全心不全となるため、全心不全は通常進行する。左心不全と右心不全を一つずつ分析した。

左心不全
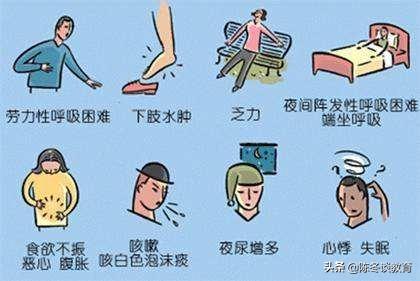
ということは、左心不全では肺循環は停滞し、心拍出量は減少する。(この時点で左心拍は代償することができず、肺循環に血液を送り込むことが困難になるため)。この状態は、以下のような一連の臨床症状を引き起こす。より一般的なものは、(1)労作性呼吸困難である。人々は活動後に呼吸困難があれば十分であると理解しており、活動時に非常に息切れがするときに初めて出現する。患者の活動により心臓への血液の戻りが増加するためこれは左房圧が上昇し、肺うっ血を悪化させ、さらに肺の呼吸運動に影響を及ぼし、呼吸困難をもたらす。
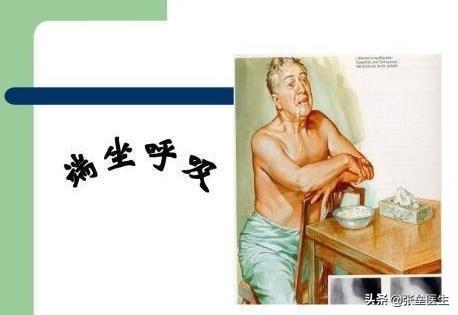
腹式呼吸この悪循環(肺うっ血の継続的な増加)に入ると、患者は横になることができなくなる。注意。この時点で患者が横になりたくないのではなく、身体がそうさせないのだ。心臓の血液量が増加し、横隔膜の隆起につながる背中が平らに横たわっているため、呼吸がより困難になります(私は、私たちが誤って溺れた場合の例を与える、あなたが何かをつかむ場合は、水の中で、この時間は、この救命ストローを引っ張るミッションになります)。同じように、心不全患者は、横隔膜が隆起するために呼吸が困難になる。この呼吸困難による不快感を和らげるために、彼らは必死に適切な姿勢を探すのだが、この適切な姿勢が「高枕位または半座位」であり、私たちはこれを座位呼吸と呼んでいる。
夜間発作性呼吸困難その根拠は、上記の2番目の点と合わせて分析することができる。すなわち、夜間、患者が眠りにつくとき、ほとんどの患者の寝姿勢は、睡眠前の半座位から平座位に変化する傾向がある。仰臥位では、患者は窒息によって容易に覚醒する。快適な姿勢を保つには半座位でいなければならず、しばらくすると眠り、また目が覚める。これは夜間発作性呼吸困難と呼ばれるもので、一晩中何度も目が覚めてはまた眠るというものです。(その発生機序は、迷走神経緊張の亢進、小気管支収縮、夜間の肺活量増加に加え、睡眠後の肺血流増加に関係している)。
咳、痰、血痰。急性左心不全発作であれば、多くの人に典型的な症状が現れます。ピンク色の泡のような液体の痰を吐く」。.慢性肺うっ血が長引くと、肺静脈圧が上昇し、気管支粘膜下層に側副血行路が形成される。破裂これは患者の喀血につながる。左心不全が非常に危険なのはこのためであり、このような症状が現れたら心配になって医師の診察を受けることが重要である。

右心不全
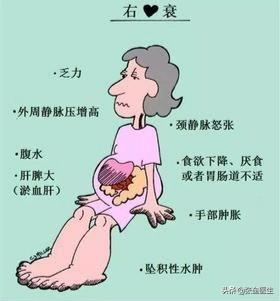
①このタイプは左心不全ほど臨床的には多くなく、主に"体循環の滞り".冒頭の記事でお話しした身体循環の経路を復習しておくとよいだろう。身体の複数のシステム、複数の臓器が関与している可能性があること、そして消化器系では、胃腸管の停滞の結果として、肝臓、膵臓、胆嚢、膵臓、膵臓、膵臓、膵臓、膵臓、膵臓、膵臓、膵臓、膵臓、膵臓、膵臓、膵臓嘔気、嘔吐、腹部膨満感、食欲不振、軟部組織の浮腫(主に体の低い部分)、打撲による静脈圧上昇のための胸水貯留などが起こりやすい。
②このタイプの呼吸困難変(シャントによる心疾患や肺疾患そのものによる著しい呼吸困難がない限り)。また、肝臓の打撲による代償性打撲と肝臓の腫脹について、先にお話ししました。この状態では頸静脈は、静脈還流の障害により、脈動が激しくなり、充満した状態になる。
一般人はどうやって心不全を判断できるのか?
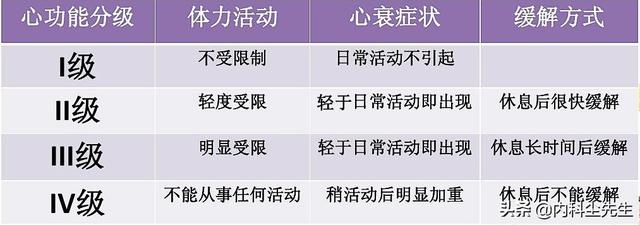
ここでは2つの方法をお勧めする。米国心臓病学会(ニューヨーク)、心機能分類法心臓病はⅠ度、Ⅱ度、Ⅲ度、Ⅳ度に分類される。これをどう理解すればよいかというと、心臓病患者の日常活動が制限されず、散歩に出かけても、太極拳をしても、階段を上っても、脱力感や息苦しさを感じない場合である。そして、その心臓関数はクラスIとなる。心臓病患者が運動後に軽度の制限を受け、安静時には問題ないと感じている場合。その場合、心臓の機能はクラスIIとなる。
心臓病患者が身体活動後に著しい制限を感じる場合、一般的な活動量が通常より低いと、息切れ、胸部圧迫感、疲労感、めまいなどの心不全症状を伴う。心機能はクラスIIIである。心臓病の患者が、たとえ座っていても、横になっていても(例えば、寝ているとき、テレビを見ているとき、新聞を読んでいるとき、お茶を飲んでいるとき、おしゃべりをしているとき)、体を動かすことができない場合、心不全に関連した症状が現れ、活動によって悪化することがある。心機能はレベルIV,だから、この方法は非常にシンプルで、一般人が判断するには適している。

第二の方法は"6分間歩行テスト"つまり、患者を平らな廊下をできるだけ速く歩き、6分間まっすぐ歩いた後、患者が何メートル歩けるかを測定する!もし心不全の患者がいれば、3つの状況に分類できる:最大150メートルまでしか歩けない。重度の心不全だろう。(ii) 150~450メートルの区間を歩行できる。中等度の心不全だろう。(iii) 患者が6分間で450メートル以上歩ける場合。この方法は非常にシンプルで使いやすく、素人が判断するのに適している。

総括
以上、左心不全と右心不全の臨床症状、徴候、心機能評価法について詳しく分析してきたが、正直なところ、あくまで参考程度にしかならず、心不全と診断するのであれば、必然的に患者の臨床症状、病歴、徴候、補助的検査(BNP、トロポニン、肝・腎電解質、心電図、心臓超音波、磁気共鳴など)を組み合わせて検討する。
しかし、個人的には、一般の人は医学の基本的な知識を持っていないので、自分や身内が心不全かどうかを判断するのは本人次第だと思います。必要性はなさそうだ。,批判せず、ただ理解する必要なことは、症状や不快感を感じたら医師に相談することです。ただ一つ必要なことは、関連する症状や不快感を感じたら速やかに医師の診察を受け、医師の指示に従うことです。というのも、私たちはクリニックで本当に患者や患者の家族の中には、医学的な知識は理解しているようだが、その理解が狭すぎるために、病気の診断や治療が遅れることがある。
著者のメッセージこの回答は、治療上のアドバイスや医療指導を行うものではありません。健康科学目的のみ..個人的な経験から要約したもので、コラムに追加したものではない無料で、誰でも読むことができる。.お役に立てたなら幸いです。学んだとしても、意地悪はしないでね。そして、応援ありがとう。
心臓は人体で最も重要な臓器の一つであり、エンジンのような働きをし、心臓から大量の血液を毎瞬間体のあらゆる部位に送り出している。心不全は、心臓の様々な病気の役割としても知られている。心臓の駆出機能の障害または心臓の充満障害..心不全は特定の病気ではなく、多くの症状が組み合わさったものです。心不全について今すぐ大学に相談しましょう。
まず、人体の循環、つまり人体内の血液の流れについて話してみよう。
人体の血液循環というと、心不全とは無関係に思えるかもしれない。実際、体内の血液循環を理解することは、心不全のさまざまな症状がどのようにして生じるのかを理解するのに役立つ。
体の循環:
左心房左心室→大動脈→小・中大動脈→全身の臓器→全身の毛細血管→小・中大静脈→上・下大静脈→(左心室→大動脈→小・中大動脈→全身の臓器→小・中大静脈→上・下大静脈右心房
肺循環:
右心房→ 右心室 → 肺動脈 → 肺毛細血管 → 肺静脈→ 左心房
体循環と肺循環は互いに独立しているのではなく、全体として循環を形成している。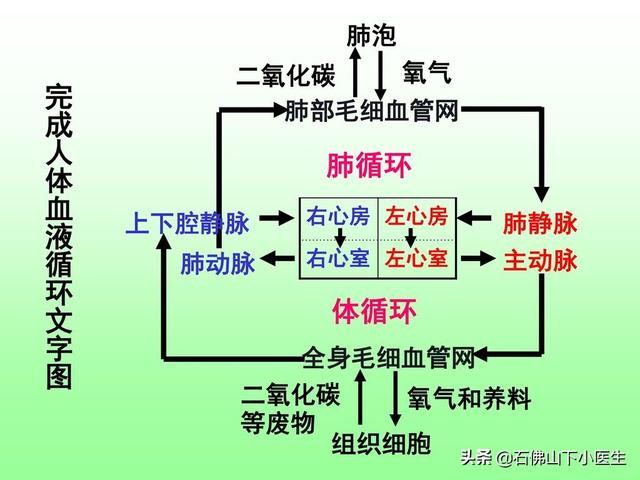
心臓が機能不全に陥ったとき、どのようにしてそれを見分けることができるのでしょうか?
様々な疾患の作用によって生じる心不全は、主に2つの形で現れることは前述した。一つは心臓の駆出能の低下であり、もう一つは心臓の充満能の低下である。
I. 射精能力低下の症状は?
1.活動持久力の低下、または活動後の回復時間の延長
活動持久力の低下とは?
例えば、3階に元、顔が赤くなく、息を切らしていないとしましょう。今、それができない、唯一の停止し、残りのアップで、1階に上がることができます。これは、いわゆる活動持久力の低下である。
イベント後の長い回復時間とは?
例えるなら、まだ階段を登っているようなものだ。昔は3階まで上がると少し疲れたが、少し休むと体力が回復した。今は無理だ。3階まで行くのがやっとで、長時間休まないと乗り越えられない。
なぜ活動持久力が低下するのか?
これは心臓の血液排出能力が低下したためである。心臓が1分間に4Lの血液を排出していたと仮定すると、排出能力の低下後は1分間に3Lの血液しか排出できなくなる。
血液は酸素や様々な栄養素を運び、私たちの体の活動には常に酸素が必要である。 心臓から送り出される血液が少なくなれば、当然、体の活動に対する持久力は低下する。

2.労作時呼吸困難
人は労作状態になると、酸素の需要が高まるが、心臓の血液排出能力が低下し、それを満たすことができなくなる。するとこの時、人は労作状態になると、息を切らして呼吸困難が現れる。
3.心拍数が上がることがある
駆出能が低下すると、1分間に心臓から排出される血液量が少なくなる。身体は1分間にもっと血液が排出されるように自動的に調節する。
1分間の排泄量=1分間の拍動数(心拍数)×1回の射精あたりの排泄量
1回に排出される血液量が減少しているため、1分間に排出される量を増やすには心臓の拍動を速くするしかない。

心臓充満機能の低下
心臓の充満障害とは?心臓は空洞の臓器であり、血液を排出するたびに全身から血液を再貯留する。本来、心臓は弾力性があり、毎分4Lの血液が全身から集まってくると仮定すれば、そのすべてを収容することができた。 心臓の充填機能が損なわれ、心臓の弾力性が低下する。L収容できた心臓が4L収容できなくなる。
1.夜間発作性呼吸困難
心臓の充満機能が損なわれ、余分な血液を保持できなくなる。人体の血液循環によると、肺の中の血液は左心へ流れ、左心不全になると、余分な血液は肺の中にとどまり、肺の中の余分な血液が肺うっ滞や呼吸困難を引き起こす。
夜寝ているときは仰向けになるため、日中立っているときよりも全身に血液がたまりやすく、さらに迷走神経が興奮する。そのため、左心不全の人は、夜間発作性呼吸困難が起こりやすく、入眠時に突然息苦しくなって目が覚める。
症状が悪化すると、枕を高くして不均等に寝てしまうこともある。最悪の場合、毛細血管拡張症になり、その場に座って呼吸を整えるしかなくなる。

2.体の低いところに浮腫がある。
人体の血液循環によると、肺を除く全身の血液はまず右の心臓に溜まる。右の心臓が機能不全に陥った場合、あるいは心臓全体が機能不全に陥った場合、心臓に流れ込む血液量を上回る血液があるため、体の各部位からの血液は停滞する傾向がある。
重力の関係で、体の低い部分、つまり両下肢が最も打撲しやすい。打撲の結果、血管にかかる圧力が大きくなり、血管内の水分が血管外に流れ出て水腫を引き起こす。

さらに、両下肢の浮腫を引き起こす。一方、消化管の打撲は消化不良、食欲不振、膨満感を引き起こす。水腫の結果、体重も増加する。さらに、血液の排出の減少や充満度の低下により、疲労感、脱力感、精神状態の悪化を引き起こす。
以上のような心不全の症状から、その人が心不全であるかどうかを判断することができるが、では、心不全の重症度はどのようにして判断するのだろうか?
心不全の重症度を判定するには、主に2つの方法がある。
I. 6分間歩行テスト
平坦な場所を6分間、できる限り歩き、6分間の移動距離を測るというものだ。
<150m未満は重症心不全
150~450メートル。中等度心不全に属する
>450メートル以上は軽度の心不全である。
NYHA分類
クラスI:日常生活が制限されず、通常の活動では疲労や呼吸困難などの心不全症状を引き起こさない。
クラスⅡ:軽度の身体活動制限、安静時感覚なし、一般的な活動で心不全を起こすことがある。
クラスIII:身体活動が著しく制限され、平均以下の活動では心不全を引き起こす可能性がある。
クラスIV:あらゆる身体活動が不可能、安静時に心不全症状があり、活動により悪化する。
IVa 点滴なし、部屋やベッドサイドを移動可能
IVbはベッドから起き上がることができず、点滴による投薬サポートが必要である。
心不全患者が自己管理する方法
心不全はさまざまな心臓病の末期段階といえるので、心不全患者にとって注意と自己管理が重要である。
1.医師の処方に従って薬を服用する
医師の指示に従い、利尿剤やβ遮断薬などの心不全治療薬の使用を調節する。
2.ダイエット
減塩食は浮腫の軽減に良い。一般的に水を飲む量を減らす。
3.アクティビティ
活動的で、無理をしないこと。一日中ベッドに横になっているのもいけません。有酸素運動が症状を悪化させない主な方法です。
4.機嫌を良く保ち、気分の浮き沈みを避ける。
5.体重管理
定期的に体重を測定し、3日間で2Kg以上体重が増加した場合は、利尿剤の量を調整することをお勧めします。
6.誘因の回避
慢性心不全患者では、慢性心不全の急性発作を予防するために、すべての誘因を避けることが重要である。
風邪の予防
過度の肉体労働や精神的ストレスを避ける
血液量の増加、不適切な治療、利尿剤の不適切な中止、過度の輸液など。
元の心臓病の悪化を避ける。
私は医学にこだわるドクター・チェンです。皆さんの好みや悩みが、私が創作を続けるモチベーションになっています。
心臓は私たちのエンジンであり、心臓が機能しなくなるということは、エンジンが正常に働いていないということである。心臓病の中で最も過酷なのは心不全であり、心臓病の癌として知られている。
I. 心不全とは
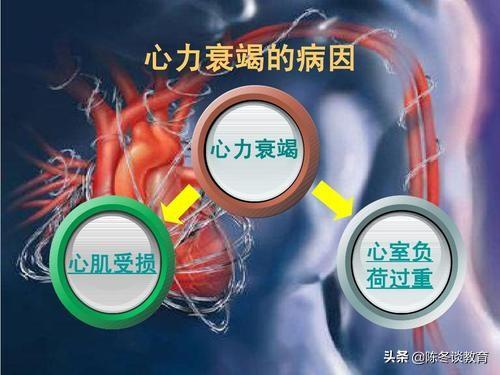
心不全は病名ではなく、他の心臓病や疾患によって引き起こされる心臓機能低下の症候群群である。
心不全には左心不全、右心不全、全心不全がある。また、発症の緊急度によって急性心不全と慢性心不全に分類される。
心不全の原因
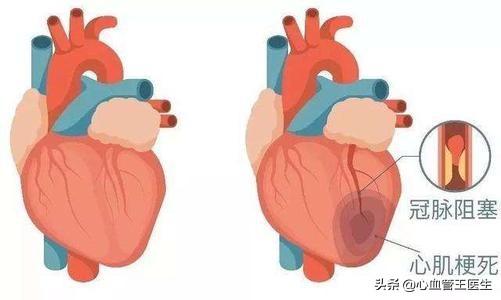
ほとんどすべての心血管系疾患は、適時に規則正しく治療しなければ、心不全の段階まで進行する可能性がある。例えば、長期間コントロールされていない高血圧は心肥大を引き起こし、心不全の原因となる。面積の広い急性心筋梗塞や壊死した心筋の多い急性心筋梗塞も心室のリモデリングを引き起こし、心不全の原因となる。心筋症、心臓弁膜症、不整脈なども心肥大を引き起こし、心不全の原因となる。
心不全の危険性
心不全は、胸が締め付けられるような不快感や息苦しさを引き起こすだけでなく、より重要なのは、心不全の5年死亡率は約50%、重症心不全の1年死亡率は50%である。多くの心不全患者は、飲食、歯磨き、洗顔、トイレなどの動作が呼吸困難につながり、睡眠中も横になることができず、座っている必要がある。
第四に、心不全のパフォーマンスはどうなるのか。

左心不全の最も典型的な症状は胸部圧迫感と息苦しさであり、心機能は一般にグレード4に分類される:
グレードI:一般的な活動では、疲労、胸部圧迫感、息苦しさなどの症状は生じない。
クラスⅡ(軽症心不全):安静時には意識症状はないが、一般的な活動により上記の症状が現れることがあるが、安静後はすぐに消失する。
クラスIII(中等度心不全):安静時に症状がなく、上記の症状を引き起こす一般的な活動が通常より軽く、より長期の安静後にのみ症状が緩和される。
クラスIV(重症心不全):心不全の症状は安静時にもみられ、体を動かすと悪化する。
右心不全の一般的な症状:足のむくみ、尿量低下、横になって咳き込む、座って咳き込まない、食べたくない、食事が膨満感、多くの人はまだ食欲の問題だと思っている。
心不全が疑われる場合は、心不全の原因と心不全の程度を明らかにするために、さらに心臓超音波検査を行う必要がある。
V. 心不全の病期分類
A期
高血圧、冠動脈疾患、糖尿病、心毒性薬剤の使用歴、アルコール中毒、リウマチ熱、心筋症の家族歴など、心臓の構造機能に異常がある。しかし、まだ心臓に構造的な変化はなく、症状もない。
B期
左室肥大や線維化、左室肥大や収縮力低下など、心不全の症状を呈したことのない心臓の構造異常のある人、無症候性心臓弁膜症の患者、心筋梗塞の既往のある人。
C期
心臓に構造的な異常があり、呼吸困難や脱力感を引き起こす左室収縮不全などの心不全の症状があった、または現在もある患者、および治療により心不全の症状が消失した無症状の患者。
D期
末期心不全は、最も強力な薬剤が使用され、安静時の症状が重篤で、機械的循環補助、持続的強心薬投与、心臓移植、ホスピスケアなどの特別な治療手段を必要とする。
VI.6分間歩行テスト
屋内の閉鎖された廊下では、歩く人の数を少なくする。地面はまっすぐで硬く、通路の長さは50メートルまで、それが不可能な場合は20メートルか30メートルとする。
もちろん、これは医師の監視が必要であり、自己チェックではなく、総合的な評価と医学的なカバーがなければできない。
健康な人は通常、400~700メートルを6分で歩くことができる。 心機能判定の簡単な表を以下に示す:
6分間歩行距離 心機能レベル
<150m未満の重症心不全
150mから425mまでの中等度の心不全
426-550 m 軽度の心不全
距離別に4クラスに分かれているものもある:
レベル1は300メートル未満。
レベル2は300~374.9メートル。
レベル3で375~449.5メートル。
450メートル以上のクラス4。
グレードが低いほど心機能が低下していることを示し、グレード3および4は心機能がほぼ正常または正常であることを示す。
最善の治療は予防である

心不全を治療する良い方法はなく、進行を遅らせることしかできない。死亡率は非常に高く、心不全による入院の死亡率は6%で、入院を繰り返すことになる。薬による心不全治療には長年画期的な進歩はなく、ペースメーカーは重症心不全の一部の症例で多少の延命効果が認められている。まれな心臓移植については、成功すれば心不全の症状を改善し、患者の寿命を延ばすことができる。しかし、大規模な実施は難しい。
したがって、心不全の最良の治療は予防であり、特に高血圧のコントロール、冠状動脈性心疾患の定期的な治療、心筋梗塞の早期診断、心不全予防のための早期血管開通が重要である。
一般人は心不全をどのように判断し、発症した患者にはどのような症状が出やすいのだろうか。
1.腎臓病に似た尿量減少と浮腫の症状
心不全患者は、心拍出量の低下と身体循環のうっ滞により、有効循環血液量が減少し、腎血流量が不足するため、24時間の総尿量が減少する。しかし、夜間の尿量は比較的増加する傾向がある。これは、夜間の横臥安静状態では、返血量が増加し、腎機能が日中よりも向上するためである。心不全患者も循環静脈圧が上昇する結果、浮腫を起こすことがある。しかし、この浮腫と腎性浮腫の違いは、心原性浮腫が下半身(足首、ふくらはぎ)から始まる傾向があるのに対し、腎性浮腫は顔に最初に現れることが多いことです。

2.気管支炎や喘息に似た咳や喘鳴症状
左心不全の高齢患者は、最初は頻繁な乾いた咳や胸のつかえ、息切れ(特に運動時や労作時)などの呼吸器症状しかないことがある。夜間に突然息切れで目が覚め、体を起こすと徐々に息切れが和らぐ患者もいる。これは左室不全による肺うっ滞と気管支粘膜の浮腫、分泌物の増加によるもので、気道を閉塞する。高齢者の多くは慢性肺疾患(慢性気管支炎、喘息など)を患っているため、呼吸器症状が顕著な場合、心不全はしばしば気管支炎や喘息発作と誤診される。実際、注意深く見極めれば、両者には違いがある。咳喘息症状による心不全は、患者の体位と密接な関係があり、症状が悪化すると患者は横臥位をとり、症状が軽減すると座位(立位)をとるようになり、症状は夜間のエピソードが多く、その痰は白色血漿泡状である。慢性気管支炎や喘息による咳や喘息の症状は、体位の変化とは無関係である。患者が白い粘液状の痰を咳き込むと、症状が緩和されることが多い。
3.認知症や脳症に似た精神症状
心不全を起こした高齢者の中には、めまい、不眠、落ち着きのなさ、幻覚、健忘、錯乱、あるいは昏睡などの明らかな精神症状を示す人もいる。これは主に、高齢者自身がさまざまな程度の脳動脈硬化を持ち、脳への血液供給が不十分であることに起因する。これは主に、高齢者自身の脳動脈硬化の程度がさまざまで、脳への血液供給が不十分であることに起因しており、心拍出量の減少による出血のために心不全が起こると、脳虚血の症状がさらに悪化するため、このような精神症状が現れることになる。もちろん、心不全の水分・電解質異常による脳代謝異常も、心不全患者の精神症状の重要な原因である。鑑別に注意を払わなければ、精神症状を主症状とする心不全は、アルツハイマー病、脳卒中、脳腫瘍などと誤診されやすい。したがって、このような症状のある高齢者は、心不全の可能性を考慮し、できるだけ早く病院で治療を受けるべきである。

4.食欲不振、腹部膨満感、下痢、腹痛などの胃腸炎様症状。
右心不全の高齢者では、右心室からの血液還流障害により循環静脈圧が上昇し、内臓(消化管、肝臓、胆嚢など)に血液がうっ滞するため、食欲不振、腹部膨満感、悪心・嘔吐がみられ、重症例では消化管平滑筋の虚血性痙攣による腹痛や下痢がみられる。このような消化器症状を伴う心不全は、慢性胃腸炎などの消化器疾患と誤診されやすい。従って、高齢者に上記のような消化器症状がある場合、消化器疾患と思わず、勝手に薬を飲んでしまわないように、適時病院へ行き、医師に詳しく状況を説明し(下肢のむくみなど他の症状がないか)、医師の診断の確定に役立てる必要がある。
心血管病と脳血管病の知識をわかりやすい言葉で広め、健康な中国のために微力ながら尽力している王薬剤師です。もし私の回答がお役に立つと思われましたら、「いいね!」をお願いします!また、もしまだ心不全に関する質問があれば、メッセージを残してください!
一般人が心臓が弱っていることを見分ける方法は簡単だ。
エンジンの調子を見るには、クルマと同じように、走り出して歩いてみて、わかりにくければ坂道を登ればはっきりする。

歩いてみて、6分間歩行テストがどのように機能するのか、心機能がどのように評価されるのかをご覧ください。
6分間歩行テスト
平らで硬い地面で、30メートルの距離を区切り、始点と終点のマーキング番号で、その後、前後に歩いて、歩行速度は、被験者の体力によって決定され、歩行中に話してはいけない、実行し、ジャンプすることはできません、折りたたみの場所に戻ることを躊躇することはできません、歩行は一時的な残りの体力に基づいて行うことができますまたはテストを中止し、テストが終了した6分後に、歩行の総距離が記録されます。
評価方法
米国のカルベジロール試験で設定された基準は、重症心不全は150m未満、中等症から重症心不全は150〜450m、軽症心不全は450m以上である。しかし、このテストの精度は、複数の要因や被験者の主観的主導権の影響により、あまり正確とはいえないが、臨床医にとっては参考となる。

心不全は自覚症状に基づいて、NYHA心機能分類で評価することもできる。
クラスI:身体活動が制限されず、一般的な身体活動で過度の脱力感、動悸、息切れ、狭心症が起こらない。
グレードII:軽度の身体活動制限で、安静時には不快感はないが、日常活動レベル以下では疲労、動悸、息切れ、狭心症が生じる。
グレードIII:身体活動が著しく制限され、安静時には不快感はないが、日常活動レベル以下では疲労、動悸、息切れ、狭心症が生じる。
クラスIV:あらゆる身体活動が不可能で、安静時に心不全または狭心症の症状がみられることがあり、不快感はあらゆる身体活動によって悪化する。
運動耐容能の低下に加え、心不全の最も典型的な症状は呼吸困難である。
呼吸困難は、間違いなく心不全の最も初期で最も支配的な症状であり、主に3つの形で現れる:
1) 労作時呼吸困難
NYHA心機能分類で述べたように、息切れは心機能障害の程度と活動量に関連し、Ⅰ度からⅣ度まである。最も早く現れる息切れは、階段や坂道を上ったり、平地を早足で歩いたりするような激しい活動や肉体労働の後にのみ起こり、休息によって緩和される。進行すると、軽い運動でも息切れが生じ、安静時にも呼吸困難が生じるようになる。

2) 腹式呼吸
呼吸困難は横になっているときに起こり、高枕、半座位、座位をとると軽減する。
重症でない場合は、枕を高くしたり、半座位の姿勢をとったりすることで呼吸困難が改善されることがあるが、重症の場合は、両脚を下ろし、上半身を前に倒し、両手をベッドの脇に添えて座ることが必要であり、これは重症の心不全患者によくみられる姿勢である。
3) 発作性夜間呼吸困難
心不全の患者を治療する場合、夜間にどの程度よく眠れるかを尋ねることは、その病態がどの程度治療されているかのよい指標になる。
軽症の場合、日中は異常がなくても、夜間、1〜2時間眠った後、息苦しさと息切れで目が覚め、咳の発作を伴いながら座らざるを得ないことが多く、座ってしばらく休むと呼吸困難は自動的に治まるので、喘息や気管支炎と思われやすい。重症の場合は、咳の発作が続き、泡のような痰、あるいはピンク色の泡のような痰を吐くこともある。

失敗したとき、心臓では何が起こるのか?
心不全は急性と慢性に分けられるが、症状が明らかで状態が危機的な急性エピソードを区別するのは簡単だ。つまり、慢性心不全の話です。慢性というのは、心臓病が進行する過程があるということですが、その過程で心臓に何が起こるのでしょうか?
I. 他覚的メカニズム
例えば、心拍出量が減少したり、低血圧がある場合は、心拍数を速くすることで補い、心負荷が増加した場合は、心肥大で補い、組織灌流に影響する血液供給不足がある場合は、乏尿や血管収縮で補うなどである。
これらはすべて、心不全の血行動態をある程度改善することを目的とした心臓補償が果たす役割であるが、長期にわたる過剰補償は有害である。
心室リモデリング
上記のような長期的な代償状態のために、心臓細胞の構造、機能、数、遺伝的表現型に適応的かつ増殖的な変化が起こり、心臓の大きさ、形、機能に変化が生じた。これは構造的リモデリングと電気的リモデリングに分類される。
構造的な再構成:心筋肥大、心室拡大、心室形態の変化として現れる。
電気の再構成:不整脈の発現。
拡張機能の変化
心臓から送り出される血液は、拡張期に心室に血液が充満することで得られ、これが心拍出量を大きく左右する。
心筋虚血を伴う冠動脈疾患などでは拡張機能障害が起こり、高血圧などの心室肥大は心室の拡張機能に影響を与えるなど、さまざまなことが考えられる。

最後に、成人における慢性心不全の最も重要な原因は冠動脈性心疾患と高血圧であり、その他の一般的な原因には心臓弁膜症や拡張型心筋症、心筋炎、腎炎などがある。心不全の予防には、これらの原因を適時に治療しコントロールすることが重要である。
心不全は、さまざまな理由で心臓のポンプ機能が低下し、心拍出量が全身組織の基本的な代謝ニーズを満たせなくなる症候群である。

心不全の原因
心筋虚血(冠動脈疾患)、炎症、免疫反応、遺伝による心筋障害は一次性心筋障害である。代謝性疾患(甲状腺機能亢進症、糖尿病など)、薬物障害などによる心筋障害は二次性心筋障害である。高血圧は過剰な圧力負荷を引き起こし、長期的には心不全を引き起こす可能性がある。

心不全の前症状
心不全の初期症状は通常明らかではなく、初期段階で心臓の機能が低下すると、心臓の予備能力が傷害によってもたらされた機能低下を補うために働く。これは、会社の同僚が数日間体調を崩しても、他の同僚が彼の仕事をこなし、事業の正常な運営を確保するのと同じことである。
しかし、この状態が長く続くと、蓄えがなくなり、一連の典型的な症状が現れる!
全体として左心不全が多く、特に肉体労働の後や夜間の呼吸困難が主な症状である。臓器への血液供給不足により、めまい、疲労、パニック発作、運動能力の低下、重症例では狭心症が起こることもある。 右心不全では、吐き気や食欲不振などの消化器系の障害が現れることがあり、重症例では、最初は足や手にみられ、その後全身に広がる浮腫を呈することもある。循環うっ滞が生じるとすぐに腹水が貯留する。
心不全は冠動脈性心疾患の末期で、罹患率、死亡率ともに高い。 心不全患者の5年生存率は悪性腫瘍と同程度で、重症例では1年以内の死亡率が50%にも達する。中高年の身体機能が低下すると、心筋も退行変性、心機能低下などを起こすため、心不全を発症しやすくなる。心臓病の既往歴がない患者の中には、夜間覚醒、動悸、胸の締め付け感が発生しても、深刻に受け止めず、無視されることが多いのですが、実際には心不全が原因で、夜間覚醒、胸の痛みが発生すると、より多くの人の健康に大きな脅威をもたらすことになるため、軽視せず、できるだけ早く検査し、治療する必要があります。
一部の心不全患者にとって、心不全は死を意味しない。心不全は疑似可逆的なものであり、神経を調節することで心臓への血液供給を高め、心筋のダメージを軽減し、正常な状態に戻すことで十分に治療できる。結局のところ、ステントやバイパスは応急処置に過ぎず、症状を改善するものではなく、二次的発症までの時間を遅らせるだけなのである。
(私はルオミン、グレード3Aの病院の勤務医長、30年以上の臨床経験を持つ "古い "医師、私の努力は、あなたの承認の利点を享受するためにのみである、私の答えがあなたを助けることができる場合は、私はあなたが好きで、注意を払うことができ、あなたが何か質問がある場合は、コメントや個人的に私に書き込むことができます願っています、私はあなたを助けるために全力を尽くします!)
心臓は心血管系の総合的な動力ポンプであり、心筋の収縮力が弱まると、心血管系のポンプ機能に不具合が生じ、その結果、一連の総合的なパフォーマンスが低下する。心不全.という臨床概念もある。心不全定義上、心不全は心不全よりもやや広い意味で、医学的検査によって心臓のポンプ機能の低下が明らかになった場合を指す。心不全は、心臓のポンプ機能が弱まっているという臨床症状とともに、心不全が存在する場合にのみ心不全と呼ばれる。.だから心不全の臨床症状を認識することは、心不全の存在を評価する重要な指標である!

ひどいことを言うようだが。ほとんどの一般人は、心不全の存在を心配する必要はない。心不全がいつ、どの程度の速さで起こるかによって区別すると、心不全は急性心不全と慢性心不全に大別される。急性心不全であれ、慢性心不全であれ、発症の引き金となる根本的な心臓の問題があるのが普通である。例えば、急性心不全は急性心筋梗塞や突然の重症不整脈、急激な心臓の負担増によって起こることが多く、慢性心不全は様々な心臓病や心筋症から徐々に発症することが多い。だからこのような誘因がない普通の人は、一般的に心臓の機能低下を心配する必要はない。同じような症状が1つか2つ、時折起こるとしても、心不全を最初に考えるべきでなく、むしろ他の疾患を除外する必要がある。
心不全の症状を理解するには、心臓の働きをあらかじめ理解しておく必要がある
心臓は左心臓と右心臓に分かれており、全身循環の静脈血は右心臓に集められ、右心臓から肺に送り込まれ、そこで酸素化を受け、酸素濃度の低い静脈血が酸素濃度の高い動脈血に変わり、肺から左心臓に送られ、左心臓から全身の組織や臓器に送り込まれ、これらの動脈血によって酸素化される。
心不全の臨床症状は、左心系と右心系の特性の違いにより、主に以下のように分類される。左心不全、右心不全和全心不全に分類される:
- 当左心不全のみの場合しかし、左の心臓は肺の中の血液を全身に効率よく送り出すことができず、その結果、右の心臓は肺の中の血液を全身に効率よく送り出すことができず、その結果、左の心臓は肺の中の血液を全身に効率よく送り出すことができず、その結果、左の心臓は肺の中の血液を全身に効率よく送り出すことができない。肺あざの臨床症状が現れることがある。;
- 当右心不全のみの場合体循環中の静脈血は右心筋に溜まった後、肺に効率よく送り込まれないため、体循環中の静脈血は全身に停滞する。循環うっ滞が現れる。;
- 循環器系は全体であるため、左右の心臓系は互いに影響し合っている。多くの場合、心不全に進行する。。
心不全の一般的な症状
左心不全の症状は、肺循環のうっ滞と心拍出量の減少が支配的である。:
- 最も一般的なのはさまざまな程度の呼吸困難例えば、労作後の呼吸困難、横になっていると呼吸ができず、座らないと呼吸ができない、夜間に窒息で眠りから覚めた後の夜間呼吸困難などである;
- 肺うっ血は肺や気管支を刺激し、肺静脈圧の上昇を招き、次のような症状を引き起こす。咳、痰のからみ、喀血もある。パフォーマンスだ;
- 心拍出量の低下は、組織や臓器の虚血や低酸素症を引き起こす可能性がある。疲労、脱力感、運動耐容能の低下、めまい、パニック発作パフォーマンスだ;
- 腎臓への血液供給が減少することがある。尿量が減るなどが現れる。

右心不全の症状は主に体循環のうっ滞である。:
- 消化管内の血液の停滞。腹部膨満感、食欲不振、吐き気、嘔吐などが現れる;
- 末梢静脈うっ滞は、次のような事態を引き起こしやすい。皮膚浮腫代表的なものは以下の通り。両下肢の陥没水腫;
- 肝臓に血液が停滞すると、以下のようなことが起こる。肝臓肥大、肝臓周辺の痛みさらに肝硬変の症状も見られる;
- 頚静脈うっ血が起こることがある頸静脈は満タンで荒れ狂う身体のサインなど
全心不全になると、左心不全と右心不全の両方の症状が現れる。。
そのため、循環器科の検診では、医師が患者の呼吸困難が改善したかどうかを尋ねたり、下肢の皮膚に陥没水腫がないかどうかを観察したり、肝臓が肥大していないかどうかを触ったりすることが多い。

では、"Dr. Zhao, the Family Doctor "に続いて、これらの医療ヒントを必要としている友人たちに教えてあげてください!

昔は6階まで赤面もせず、息も切らすことなく駆け上がることができた。でも今は2階も上がれない、無理だ、息が続かない、年をとったのか?もしかしたら、年寄りではなく、心臓が弱っているのかもしれない。心不全の見極め方、今日は心不全についてお話ししましょう。

心不全とは何か?
心不全は、心臓のさまざまな構造的・機能的疾患の最終段階で発症する病気で、心臓自体が疲れている、言い換えれば、しばらくの間休みたがっている状態である。心臓がこの段階に達すると、以前は心不全と呼んでいた。
心不全とは、心臓のさまざまな構造的・機能的疾患により、心室の充満や駆出機能が障害され、心臓の血液出力が体の代謝ニーズを満たすことができず、一連の総合的な症状を引き起こすものである。このことを説明する必要がある。心不全の解決にはならないかもしれないが、理解の助けにはなるだろう。
体の循環:左心房は酸素やその他の栄養素を豊富に含む動脈血を集め、左心室に流れ、左心室は収縮して動脈血を大動脈に排出し、大動脈は栄養素を豊富に含む動脈血を様々な臓器に送り、栄養を供給する。その後、小毛細血管のネットワークを通って、動脈血は栄養を運ぶ役目を終えて静脈血となり、様々な中小静脈を通り、右心房につながる上下大静脈に収束し、静脈血は右心房に戻る。そして静脈血は右心房に戻る。
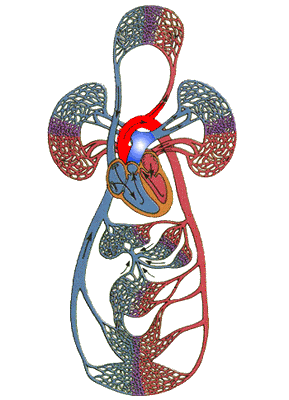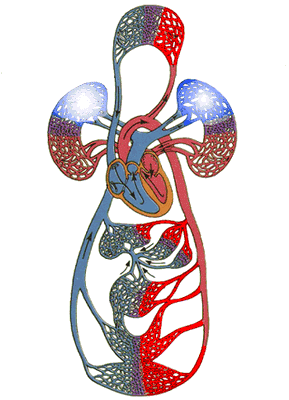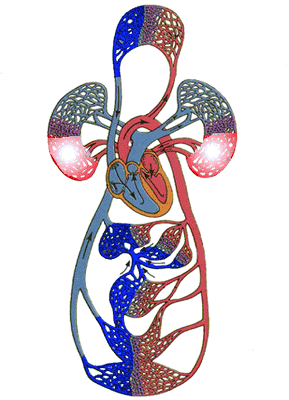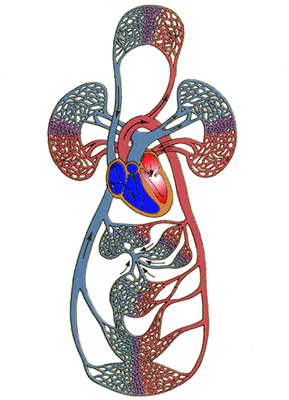
肺循環:体循環で右心房に戻った血液は右心室に戻り、右心室は収縮して静脈血を肺動脈に送り込む。 血液は肺動脈を通って肺に流れ、そこで酸素の交換が完了し、静脈血は栄養豊富な動脈血となる。肺をつなぐ肺静脈を通って左心房に流れ、体循環の次のサイクルが始まる。
つまり、この2つの循環、体循環と肺循環は一体であり、独立しているわけではなく、これらの太い血管はすべて心臓につながっており、心臓の収縮と拡張に依存して循環を完結させている。そのため、心臓が疲れて休んだり、問題が生じたりすると、この血液循環がうまく行われなくなり、さまざまな組織が血液供給不足に陥り、相対的に症状が現れることになる。
心不全の症状は?
まず、この体循環と肺循環について説明しよう。 左心不全になるとどうなるか。上の説明でおわかりのように、左心不全になると、心臓の血液を送り出す能力が低下します。 たとえば、以前は1回の駆出で5リットルの血液を送り出すことができ、体の活動を維持することができたのに、今は3リットルの血液しか送り出すことができないとすると、体の活動を維持することができず、静かな状態では目に見えないかもしれませんが、ひとたび心臓が運動すれば、明らかな症状が現れます。
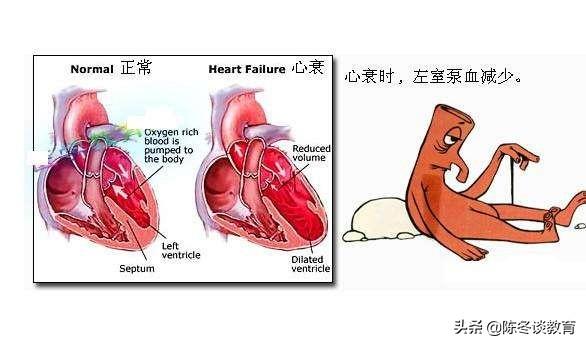
例えば、昔は5階まで駆け上がっても顔が赤くなることもなく、息が切れることもなかったのに、血液が足りなくなった今は2階までたどり着けず、喘鳴や息苦しさを感じるようになることがあり、これを労作性呼吸困難と呼ぶことが多い。これは慢性心不全で現れる症状です。
ある日突然、左心不全になると、肺の血液が肺静脈を通って左心室に戻るのが間に合わなくなり、肺が大きく傷つき、非常に急激な呼吸困難が起こり、肺の傷のためにピンク色の泡のような痰が咳き込み、肺の傷のために肺に湿ったラ音が出てきます。心機能の程度は、ラ音によって臨床的に区別されることが多い。

さて、右心不全になるとどうなるかだが、肺循環と体循環を読んで、右心不全になると、上・下大静脈の血液が右心へ戻るのが間に合わなくなり、右心も血液を出すのが間に合わなくなり、上・下大静脈全体が停滞する。首の血管は充血して拡張し、血液は右心へ戻ることができないので、上下大静脈全体が停滞することになる。
これらは心不全の典型的な症状である!
心機能の評価、それはどのように行われるのか?
一般に、心機能の重症度は臨床的に評価され、急性心筋梗塞の場合はKillip分類を用いて評価される。この分類は次のようなものである:
- レベル1:心臓発作を起こしたが、活動に制限はない。
- 悪性度2:湿性肺ラ音は肺野2/1以下。
- 悪性度3:肺野2/1以上の湿潤性肺ラ音。
- グレード4:ショック
慢性心筋梗塞はNYHA分類で分類され、以下のようになる。
- レベル1:身体活動に制限なし。
- レベル2:身体活動の軽度の制限。
- グレード3:身体活動が著しく制限される。
- グレード4:発作は安静時にも起こりうる。
クリニックでよく行われる "6分間歩行実験 "というものもある。
- 150メートルを6分で歩けなければ、重症の心不全だ。
- 6分間歩行が150mから450mであれば、中等度の心不全である。
- 6分間歩行が450メートルを超えたら、軽度の心不全です。
これらのレベルによって心不全の重症度が分類されるのだが、正確にどのように評価するかは、医療専門家の指導の下で行わなければならない。

概要
心不全の治療はまだ心不全の主な原因は冠状動脈性心疾患であることを防ぐために、この病気はまだ比較的死亡率が高いので、血圧を制御し、冠状動脈性心疾患の定期的な治療、心臓器質疾患がない場合、我々は冠状動脈性心疾患や高血圧を防ぐために、喫煙やアルコールをやめる必要があり、通常はより多くの運動は、健康的なライフスタイルを維持するために、自分の体重を制御するために、非常に重要である。

心不全がある場合は、その予防に積極的に取り組むことがさらに重要であり、臨床では通常、定期的な薬物療法が行われる。主な薬剤は、アスピリンなどの抗血小板凝固薬、スピロノラクトンやフロセミドなどの利尿薬、強心剤、一般的に臨床で使用されているジギタリス薬、硝酸塩、ニトロプルシドナトリウムなどの血管拡張薬の使用などです。しかし、これらの薬剤は、臨床医の指導の下で服用する必要があり、ああ許可なく服用することはできません。
こんにちは、私は医療従事者の張です、開業医、あなたのために健康知識を普及させることができます、あなたがもっと知りたければ、私に注目してください!
私たちの体のどの臓器も同じように成長と老化を繰り返しますが、私たちはそれを老化とは呼ばず、故障と呼んでいます。今日は心不全についてお話ししましょう。
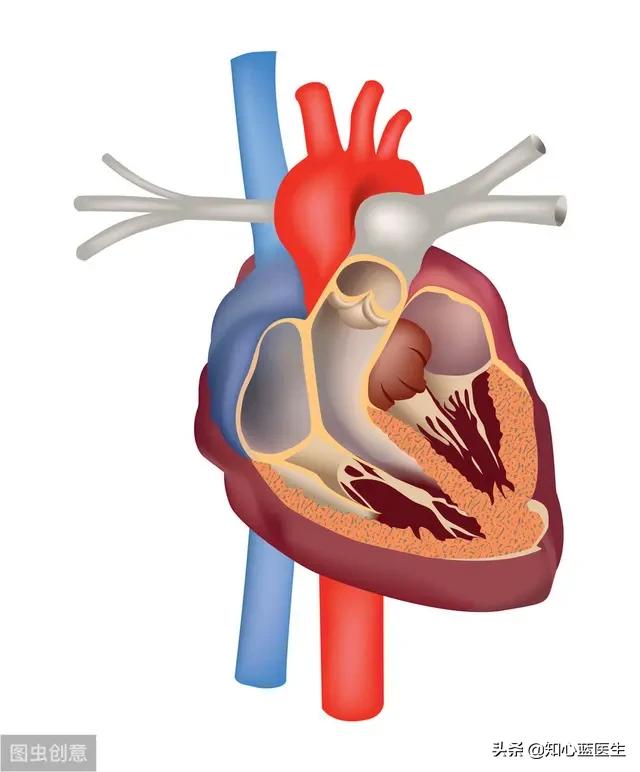
まずは心臓について学ぼう。
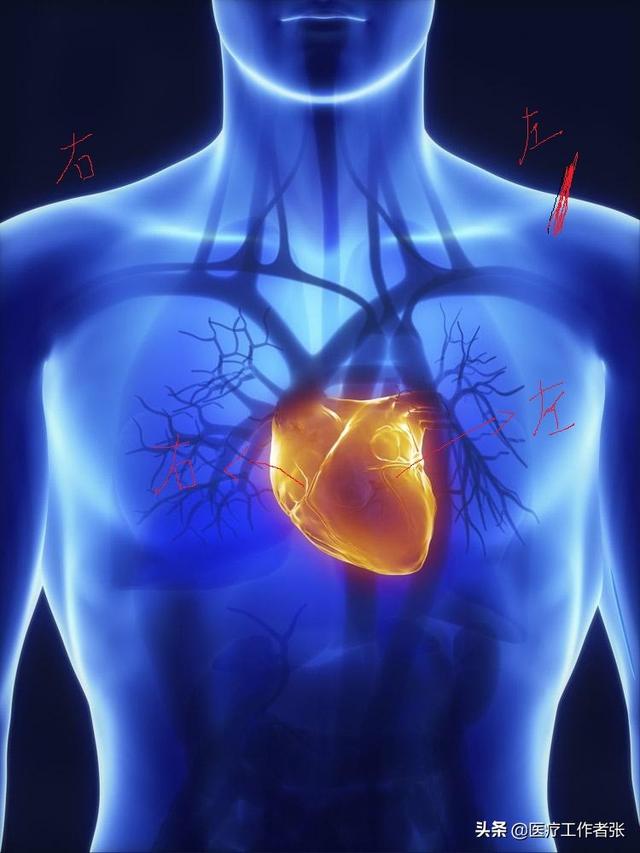
心臓は私たちの身体の動力システムであり、エンジンであり、全身の血流はこのエンジンに依存している。私たちの脳は車の電気系統のようなもので、電源を入れると車が走り出し、脳が信号を送ると心臓が動き出す。心臓は図のように左右と心房室に分かれており、図の中の人を自分自身として、左手を上げ、右手で心臓に触れ、左手側が左、右手側が右である。心臓は格子状になっていて、心室の下の心房の上が心筋で、縦横の格子状になっている。左心室はボスであり、最も働き、最も多くを与える。
心不全とは何か?
心不全とは、その名の通り、心臓の筋肉が収縮しにくくなることである。
心不全ではどのような症状が出やすいですか?
心不全の緊急度によって、臨床的には急性心不全と慢性心不全に分類される。心不全の部位によって、左心不全、右心不全、全心不全に分けられる。一般的な4つのタイプは慢性左心不全、慢性右心不全、慢性全心不全、急性左心不全である。
慢性左心不全:①呼吸困難の症状が軽いものから重いものまである:労作性呼吸困難、すなわち、重い肉体労働で呼吸困難があり、休息すると楽になる;夜間発作性呼吸困難、すなわち、夜間、突然息苦しくなって目が覚め、すぐに席を立つと、楽になるのに30分以上かかる;座位呼吸、すなわち、数分間横になっていると息苦しくなり、座って呼吸するしかない;②咳、痰の喀出、喀血。.脱力感、めまい、パニック、運動量の減少。乏尿、腎障害の症状。
慢性右心不全:①頸部静脈の充満と怒り。腹部膨満、食欲不振、嘔吐につながる胃腸うっ滞。呼吸困難。水腫:まず足腰の水腫が起こり、次第に全身に広がる。胸水と腹水。
慢性全心不全:全心不全は心臓病の末期にみられ、病状は重篤で、左右の心不全の臨床症状が同時に現れることがあり、主に手足の冷え、めまい、乏尿など、各組織や臓器への血液灌流不足に関連した症状が現れる。左心不全が全心不全に進展した患者の場合、代わりに呼吸困難などが軽減することがあるが、これは病態が改善したことを意味するのではなく、悪化したことを示すものであり、患者やその家族は大いに評価すべきである。
急性左心不全:突然の激しい呼吸困難、無理な座位、大量の発汗、灰色の顔、唇と口のチアノーゼ、過敏性、絶え間ない咳、ピンク色の泡状の痰の喀出を伴う。

一般人はどうやって心不全を判断できるのか?
正常な人が突然心不全になることは通常なく、ほとんどの場合基礎疾患があり、次のような疾患のある患者はより注意が必要である。冠状動脈性心臓病、高血圧、心臓発作、さまざまな心筋症など、心臓にダメージを与える病気はすべて心不全の原因になります。また、貧血、甲状腺機能亢進症、糖尿病など、心臓以外の病気もあります。これに加えて、いくつかの薬の不適切な使用も心不全の症状を引き起こすことがある。
上記の患者が、活動時の息切れや疲労感、横になっているときの正常な呼吸ができないなどの呼吸困難を経験した場合は、速やかに受診する必要がある。
上記の患者が咳嗽を伴う激しい呼吸困難、ピンク色の泡状痰を喀出する場合、顔面蒼白、多量の発汗、頻脈などがある場合は、直ちに救急電話番号に連絡し、救急科に搬送して蘇生処置を行う必要がある。
こんにちは、ドクター・ノウルズ・ブルーです。
心臓病は一般の人々にとって非常に複雑であり、解剖学的、病態生理学的、あるいは分子生物学的なメカニズムまで正確に理解することはほとんど不可能である。しかし、心臓病は、例えば、心不全について話しているのですが、彼は非常に推論的で、単純な推論が明確である限り、症状を説明するために論理的思考で、ほとんどの普通の人はまだ心不全を判断することができます。では、今日はその推論について話そう。心臓はどのように働くのか?心不全の症状は?心不全の人は通常何に注意しなければならないのか?
心臓はどのように働くのか?心臓の右側がポンプ、左側が高圧ポンプ
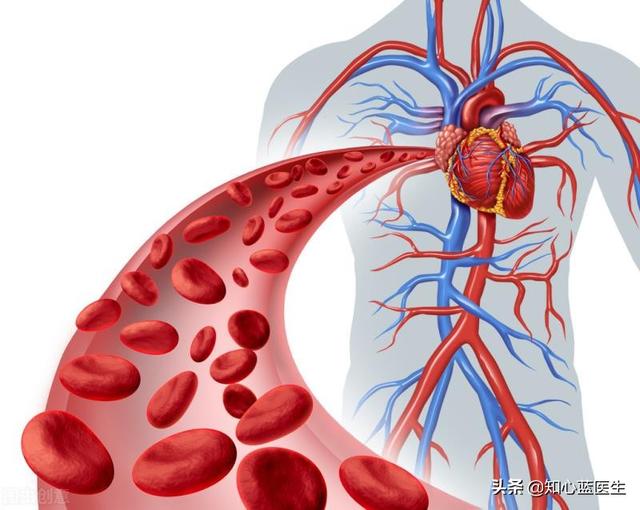
正常な人間の心臓は左右に分かれていて、左側には左心房と左心室があり、右側には右心房と右心室がある。もちろん、両者が直接協力し合うことはなく、中間の肺を頼りにしている。
- 心臓の右側はポンプである。人体の血液は循環系全体を流れ、静脈系からの血液は最終的に心臓に戻る。水は下半身に流れ、頭や上肢からの血液は自然に心臓に戻る。心臓は比較的高い位置にあるため、下肢や腹腔からの静脈血が心臓にも流れるというのは直感的には理解できない。右心房、右心室とも呼ばれる心臓の右側は、心臓に血液を再循環させるポンプのようなものだと言われるほど、これを作る重要な役割を担っている。

- 心臓の左側は高圧ポンプのようなものだ。私たちの身体の臓器は、血液と酸素の供給を心臓に依存しているが、実はこの心臓の左側が心臓の左側である。血圧とパワーを生み出す心臓の強い収縮のおかげで、血液は下肢だけでなく、心臓の左側、つまり心臓の左側にも流れることができる。また、頭や上肢の方に流れることもあり、水が高く流れることが可能になるため、心臓の左側は血液を心臓から送り出す高圧ポンプとなる。

心不全の症状とは?ポンプや送水ポンプが壊れたり、浸水したり、乾燥したりする。
- 左心不全:身体は干ばつ、肺は洪水。まずは「体内の干ばつ」から。前述したように、心臓の左側はさまざまな臓器に血液を供給するために使われており、この血液は肺から送られてくる。例えば、脳への血液供給が不足すると、めまい、目の痛み、心臓への血液供給が不足すると、胸の張り、腎臓への血液供給が不足すると、便が少なくなる、あるいは腎不全、下肢への血液供給が不足すると、歩けなくなる、手足が冷たくなるなどの症状が現れます。もう一度、肺の浸水を見てみよう:左心不全では、肺に余分な血液がたまり、専門的には肺うっ血と呼ばれ、肺の換気が悪くなる。これはもちろん酸素交換の障害、低酸素症につながり、その他の症状としては咳、痰、息切れ、吐血などがある。
- 右心不全:肺は干ばつ、体は洪水。前述したように、心臓の右側の機能はポンプ機能であり、血液は心臓の右側に戻り、次に止まるのは肺の中である。まずは体内への浸水から始めよう:心臓の右側に心不全が起こると、静脈血を全身に再循環させる方法がなくなり、特に下肢や腹部にたまった血液は、より高いところへ水が流れる原動力を失う。多くの場合、足首の下肢水腫、重症例ではふくらはぎや大腿の水腫、さらには水腫や腹腔の膨満感を呈する。上肢、頭部、顔面では、水腫はそれほど目立たない。そしてまた、干ばつは肺の中にある:心不全の右側のために、より少ない血液が心臓に戻り、当然のことながら、血液も少なくなり、肺の内側に行く、肺は簡単ですが、咳、咳、咳をしませんが、そのような理由を考えて、肺の中の酸素がたくさんある、しかしこの酸素を運ぶのに十分な血液がなければ、やはり体内の酸素と血液は不足し、息切れ、めまい、脱力感、排尿の減少などが起こる。

- 左右の心臓は互いに影響し合う左心不全と右心不全の一般的な症状については前述しましたが、心不全がそれほど重篤でない患者さんの中には、左心不全と右心不全の症状がより明確に区別される方もいらっしゃいます。実際、左心不全と右心不全はロープにつながれた2匹のバッタのようなものである。重症の左心不全や重症の右心不全は、互いに影響し合うことがあり、あなたには私がいて、私にはあなたがいる。
心不全患者は何を我慢しなければならないのか?干ばつと洪水
心不全は、水、干ばつ、洪水のダイナミックバランスが崩れたことにほかならない。
- 干ばつ耐性とは心臓を休ませることである。左心不全であれ、右心不全であれ、体の臓器への血液と酸素が不足することになる;第二に、体重管理である。減量は長期慢性心不全患者にとっても重要な対策である;第三に、血圧のコントロールである。高血圧の患者にとって、血圧のコントロールも非常に重要であり、心臓が故障し、その後、彼はこの負担を "高血圧 "を選択させ、物事を悪化させるだけで、血圧の一般的なコントロールは120〜130mmHg程度である。
- 水抜きとは、水を飲む量を減らすことだ:心不全とは、心臓が体内の水分量を処理しきれなくなった状態のことで、水分を摂りすぎると心臓への負担が増すだけである。心血管系の維持のために1日コップ8杯の水を飲むというのは、こちらではまったく通用しない。.ほとんどの心不全患者は、尿の量を増やし、体内の水分を強制的に排出するために、利尿薬の併用が必要である。

- 人生は治療の一部に過ぎない。心臓の構造、病態生理、心不全の症状よりも複雑なのは心不全の治療であり、その中で生活習慣に注意することはほんの一部である。したがって、心不全の症状がある患者は、総合的な評価と体系的な治療のために専門医を受診すべきである。

つまり、心不全はすべての制御不能な心臓病の最終経路であり、あらゆる種類の重篤な心臓病を放置したり、効果のない治療を行ったりすると、最終的に心不全不全に至る可能性があるということである。心不全の症状は、めまい、目のかすみ、胸のつかえ、息切れ、咳、痰のからみ、吐血、四肢の冷え、尿量の減少、下肢のむくみ、腹部膨満感、吐き気、嘔吐などさまざまです。生活習慣への注意や薬物療法も必要な治療法ですが、根本的な治療は心不全の原因を治療することにあります。
ドクター・ノウ・ユア・ハート・ブルーをフォローし、心臓についてさらに学びましょう。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。
