糖尿病患者が血糖値を適切にコントロールするには?
糖尿病患者が血糖値を適切にコントロールするには?
糖尿病を患うにはちょっと若くて、8年ほど前に発覚してからしばらくはジメチルジグアナなどを飲んでいたが、1年ほどから2年ほどであまり効果がなくなり、薬の有無にかかわらず12歳くらいになった。
当時はまだ若かったし、健康状態も比較的良かったし、屋外での仕事が長かったこともあって、あまりケアできる状態ではなかったので、薬を飲み続けることも、医者に診てもらうこともせず、放っておいた。
ここ数年、インスリンを打ち始めた母を含め、私の周りには糖尿病の人が増えている。同じくインスリンを打っている2人の先生は、20年近くこの病気を患っており、治療を受けるまでの過程を詳しく教えてくれた。この間、数世帯で市販されているあらゆる薬や健康食品を使い、漢方薬から西洋医学、漢方薬と西洋医学の併用まで、あらゆることを考え、試してきたという。しかし、血糖値の維持は悪いままだった。血糖値が徐々に安定してきたのは、インスリンを打ってからだった。だから先生も、インスリンは早く打ったほうが健康にいい、とアドバイスしてくれた!
昨日退院したばかりで、インスリンも打つことになった。10日間の入院で、食前18くらいは正常範囲まで下がりました。最近の私の感覚では、インスリンと少しの薬で血糖値を下げた後は、食前は問題ない。しかし、食後は、やはり大食いを断ち切るのは難しいので、食後の血糖値は高くなる。もちろん、食前とは違う。食後にもっと歩けば、食後の血糖値は下がり、基本的には正常値に入る。しかし、少なくとも1時間程度、1日2万歩以上歩くことで、1日の血糖値は基本的に正常値になる。
糖尿病患者にとっては、市販されているものを鵜呑みにするよりも、医師を信頼した方がいいような気がする。薬を飲んでも、注射を打っても、インスリンを拒否してはいけない。糖尿病は、決して不適切な病気であってはならないだけでなく、楽観的な考え方を持つこと、毎日歯を磨き、顔を洗い、食事をすること、ただもう一つ付け加えること、つまり薬や注射をすることである。
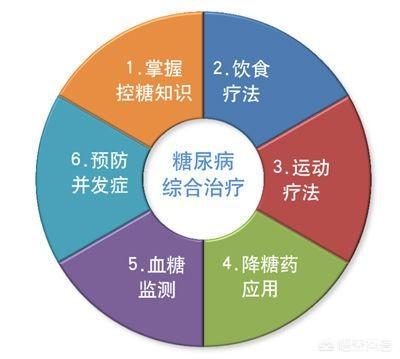
糖尿病の人は、食事に気を配り、適度な運動をし、治療を守り、ストレスを解消し、定期的に血糖値を検査することで、血糖値を適切にコントロールすることができる。血糖値をコントロールする方法を詳しく紹介します。血糖値をコントロールする方法については、以下の「医師に聞く」で詳しく紹介していますので、戸惑いを少しでも解消していただければと思います。
1.食生活に気を配る
糖尿病だからといって何を食べてもいいというわけではなく、糖尿病の人は食べるものに注意し、食べる食品と量を賢く計画する必要があります。砂糖やでんぷん質の炭水化物を含む食品は、血糖値に大きな影響を与えます。血糖コントロールのための有益な食事は、野菜、果物、全粒穀物、豆類、魚、赤身の肉、低脂肪乳製品を含むべきである。これらの食品は、身体に必要な炭水化物、タンパク質、脂肪を供給すると同時に、血糖値への影響を最小限に抑えます。
2.合理的な運動
運動は血糖コントロールを改善し、心血管疾患の危険因子を減らすだけでなく、体重減少や健康増進にも役立ちます。成人患者は、ウォーキング、ジョギング、水泳、ヨガ、太極拳などの運動から選択し、週に少なくとも150分の中強度以上の運動を行う必要がある。筋肉の萎縮を防ぐために、重りや抵抗バンドなどの器具を使った筋力トレーニングも有効です。
運動前後に血糖値をチェックすることは、糖質制限をしている人が運動による血糖値への影響を察知するのに役立ち、また血糖値が危険なレベルまで急激に低下するのを避けるのにも役立つ。
3.治療へのアドヒアランス
I型糖尿病の患者さんは、処方された治療を守るために、インスリンかインスリンポンプ、そして時には他の薬を必要とします。インスリンの種類に影響する患者の状況には、病気の発症期間、血糖値、全身の健康状態、その他の服用薬が含まれる。
II型糖尿病は通常、メトホルミンなどの薬物療法で治療します。医師は、患者さんの年齢、身体状態、生活習慣などに基づいて、最適な治療計画を立てます。
4.ストレス解消
糖尿病は慢性疾患であり、罹患者は長期にわたる治療や生活制限の結果、ストレスや抑うつ状態に陥りやすい。このような否定的な心理的反応は、自己管理や病気の発症の可能性に直接的な影響を及ぼす可能性がある。ストレスは血糖値の上昇を招き、ストレス解消のために喫煙する人もいます。 喫煙は糖尿病合併症のリスクも高め、喫煙者は心血管疾患、早死、毛細血管合併症のリスクが高くなります。
5.定期的な血糖値検査

定期的な血糖測定は、血糖コントロールに役立ちます。 自宅での血糖測定では、採血場所、測定時間、測定習慣、結果の記録に注意する必要があります。検査紙は賞味期限内のものを使用し、血糖測定を忘れてしまうことが続く場合はアラームをセットして忘れないようにしましょう。
糖化ヘモグロビンは過去2-3ヶ月の平均血糖値を測定するもので、糖尿病患者は少なくとも年に2回、糖化ヘモグロビンを測定することが推奨されている。
ヒント:糖尿病患者は自分の考え方を整え、治療に積極的に協力し、日々のケアをしっかり行うこと。
上記のコンテンツは、 "医者に尋ねる "によって編集され、より権威のある、興味深い健康知識を知りたい、私たちに注意を払うことを歓迎する!
糖尿病患者にとって、短期的な血糖コントロールは容易だが、長期的な血糖コントロールは難しい。なぜなら、年齢が上がるにつれて体の臓器が衰え、消化吸収機能も低下するため、後になるほど合併症を起こす確率も高くなるからである。現在、糖尿病は生涯投薬が必要だというのが社会の認識だが、私はそうは思わない。偶然、私は大規模な健康話を追加する光栄に座っていた、医療医師の元国家指導者の話を聞いた、全国有名な漢方薬の開業医の3,000の糖尿病の漢方薬の治療の期間、わずか1の治癒の結果は、見ることができる、糖尿病は確かに治療が難しいですが、不治の病ではない、結局のところ、まだ千分の三の希望があります。糖尿病の血糖をコントロールするには、3つの分野でインスリンと糖尿病物質の代謝異常の生理機能を理解する必要があります:
インスリンは体内で唯一の血糖降下ホルモンであり、エネルギー貯蔵に寄与する唯一のホルモンである。ほとんどの組織、特に肝臓、脂肪組織、筋肉に作用する。インスリンの主な生理的機能は、同化を促進し、異化を抑制することである。インスリンが欠乏すると、物質代謝が阻害される。
グルコース代謝障害:肝臓でのグリコーゲン分解の亢進と合成の減少、グリコーゲンの異性化の亢進。筋肉組織や脂肪組織でのグルコースの利用が減少し、筋肉組織や脂肪組織への糖の流入が減少する。その結果、血管内の血中グルコースが増加する。
脂質代謝障害:糖代謝障害のため、不十分なエネルギー供給を引き起こし、脂肪の分解を促進し、糖尿病性ケトアシドーシス、昏睡状態として臨床的に現れる。さらに、血トリグリセリドは増加し、糖尿病の血管合併症の重要な要因である。
タンパク質代謝障害:糖代謝障害により、エネルギー供給が不足するため、タンパク質の分解が増加し、合成が減少し、窒素バランスがマイナスになる。尿中窒素の増加は水分と酸性度のバランスに影響し、腎機能を損ない、ケトアシドーシスを引き起こす。
インスリン分泌低下と糖尿病の3つの代謝異常という観点から分析すると、糖尿病患者の主な損傷臓器は膵臓と肝臓にある。膵臓はインスリンを分泌するほか、膵プロテアーゼや膵リパーゼなども分泌するからだ。そして肝臓は3大代謝センター、すなわち糖代謝センター、タンパク質代謝センター、脂肪代謝センターである。
短期血糖コントロール法:(1)1日糖負荷65の低糖負荷GL食を摂るだけ。(2)ガツガツ食べるのではなく、ゆっくり噛んで食べ、3食と間食2回がベスト。(3)主食、粗食と細食を食べ、単独で食べることはできません、同時に一緒に野菜とタンパク質の赤身の肉や魚の適切な量を追加し、血糖値を安定させるために有益な種類の上。(4)"エネルギー "栄養素(ビタミンC、ビタミンB群、クロムは、食品をエネルギーに変換するのに役立ちます)の補充。(5) 飲酒、喫煙、砂糖、カフェイン(お茶、コーヒーなど)を控える。(5) 毎日の運動、できれば毎日1時間の夕食後に30分から1時間のウォーキングを続ける。(6)テレビや携帯電話の視聴を控え、夜更かしを減らし、できるだけ薬を飲まないことが肝臓を守ることにつながる。
長期的に血糖値をコントロールしたいのであれば、食事に気を配り、運動を強化する一方で、膵臓と肝臓という傷ついた2つの臓器の細胞に良質な関連栄養素を補い、身体が強力な修復機能と自己治癒力を発揮できるようにする必要があり、そうすることで初めて長期的な血糖値のコントロールが可能になり、合併症の発生を防ぐことができるのです。
中国の高齢化とライフスタイルの変化に伴い、糖尿病は稀な疾患から一般的な疾患へと変化している。糖尿病は進行性の病気であり、罹病期間が長ければ長いほど、様々な急性合併症や慢性合併症を発症する可能性が高くなり、多くの場合、様々な共同治療手段を必要とする。2017年版の糖尿病予防と治療ガイドラインは、糖尿病の診断と治療における国際的な新しい進歩を統合し、灯台のような各患者のために、血糖値を制御する方法日常生活の方向を指し示す。本稿では、この問いに答えるために、ガイドラインの関連内容を簡単に照合する。包括的な血糖コントロール目標
1.血糖値
電子血糖測定器は血糖を測定するために指を付けます、方法は簡単、急速、安全です。空腹時血糖値4.4-7.0mmol/L、非空腹時血糖値<10.0mmol/L。

2.糖化ヘモグロビン
糖化ヘモグロビン(HbA1c)の測定は、測定前の1-2ヵ月間の平均血糖値をより客観的に反映する。ほとんどの非妊娠成人患者のHbA1c管理目標は7%未満であり、罹病期間が短く、余命が長く、合併症を伴わない患者のHbA1c管理目標は6.5%未満であり、重症低血糖の既往があり、余命が短く、重大な心血管および脳血管合併症を伴う患者のHbA1c管理目標は8.0%未満である。
糖尿病生活習慣病介入
1.教育管理
標準化された訓練を受けた医療従事者や糖尿病教育者は、糖尿病の原因、メカニズム、危険性、治療、ケアについて患者一人一人が十分に認識できるよう、すべての糖尿病患者に対して適切な教育を行うべきである。自己管理に必要な知識と技能を身につけることで、糖尿病患者は治療のコンプライアンスを高め、健康を改善し、生活の質を楽しむという目標を達成することができる。

2.栄養療法
各患者は、個別化された医療栄養療法から、何を、どれだけ、どのように食べるべきかについてアドバイスを受ける必要がある。全体として、医療従事者または栄養士が患者の栄養状態を評価し、栄養療法の妥当な目標を設定する。具体的には、食事中の炭水化物から供給されるエネルギーが50~65%を占めること、脂肪から供給されるエネルギーが20~30%を占めること、タンパク質の推奨摂取量は約0.8g/kg.dであり、良質なタンパク質の割合は3分の1以上であること、同時に喫煙を抑制し、アルコールを制限し、塩分を制限することである。

3.運動療法
短期的な運動は患者のHbAlcを低下させ、長期的な運動は患者の死亡率を有意に低下させることが研究で示されている。安定した糖尿病患者であれば、少なくとも週に2時間半は有酸素運動をすべきであり、1日30分、週5日運動することが推奨される。 少し労作を感じ、心拍数と呼吸が速くなるが、急激なものでなければ、標準に達している。なお、血糖コントロールが非常に悪く、急性および慢性の合併症を伴う場合には、運動は禁忌である。

生活習慣への介入は糖尿病治療の基本であり、糖尿病治療全体を通じて行われるべきである。生活習慣だけでは十分な血糖コントロールが得られない場合は、血糖降下薬やインスリンなどの薬物療法を開始すべきである。
糖質制限者の血糖コントロールは、やはり糖質制限者特有の生活習慣や仕事の特性に基づいているが、血糖コントロールの過程では、血糖値の変動に影響する生活の中の小さな出来事を避けるために、いくつかの細かい点に注意を払う必要がある:
1.暑くなってきたので、糖質制限をしている人の中には、食欲が落ちて食事量が減る人もいるだろうし、運動量が増える人もいるだろうから、低血糖を避けるために薬を減らす必要があるのか、薬の減らし方を医師に相談する必要がある。
2、より多くの水を飲むことに注意を払う、暑い天候のために、多くの人々は、タイムリーな水分補給がない場合、増加汗をかき、血糖値の上昇を引き起こし、血液濃度につながる、あなたが水を飲むのどが渇いているまで待たないでください、少量の水を飲む時間に毎回行う。
3、天候が暑くなり、多くの人々はまた、短気になる可能性があり、砂糖のユーザーは、自分の感情を制御することはできませんが、また、血糖値の変動につながることは容易でない場合。砂糖愛好家は、自分の感情を制御し、血糖コントロールに影響を与える感情的な興奮を避けるために学ぶ必要があります。
4、そして、すべての砂糖愛好家が行う必要があります、合理的な食事、適度な運動、禁煙とアルコール、徹夜を避けるように(特にオフィスワーカー)、これらの要因は、血糖コントロールに影響を与える。
私は30年以上糖尿病を患っており、91年初め、出産後42日目の検診で尿糖+++++の数値が見つかり、さらなる検査で糖尿病の診断が確定した。最初の4年間は糖のコントロールがうまくいかず、すべての検査で病院に行く必要があり、通常は空腹時血糖をチェックするために1ヶ月間、正常な時間はほとんどありませんでした。4年後ケトアシドーシス、北京人民病院に入院し、インスリンに切り替えた。

入院中、私は1日7回血糖値を測定しなければならず、1日3食の食事内容と7回の血糖値の記録を計10日間つけなければならなかった。退院時には、医師から3+1回分のインスリンを飲むように言われ、その記録手帳を家に持ち帰るように言われた。

当時は、その冊子が何のためにあるのか本当にわからなかった!冊子の内容が、インスリンの量と食事の関係を教えてくれるものだと理解するのに時間がかかった。入院中は運動をせず、退院後に運動をする場合は、食後の血糖値が正常になるように、食事と運動とインスリンの量を合わせましょう。
現在、インスリンを打ち続けて26年になりますが、現在合併症はなく、インスリン3+1も入院していたときより少なくなっています。糖質のコントロールは難しいことではなく、食事、運動、薬(またはインスリン)の弁証法を理解すれば、コントロールするのはずっと簡単です。
統合血糖コントロール
よく食べる:1日3食、毎食時間を決めて食べる、1食の野菜の量は主食の2倍、すべての食事にタンパク質を含む、油と塩分を控えて調理する。
油はオリーブオイルと亜麻仁油を中心に。野菜は葉物を多くし、主食を加える。
毎日30分は有酸素運動をするようにし、できれば最初の食後1時間は、早歩きとゆっくり交互に腕を振るウォーキングが最適です。
あなたが糖尿病を持っている場合、血糖値のコントロールが良好でない場合は、血糖値を制御できるようにするために、医師の指示に従って正しい薬を使用するために、通常の病院に行く必要があります大きな助けを持っている、糖の主張を下げるために処方や伝統的な漢方薬のいくつかを聞くことができません。
そして、空腹時血糖だけでなく、食後血糖、夜間血糖、脂質検査、血圧、体重をモニターすることが重要です。
良好な精神状態と十分な睡眠を確保することは、糖尿病のコントロールに不可欠な要素である。

生活の中で、糖尿病の患者さんは多く、血糖値をいかに適切にコントロールするかが重要な課題になっています。糖尿病には多くの合併症があり、血糖コントロールがうまくいかないと深刻な結果を招くこともあるため、血糖をうまくコントロールすることは特に重要です。
一般的に糖尿病管理は、糖尿病教育、医学的栄養療法、運動療法、血糖モニタリング、薬物療法という「5つの馬車」と呼ばれる側面から始める必要がある。糖尿病健康教育は最も重要なステップであり、すべての糖尿病患者は糖尿病という病気に対する包括的な理解を持ち、自己管理技術を学ぶべきである。同時に、医療従事者も医学教育を継続する必要がある。医療栄養療法は簡単に言えば食事療法で、まず自分の理想体重を計算し、理想体重=身長-105、理想体重によると、安静状態の成人は1キログラム当たりの1日のカロリーは25-30Kcal、軽作業者は30-35Kcal、中作業者は35-40Kcal、重作業者は35-35Kcal、重作業者は35-40Kcalを与える。軽作業者では1日1kgあたり30~35Kcal、中作業者では1日1kgあたり35~35Kcal、重労働者では1日1kgあたり40Kcal以上である。食品中の炭水化物によるエネルギーは、食事中の総カロリーの半分以上を占めるべきである。 炭水化物の種類によって血糖値への影響は異なり、砂糖のように血糖値上昇作用の大きい食品もあるので、砂糖入り飲料は摂取を制限すべきである。運動療法は特に重要で、運動はインスリン感受性を上昇させ、血糖コントロールに寄与するので、長期的で合理的な運動が非常に必要であり、運動の前後に血糖をモニターすべきである。血糖値が高い人、血糖値の変動が大きい人、著しい低血糖の人、重症で慢性合併症のある人には運動は勧められない。疾患モニタリングとは、血糖値のモニタリング、すなわち毎日の血糖値のモニタリング、その他の脳血管危険因子のモニタリング、糖尿病の合併症のモニタリングのことである。薬物療法とは、自分に合った薬を選択することで、血糖降下剤には多くの種類があり、それぞれ適応が異なるため、専門家の指導のもと、自分に合った血糖降下剤を選択する必要がある。

以上のことを実行している糖尿病患者は、血糖値を適切な範囲に保つことができると私は信じている。
今号の回答者:ヤーピン・タン医学博士
アプリコット・アイランドへようこそ。
糖尿病眼症(重篤な失明)、糖尿病性腎症、糖尿病性心疾患、糖尿病性末梢血管障害(重篤な切断)、末梢神経障害など、糖尿病そのものが致命的な合併症を引き起こす可能性があるからだ。では、どのように血糖値をコントロールすればよいのでしょうか?
一般的な血糖コントロールは以下のステップで行うことができる:
1.糖尿病の診断(いわゆる耐糖能異常)のレベルよりもさらに少ない血糖値上昇の発見の冒頭では、厳密に自分の食事を制御する必要があります(タバコを吸わないとアルコールを飲まない)、物理的な運動を強化し、自分の仕事と休息時間の規則性が逆転する可能性があります。
2.糖尿病と診断された後、上記の食事管理(毎食の摂取カロリーの厳格な管理)と運動強化に加え、内服薬による管理。
3.インスリン皮下注射のコントロール。実はこの3つの段階で、膵島のインスリン分泌機能は徐々に低下していく。そしてこの過程では、食事コントロールと身体運動が基礎の基礎となる。血糖値の定期的なモニタリング、特に空腹時血糖値のコントロールは、7.1を超えないのがベストです。

肥満患者は80%近い確率で糖尿病を発症する。したがって、糖尿病が発見された場合は、血糖値のモニタリングを厳格に管理するだけでなく、減量と体重管理が可能でなければならない。
小さな医者ですが、いいね!や注目ありがとうございます。
個人的な経験の交流。私は2型糖質者で、謙虚な意見を分かち合う。
まず、主治医の言うことをよく聞き、定期的に病院に行って検査と健康診断を受け、血糖値や尿中微量蛋白の値に注目し、主治医の治療に協力し、主治医の指示に従うことです。
第二に、食事の科学的な制御は、口に制御し、より多くのまばらな野菜、少ない油と低塩、粗と細かい主食を食べる。合理的なサプリメント蛋白質の卵、少ない赤身の肉、魚、卵、牛乳を食べる3つの選択1、1食あたり50 100グラム、満腹感を高めるために食事の前に多くの水を飲む、7分フル食べる。
第三に、科学的な運動は、あなたが自由に時間を処分することができれば、カロリーを消費するために3食後1時間運動する必要があります。一般的には、40分間早歩きすることができます。砂糖の人々は、ジョギング、ウォーキング、スイミング、登山、バドミントン、ブルーボール、サイクリングや快適さの自分の感覚に適した他のスポーツアイテムを選択することができ、いくつかの果物やお菓子で運動運動、一度カロリー消費量が大きすぎると、タイムリーに撮影したときに低血糖を引き起こす。常に最も重要なために快適に砂糖を下げるために、運動の感覚に従うことを忘れないでください。
第四に、血糖値の個人的な監視は、多くの場合、血糖値を制御するための法則を見つけるために、食前と食後2時間に自分の血糖値を測定し、記録を作成するだけでなく、食事の量の基礎として。
最後に、糖尿病は怖くありません。怖いのは、糖尿病を真剣に考えず、食欲がなく、怠け者で、治療に協力しない人です。喫煙とアルコールを禁止してはいけない。良い習慣がない。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。
