高血糖の合併症はありますか?
高血糖の合併症はありますか?
糖尿病治療の主な目的は、合併症の発生と発症を予防することであることは誰もが知っている。では、血糖値さえコントロールすれば、合併症は絶対に起こらないのでしょうか?答えはノーです!
糖尿病の慢性合併症には、微小血管症や大血管症があり、これらは長期にわたる高血糖やその他の代謝障害によって引き起こされる血管障害や神経障害に基づく全身性の多臓器障害である。慢性合併症の出現は通常5〜10年かけて起こる。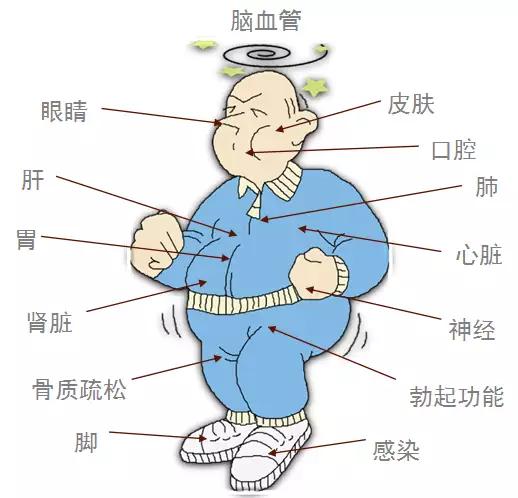
通常、経過の長い患者は大なり小なり合併症を経験する。なぜですか?
その理由のひとつは、糖尿病患者の多くが、検査を受けて糖尿病と診断されるずっと前から、知らないうちに高血糖になっている可能性があることだ。体の臓器はすでに高血糖によって影響を受け、ダメージを受けている。そのため、糖尿病患者の多くは、糖尿病と診断される前にすでに合併症を持っている。
第二のポイントは、前に糖尿病の開発の一般的な糖は、一般的に糖尿病前症(血糖値が上昇したが、診断を確認するのに十分ではない)のこの段階を通過することになり、多くの友人は非常に心配していない、と血糖値は、一般的に限り、正常範囲よりも、体の代謝、血管、およびいくつかのケースでも糖尿病になるために糖尿病前症の進行は、おおよそ10年である必要があり、時間のこの期間は、全身、複数の臓器にゆっくりと損傷し、合併症を引き起こすということです。この期間はまた、全身の複数の臓器にゆっくりとダメージを与え、合併症を引き起こす。
糖質制限に励んだ結果、避けられない合併症に落胆する糖質中毒者は多いだろう。合併症がいかに身近なものであるかを十分に理解し、問題を理性的に見つめることによって初めて、合併症はかえって遠のくのである。
高血糖が必ずしも合併症につながるとは限りません。血糖値が実際にどの程度高いか、何年高いかにもよります。
ケトアシドーシス、高血糖性高浸透圧性昏睡などの急性合併症の場合、血糖値が16.7と高く、かなり注意する必要があります。 血糖値がこの値まで高くなると、血糖の体の利用が非常に悪くなり、エネルギーを供給するために脂肪やタンパク質を分解し、私たちの体は急性合併症の危機に瀕していることを意味します。したがって、食後血糖値の種類は10人以上に急上昇に移動することはできません用心する必要があり、監視を強化し、タイムリーなコントロールは非常に重要です。
一般的な眼病や腎臓病などの慢性合併症の場合、シュガーフット心血管疾患、神経障害など、一度にすべてではなく、高血糖の年以上のリードは、通常、数年あるいは10年かかります。したがって、糖尿病と診断されたばかりで、高血糖を持っていない人々はあまり心配する必要はありませんが、血糖値の次の良好なコントロール、定期的な検診は、合併症の到着を回避したり、遅らせるためにかなりの程度まですることができます。
合併症のリスクがどの程度あるのかを評価するためには、病院で糖尿病の合併症のリスクを評価する重要な指標である糖化ヘモグロビン値を測定します。糖化ヘモグロビン値が8.1パーセントを超えると合併症のリスクが高いので要注意です。一般的に糖質を好む人は糖化度を7%以下、より厳密には6.5%以下に保つことが推奨されており、合併症のリスクを大幅に減らすことができる。
私は砂糖の答えは、すべての砂糖の友人を助けることができることを願って、より多くの糖尿病の知識は、議論にコメントすることができます、あなたはまた、学習教材を取得し、ああコンサルティング栄養士を見つけるためにキーワード "血糖値 "にプライベートメッセージを送信することができます!
簡単には答えられませんが、糖質制限中の友人たちにうなずいてあげてください。そして、皆さんが血糖値を基準値までコントロールできることを祈っています!
糖尿病は一生の病気であり、ある調査によると、中国都市部の糖尿病患者の医療費は、国の総医療費の約3.6%を占め、そのうち合併症のある患者の医療費は合併症のない患者の4倍であり、さらに1回の入院費は合併症のある患者によって大きく異なる。最も医療費が高いのは、主に糖尿病性腎症で透析を受けている患者であり、次いで糖尿病性足の患者であった。
合併症は、家族や患者に大きな損害と負担をもたらす。定期的な治療により、血糖コンプライアンスを速やかに達成し、合併症のリスクを減らすことができる。
糖尿病の急性合併症は主に代謝障害で、進行が早く死亡率が高い。患者の血糖が長い間標準を満たさないとき、特に血圧、血脂肪および他の指標が異常であることを伴うとき、糖尿病の慢性の合併症を開発することは容易である。
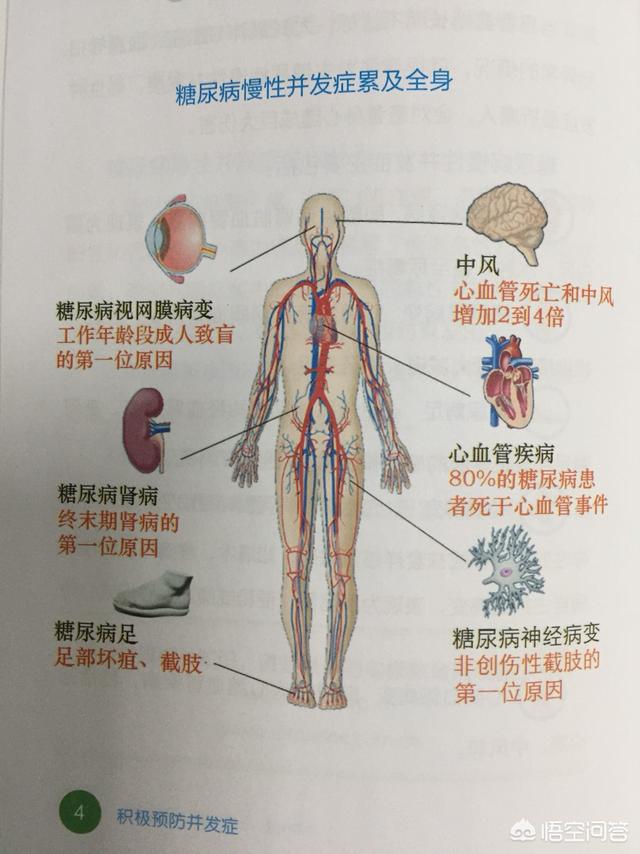
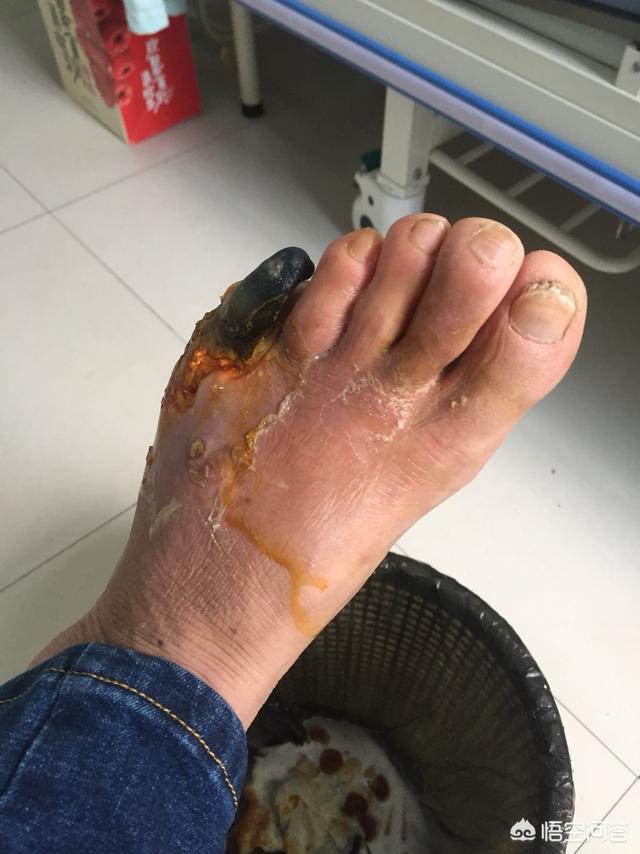
糖尿病の慢性合併症には、主に糖尿病性腎症と糖尿病性網膜症がある。腎血管症は、蛋白尿、水腫、さらには尿毒症として現れる。糖尿病性網膜症は、かすみ目、視力低下、さらには失明として現れる。糖尿病性足神経血管障害は、足や下肢の感染症や潰瘍として現れ、その結果、組織が壊死する。糖尿病性末梢神経障害は、しびれ、痛みなどの左右対称の手袋状または靴下状の感覚障害として現れる。糖尿病性自律神経障害は、尿閉、便秘や下痢、動悸や徐脈として現れる。冠動脈性心疾患、脳卒中を含む糖尿病性心血管病、糖尿病性心血管病を含む糖尿病性心血管病。疾患(冠動脈性心疾患、脳卒中などを含む)。合併症は主に血糖不遵守によるものである。
臨床試験や研究では、血糖の厳格なコントロールが糖尿病の合併症の発症と進行を予防するのに有効であり、糖化ヘモグロビンが低いほど合併症が少ないという結論が出ている。英国の研究では、2型糖尿病患者の糖化ヘモグロビンが1%ポイント低下するごとに合併症のリスクが有意に低下することが明らかになった。例えば、切断のリスクは43%、細小血管合併症のリスクは37%、糖尿病関連死のリスクは21%、心筋梗塞のリスクは14%、脳卒中のリスクは12%減少した。
しかし、血糖値の厳密なコントロールは容易ではなく、血糖コントロールがまだ標準に達していないなど、様々な治療経口血糖降下薬の多くの患者は、その後、血糖値を安定させるために制御するためにインスリン。
血糖値とは、人の血液中のブドウ糖の量を指す。通常、血糖値の正常値は空腹時で6.1mmol/L以下、食後2時間で7.8mmol/L以下である。いずれかの検査で正常値と同等かそれ以上の数値が検出された場合、高血糖と呼ぶことができる。糖尿病は血糖値が一定値以上になって初めて糖尿病と判断できる。高血糖が起こったら、まず高血糖の原因が一過性のものなのか、糖尿病によるものなのかをはっきりさせる必要があります。診断が明確でなければ、薬物療法や生活習慣・食生活の改善によって血糖値を正常範囲内にコントロールする治療ができません。 糖尿病患者の血糖が完全にコントロールされていない場合、薬物療法を行ってもなお適正範囲に達しない場合、長期的には合併症の発生を誘発しやすい。 高血糖の合併症には、主に急性合併症と慢性合併症の2種類がある。急性合併症は、通常、短期間に血糖値が急激に上昇することによって引き起こされ、コントロールができない場合、血糖値が上昇した状態、あるいは糖尿病性ケトアシドーシスなどの体内の代謝障害、あるいは生命にかかわることさえある。慢性合併症は、高血糖の長期にわたる毒性作用により、血管神経に障害を引き起こし、慢性合併症を引き起こす。患者は通常、大血管の病変によって引き起こされる冠動脈性心疾患や脳梗塞に苦しむ。また、眼底網膜症や心筋症などの微小血管合併症もある。また、糸球体硬化症が糖尿病患者の下肢の血管病変を引き起こし、糖尿病足を引き起こす糖尿病性腎症の可能性もある。さらに、末梢神経障害、中枢神経障害、植物神経障害などがあり、これらは人体にとってより有害である。 そのため、定期的に血糖値を測定し、血糖値が適正な範囲にコントロールされるようにする必要がある。血糖値の著しい上昇や低下があれば、内分泌科で診察と検査を受ける必要がある。合併症を避けるため、指導のもとで血糖降下プログラムを調整する!
こんにちは、ご質問にお答えします。まず最初に、高血糖=糖尿病ではないことをはっきりさせておく必要があります。血糖代謝には、正常血糖、空腹時血糖障害、耐糖能障害、糖尿病の4つの主な状態があり、後者の3つの状態は病的な状態であり、血糖が異常に高い状態ですが、糖尿病が発症して初めて、一連の合併症を引き起こします。例えば、ある時期に比較的多量の甘いものを食べると、確かに食後数日間は血糖値が上昇するが、膵臓のβ細胞は正常に機能しているため、過剰に摂取した糖分は数日以内に分泌されるインスリンによって正常値まで下がる。糖尿病の合併症について学ぶ前に、糖尿病の診断と類型について理解しましょう。

糖尿病とは, 糖尿病の種類
糖尿病は、インスリンの分泌と作用の欠陥によって引き起こされる、慢性的な血糖値の上昇を特徴とする代謝疾患群である。糖尿病は原因別に1型糖尿病、2型糖尿病、妊娠糖尿病、その他の特殊型糖尿病に分類される。
1型糖尿病:発症年齢が比較的若く、通常30歳未満であり、急激な発症によりインスリンβ細胞の絶対量が不足し、三多くて一少の明らかな症状(飲酒量増加、排尿量増加、食事量増加、体重減少)がみられ、一部の重症患者でもケトン尿症やケトアシドーシスの症状を伴う;
2型糖尿病:慢性に発症し、多くは診断の2年以上前から糖尿病の既往があるが、発見されない。一般に2型糖尿病患者には肥満が多く、黒色表皮腫や多嚢胞性卵巣症候群を合併する人もいる;
妊娠糖尿病:妊娠中に発見または発症した、さまざまな程度の耐糖能異常や糖尿病による高血糖で、出産後は大部分が正常血糖に戻る;
その他の特殊なタイプの糖尿病:このタイプの糖尿病は、膵臓腫瘍の手術後、膵臓の大部分が摘出され、膵島β細胞が大幅に減少し、その結果、血糖値が上昇するなどの特殊な病因によるもので、成長ホルモン腫瘍、成長ホルモンやグルココルチコイドの増加をもたらすコルチゾリズムなどの内分泌疾患も糖尿病を引き起こすことがある;
糖尿病の診断方法
糖尿病血糖値:空腹時血糖値7.0mol/L以上,またはOGTT2時間後血糖値11.1mol/L以上。
糖尿病の診断は、3増1減の明らかな症状に加え、以下のランダム指標(1、ランダム血糖値≧11.1mol/L、2、空腹時血糖値≧7.0mol/L、3、ブドウ糖負荷(OGTT)後2時間血糖値≧11.1mol/L)のいずれかを呈した場合に確定した。
明らかな3項目以上の症状がない場合は、2項目以上の血糖値異常(空腹時血糖値7.0mol/L以上、OGTT2時間後血糖値11.1mol/L以上)があれば糖尿病と診断される;
糖尿病が合併症を引き起こす理由
糖尿病の合併症は、高血糖、遺伝的要因、血中脂質、血圧、罹病期間、肥満の程度、喫煙の有無など、さまざまな要因に影響されるが、私たちがよく経験する慢性合併症は、主に血糖値の変動と密接な関係があり、血糖値の変動が大きいほど慢性合併症が発生する可能性が高く、予後も悪くなる。
糖尿病性腎症:高血糖は過灌流を引き起こすので、糸球体は高濾過状態になり、長期的な毛細血管壁圧の上昇は糸球体上皮細胞の剥離と蛋白濾過の増加を招き、次いで繋膜細胞の膨張と間質の増殖が起こり、最終的に糸球体硬化症が発生する;
糖尿病性網膜症:長期にわたる高血糖は網膜毛細血管の内皮細胞を損傷し、正常なバリア効果を失わせる;
心血管疾患と脳血管疾患を合併した糖尿病:相対的なインスリン分泌不全とインスリン抵抗性を有する2型糖尿病患者は、体糖代謝障害、長期的な高血糖、血管内皮細胞損傷、血液粘度上昇、血小板機能異常をもたらし、これらの変化は直接的または間接的に動脈硬化の発生に関与し、最終的に心血管疾患と脳血管疾患につながる。

糖尿病患者のほとんどは、心血管アテローム性動脈硬化症または糖尿病性腎症で死亡するため、血糖コントロールは糖尿病患者にとって最優先事項となっている。糖尿病患者の合併症をできるだけ遅らせ、減らし、生活の質を向上させるためには、血糖値を正常範囲内に保つだけでなく、血糖値の大きな変動を避けることが重要である。
私はハオ博士です。上記は私のささやかな意見ですが、少しでもお役に立てれば幸いです!
 高血糖は必ずしも糖尿病を示すものではなく、一過性の血糖上昇、空腹時血糖障害、耐糖能異常などが考えられるが、いずれも糖尿病の診断基準を満たすものではない。一般に、血糖コントロールが悪く、血糖値が比較的高い状態が長く続く糖尿病患者は、一連の合併症を引き起こす可能性がある。主な要因は以下の3つになるだろう。
高血糖は必ずしも糖尿病を示すものではなく、一過性の血糖上昇、空腹時血糖障害、耐糖能異常などが考えられるが、いずれも糖尿病の診断基準を満たすものではない。一般に、血糖コントロールが悪く、血糖値が比較的高い状態が長く続く糖尿病患者は、一連の合併症を引き起こす可能性がある。主な要因は以下の3つになるだろう。
1.血管損傷
血糖値が高い状態が長く続くことを想像してほしい。これは、体の組織や臓器が砂糖水に長く浸かっているのと同じことである。第一に、太い血管が硬化して高血圧を引き起こし、第二に、細い血管や微小血管にも病変が生じ、糖尿病性腎症や網膜症などの合併症を引き起こす。

2.感染要因
高血糖が長く続くと糖尿病患者の抵抗力が低下するため、さまざまな感染症にかかりやすくなる。感染症はひいては体の免疫システムを悪化させ、糖尿病性足などの合併症を引き起こす可能性がある。
3.薬物要因
多くの糖尿病患者は、さまざまな血糖降下剤を同時に服用する必要があり、また、ある血糖降下剤が無効な場合には別の血糖降下剤に切り替える必要があるが、これは肝臓や腎臓にダメージを与えやすく、関連する合併症を引き起こし、血糖値の変動を悪化させる。
代謝の過程で、グルコース低下薬が血糖を脂肪にも変えることは注目に値する。これらの脂肪は血管壁に沈着し、動脈硬化や血栓症の引き金となる。したがって、糖尿病患者は血糖と血中脂肪のコントロールを強化し、害の発生を避けるために科学的かつ積極的な治療を受ける必要がある。
ありがとうございます!空腹時血糖測定値が11ポイントと高い場合は合併症の可能性がありますので、詳しくは病院で相談して確認したほうがよいでしょう。

この質問は、糖尿病の合併症とは何かということに関連している。高グルコース毒性による主なダメージは、心臓血管系、微小血管系、末梢神経系であり、これが一連の合併症を引き起こす:
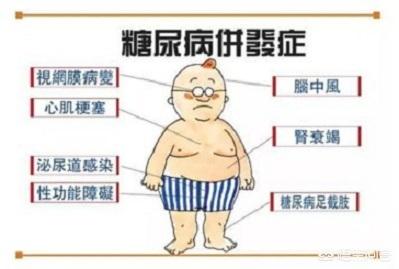
1.糖尿病性網膜症、糖尿病性白内障、糖尿病性ぶどう膜炎などの糖尿病性眼疾患は、急激な視力低下や不眠を引き起こすほど深刻である;
2、糖尿病性腎症は、一般的な腎臓病と比較して、糖尿病性腎症患者の水腫と蛋白尿の問題はより深刻であり、多くの尿毒症患者は糖尿病性腎症の発症である;
3、糖尿病の足は、傷が治癒することは困難であり、すべての後期潰瘍、感染症、骨髄炎やその他の問題の発生は、切断治療のための深刻な必要性;
4、糖尿病性心臓病、糖尿病患者は冠状動脈性心臓病の発生率が高い、多くの患者は神経病変のために、狭心症の症状は明らかではない、心臓発作の後、より危険である;
5、糖尿病脳血管疾患、糖尿病は脳動脈硬化につながる、患者は神経衰弱の症状が現れる;糖尿病患者も脳卒中人口の発生率が高い、患者の初期症状の発症は明らかではない、しばしば病気の治療が遅れる。
6.末梢神経障害。主に感覚異常が現れ、外部からの刺激や傷害に適時に反応したり、予防したりすることができない。
上記はすべて糖尿病がもたらす慢性合併症であるが、高血糖状態はケトアシドーシス、乳酸アシドーシス、高スモーラー性高血糖などの急性合併症ももたらし、意識混濁、昏睡、ひどい場合には死に至ることもある。
血糖コントロールが良好ではない合併症を取得し、血糖値が高すぎないことを感じていない、今短期的な何も不快ではない、真剣にそれを取らない、合併症の時間などの蓄積がトラブルになります......
(i) 急性の重篤な代謝障害
(ii)感染症:糖尿病性疾患は種々の感染症に罹患しやすく、血糖コントロール不良の患者ではより重篤でコントロールが困難である。
(c)慢性合併症:例えば、糖尿病性腎症、糖尿病性網膜症、心臓微小血管症、虚血性脳卒中、神経障害、糖尿病性足症など。また、白内障、緑内障、皮膚病などを引き起こすこともある。
糖尿病は動脈硬化など多くの疾患の独立した危険因子である。
糖尿病患者にとっては、血糖値をコントロールしなければならない。
糖尿病性ケトアシドーシス:①高血糖は、血液パドルの浸透圧を上昇させ、細胞内脱水を引き起こす。血液パドルの浸透圧が上昇すると、浸透圧利尿が起こり、大量の水分と電解質が奪われ、水分と電解質の障害が起こる。脂肪分解の促進 ③高ケトン血症:脂肪分解の促進により、アセトン、ヒドロキシ酪酸、アセト酢酸などのケトン体が大量に生成され、体内に過剰に蓄積し、体内の代償能力を超えて、アシドーシスが起こる。水と電解質の障害:高血糖による浸透圧利尿;脂肪とタンパク質の分解により、尿から大量の酸性産物が排出され、大量の水分が奪われる;飲料水不足、吐き気、嘔吐の患者は脱水に陥り、血中カリウム、血中リン、ナトリウムの体内濃度が低下する。つまり、長期的な高血糖は、心臓病、高血圧、網膜症、糖尿病性腎症、糖尿病性下肢血管疾患と糖尿病性足、糖尿病性脳血管疾患、骨粗しょう症などのさまざまな合併症を誘発する。定期的、体系的な治療を遵守し、血糖コントロール、厳格な食事管理の良好な状態で、積極的に高血圧、高血糖、肥満、喫煙や他の危険因子を排除し、キーの合併症の効果的な削減と予防のために確保するための治療を中断しない。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。