高血圧患者と糖尿病患者の両方で「蛋白尿」を調べることが重要なのはなぜですか?
高血圧患者と糖尿病患者の両方で「蛋白尿」を調べることが重要なのはなぜですか?
なぜ高血圧や糖尿病の人は蛋白尿に注意しなければならないのか?実は、高血圧と糖尿病は心臓、脳、腎臓にダメージを与えるのです。前回までは、高血圧や糖尿病が心臓や脳に与えるダメージについてよくお話ししましたが、今日は高血圧や糖尿病が腎臓に与えるダメージについてお話ししましょう。
まず、高血圧や糖尿病が腎臓にダメージを与えていることをどのようにして調べるのでしょうか?最も一般的な検査項目のひとつに蛋白尿があります。 高血圧と糖尿病があり、同時に蛋白尿が認められれば、基本的に腎臓に障害があるかどうかを考えることができます。
腎臓は人体で最も重要な臓器であり器官であり、何千もの糸球体から構成されている。ここで糸球体は腎臓の最も貴重な個々の単位であり、糸球体をふるいのように考えることができる。糸球体は血液代謝の老廃物を漏出させ、後に腎尿細管が漏出した物質の一部を再吸収して戻す。
高血圧と糖尿病の大きな危険性は、腎臓の糸球体のふるい穴を大きくして、血液中のタンパク質が漏れ出してしまうことである。これが、高血圧や糖尿病が腎臓に及ぼす危険性を理解する方法であり、最も一般的な言い方である。わかりやすく言えば、高血圧や糖尿病は腎臓のふるい穴を大きくし、本来漏れ出してはいけない重要な物質を漏れ出させてしまうのである。
医師にとって、この蛋白尿という指標は、腎臓がダメージを受けているかどうかの重要なサインと考えることができる。もし高血圧と糖尿病の患者が蛋白尿の出現を見たら、腎臓に障害があるかどうかをさらにチェックするかどうかを検討することができ、同時に腎不全に発展しないように、腎臓を保護するための関連治療を積極的に行う必要があります。この時、血圧と血糖のコントロールもより厳しくなります。もし患者が耐えられるなら、血圧を130/80mmHg以下にコントロールし、薬剤の選択はサルタンタイプの降圧剤とプリロセック降圧剤に傾けることを提案する。
結局のところ、張医師は、すべての高血圧患者と糖尿病患者が血圧と血糖をコントロールできるようになり、腎臓がダメージを受けず、タンパク尿にならないことを望んでいる。
高血圧や糖尿病のコントロールが不十分な状態が長く続くと、腎臓病になる。
単純な高血圧や単純な糖尿病であることもあれば、高血圧に糖尿病が合併していることもあり、初期の段階で発見されずにコントロールされずに、最終的に腎臓病に至ることもある。
糖尿病性腎症は、糖尿病の全身性微小血管症の併存疾患の一つであり、そのため、糖尿病性腎症の発生は、糖尿病性網膜症や末梢神経障害などの他の臓器やシステムの微小血管症と組み合わされることが多い。糖尿病性腎症は、1型糖尿病患者では、そのほとんどが病気の初期に約10~15年間発症するが、2型糖尿病患者では、糖尿病性腎症がより短期間で発症するが、これは、年齢と、より多くの他の疾患との同時の組み合わせに関連している。基础疾病有关。
微量アルブミン尿は初期の糖尿病性腎症の臨床診断の主な手がかりであるため、1型糖尿病患者に対しては、発症後5年目に尿中微量アルブミンのスクリーニングを行う必要があり、2型糖尿病に対しては、糖尿病と診断されると同時に検査を行う必要がある。ただし、陽性であるだけでは持続性微量アルブミン尿の診断は確定しないので、3~6ヵ月後に再検査を行い、3回の検査のうち2回が陽性であれば診断が確定し、陰性であれば1年に1回検査を行う必要がある。
高血圧と腎症は、互いに影響し合う一対の幸福な敵である。積極的にコントロールされない長期の一次性高血圧は、腎臓の構造的・機能的障害を引き起こす可能性があり、良性高血圧性腎硬化症と悪性高血圧性腎硬化症に分類される。
腎臓そのものは、体内の毒素をろ過し、余分な水分やナトリウムを尿として排泄し、タンパク質や血球などが血管から漏れ出るのを防ぐ役割を担っている。高血圧になると、血管内の血液の圧力が高まり、タンパク質が尿中に漏れ出す。 タンパク質が漏れ出すと、腎臓の濾過システムにダメージを与える。いったんタンパク質が漏れ出すと、腎臓の濾過システムにダメージを与えることになる。 高血圧が長期間うまくコントロールされないと、引き起こされた構造的なダメージはなかなか元に戻らず、腎臓の機能は徐々に低下し、慢性腎不全にまで至り、最後の深刻な段階が尿毒症である。
中国の非透析慢性腎臓病患者の高血圧有病率は67.3%〜71.2%であるのに対し、透析患者の高血圧有病率は91.7%と高い。
このような症状を伴う高血圧が長く続く場合は、腎臓病を疑ってください:
重度の水腫:水腫が最初の症状であることが多く、著明な全身水腫と指圧による圧痕がみられる。重症の患者は水胸と腹水を伴うことがあり、水胸と腹水が多い場合は呼吸困難を引き起こすことがある、脐疝または鼠径ヘルニア。
大量の蛋白尿:大量の蛋白尿はネフローゼ症候群の最も顕著な症状である。尿蛋白質的なほとんどが++~+++、成人の1日尿蛋白排泄量≧3.5g/日、ほとんどが選択的蛋白尿。
低蛋白血症:血漿蛋白が減少し、血清アルブミンが30g/L未満、重症例では10g/L未満となる。
高血圧性腎症の病期分類:
ステージI-微量アルブミン尿ステージ:尿中アルブミン排泄率の異常を特徴とする。腎機能は正常で、尿ルーチン蛋白は陰性;
II期-臨床的蛋白尿期:日常的な尿蛋白陽性、24時間尿蛋白定量0.5g以上、腎機能正常を特徴とする。
III期-腎不全期:非透析期、透析期(尿毒症期)。
長期の高血圧や糖尿病を積極的かつ厳密にコントロールしないと、腎臓障害の重要なマーカーである蛋白尿が起こることがある。そのため、長期の高血圧や糖尿病は、血圧や血糖値をモニターするだけでなく、尿蛋白も定期的にチェックする必要がある!
高血圧や糖尿病の患者さんは、定期的に尿蛋白検査を受けなければならないと医師から言われるでしょう。なぜ両疾患の尿蛋白検査が重要なのでしょうか?
両疾患とも糖尿病性腎症や高血圧性腎症と呼ばれる腎臓の障害を起こすことがあるからである。 腎臓の障害が起こるということは、これら2つの原疾患の病態の程度が悪化していることを示すと同時に、尿ルーチン中の尿蛋白は血糖や血圧にさらに影響を及ぼすため、尿ルーチンは両疾患において非常に重要な検査項目であり、定期的な再検査が必要である。
蛋白尿は腎臓障害の徴候であり、正常な尿中にも少量の低分子蛋白が認められる。しかし、通常の尿検査では検出されない。
腎臓が病的状態にある場合、糸球体基底膜は一連の変化を受け、機能的腎単位が虚血と低酸素状態であるように、障害された局所微小循環障害、糸球体毛細血管の内皮細胞への損傷、内皮細胞の損傷、腎透過性が増加するように、タンパク質が表示されます。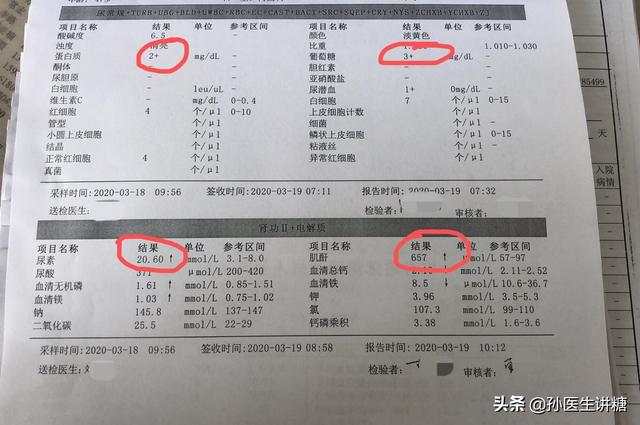
蛋白尿は腎臓の典型的な症状だが、尿蛋白の漏出量が腎臓病の重症度を反映するわけではない。
蛋白尿の臨床的意義は非常に複雑であり、臨床的に一般的な持続性蛋白尿は、腎臓の実質的な障害を意味することが多い。 蛋白尿が多量から少量に変化した場合、腎臓病が改善したことを示す場合もあれば、糸球体腎炎の大部分を占める線維化により、濾過される蛋白の量が減少し、腎機能が日に日に悪化していることを示す場合もある。
したがって、腎障害の重症度を判断するには、蛋白尿だけでは測定できず、尿蛋白の量や期間だけでなく、全身の状態や腎機能検査も総合的に考慮する必要がある。
医師はまた、病気の時期によって異なる尿蛋白や腎機能に応じて、食事、運動、薬物療法を患者に指導する必要がある。
例えば、蛋白質は、糖尿病患者は単純な高血糖で、腎臓の損傷はなく、尿中微量アルブミンと蛋白質は陰性で、一日の蛋白質摂取量は標準体重の1.0-1.2g/kgであるが、尿中蛋白質がある場合、蛋白質摂取量は0.8-1.0g/kgに減らすべきであり、腎臓の損傷がより深刻で、腎不全がある場合、0.6-0.8g/kgに減らすべきである。0.6-0.8g/kgである。
腎障害がなければ、尿蛋白、尿中微量アルブミン、尿蛋白クレアチニン比、腎機能検査は6カ月に1回、腎障害があれば3カ月に1回、腎不全になれば数日に1回の検査が必要である。
私は太陽博士は、砂糖について話して太陽博士に注意を払う、より質の高い健康知識を学び続け、好きなように助けてください、質問がメッセージを残してください、返信されます!
高血圧患者と糖尿病患者の両方で「蛋白尿」を調べることが重要なのはなぜですか?
こんにちは、ご質問にお答えできてうれしいです。私の答えがお役に立てば幸いです!
高血圧や糖尿病の人が蛋白尿に注意しなければならないのは、蛋白尿が腎臓病の徴候だからです。いったん蛋白尿が起これば、腎臓に問題が起こり始めたことを意味し、この状態は通常、不可逆的な腎臓障害となります。腎臓病は、糖尿病と高血圧の一般的な合併症の一つであり、特に糖尿病性腎症は、一度蛋白尿が生じると、血糖をコントロールせずに発症させると、「尿毒症」に至る可能性が非常に高くなります。
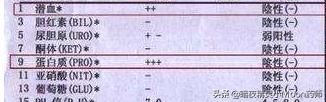
関連データによると、糖尿病は末期腎臓病の原因の一つであり、「尿毒症」発生の大きな原因の一つであり、将来的には尿毒症の主な原因になる可能性が予測されている。
私たちの村にもいくつか例があります。当時、彼は糖尿病を患って15年になるが、あまり教育を受けていなかったため、血糖値のコントロールがうまくいかず、私は彼に付き添って腎機能と尿検査を行った。その時、腎機能は問題なく、尿蛋白は2+であったので、私は彼に注意を払い、血糖をコントロールし、腎臓を温存する治療が必要であることを告げた。その後、彼は何も違和感を感じなかったので、彼は気にせず、その後、彼は定期的に見直すように言われているが来なかった。2年以上の後、ある日いくつかの疲労、チェック腎機能、クレアチニン210、尿蛋白3 +、この速度によると、それは尿毒症に数年かかることはありません。それから数年後、定期的に透析を受けている。もし、積極的腎治療を開始し、蛋白尿をコントロールしていれば、こんなに早く尿毒症を発症することはなかっただろうし、おそらく10年以上遅らせることができただろう。
だからこそ、「尿毒症」のリスクを恐れて「蛋白尿」に注意することが重要なのである。
だから、糖尿病と高血圧の患者は、ああに注意を払う必要があります。通常、排尿時に「泡」が長く続くかどうか、尿が赤くなるかどうか、体がむくむかどうかなどを見て、そのような状況が発生した場合は、速やかに病院に行って腎機能と尿のルーチンをチェックする必要があります。
最後に、皆さんの健康を祈ります!
ドクター・シャドーです。高血圧や糖尿病の患者さん、なぜ『蛋白尿』に注意しなければならないのでしょうか?高血圧や糖尿病の患者さんは、腎臓にダメージを受けますから、蛋白尿があるということは、腎臓がダメージを受けている、病気が進行しているということです。蛋白尿がある状態からない状態になれば、その状態はコントロールされているということです。ですから、蛋白尿に注意することは、高血圧や糖尿病の重症度を検出する指標にもなるのです。
高血圧、糖尿病、高脂血症は中高年の「三高」に属する。三高は高齢者だけのものではなく、ますます多くの若者が三高を経験している。高血圧と糖尿病は心血管に大きな影響を与える。両疾患はそれ自体も恐ろしいが、高血圧性脳出血、高血圧性心疾患、高血圧性腎症、動脈瘤や動脈閉塞を引き起こす高血圧など、引き起こす合併症が深刻である。糖尿病患者は感染症にかかりやすく、傷は治りにくく、目への影響や腎臓へのダメージなど、微小血管へのダメージは大きい。
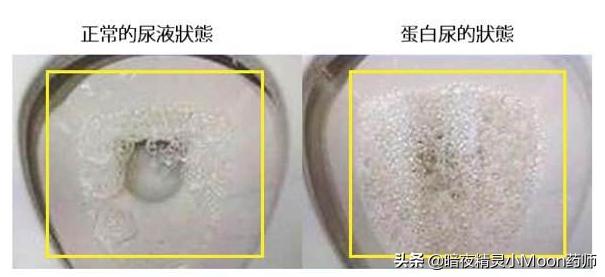
通常の尿にはタンパク質は含まれていないが、腎機能が低下して血液が腎臓で濾過されると、タンパク質が尿中に漏れ出し、最終的に排泄される。肉眼で見えるのはもっと泡です。タンパク質が少なければ、肉眼では見えないかもしれませんが、定期的な尿検査で検出することができます。高血圧や糖尿病の方が定期尿検査をして蛋白尿が見つかった場合は、高血圧や糖尿病のコントロールがうまくいっていないことを意味しますので、お薬の量を調節したり増やしたりする必要があります。薬の量は専門医の指導のもとで調整する必要があり、自己判断で止めたり増やしたりしてはいけません。また、過去に蛋白尿があったにもかかわらず、現在は蛋白尿がない場合は、病状が改善している可能性があります。
したがって、糖尿病や高血圧の人は蛋白尿に注意する必要がある。上記の2つの病気だけでなく、全身性エリテマトーデスやリウマチ性免疫疾患など、腎臓に障害を与える可能性のある病気はすべて、日常的に尿検査をして腎臓に障害がないかどうかを確認する必要があります。
僕はドクター・リトル・シャドウだから、医療についてもっと知りたければフォローしてくれ。
蛋白尿に注意する必要があるのは、高血圧や糖尿病患者だけでなく、多くの急性疾患や慢性疾患を持つ患者もまた、蛋白尿の存在に注意する必要がある。
蛋白尿は腎臓病の重要な症状である。もちろん、蛋白尿が出たら、まず生理的蛋白尿か病的蛋白尿かを確認する必要がある。もし病的蛋白尿であれば、慢性腎臓病が合併していることになります。
一方、高血圧と糖尿病はどちらもメタボリックシンドロームの一部である。メタボリックシンドロームの高脂血症。実は、高尿酸血症もメタボリックシンドロームの範疇に入ると私は考えてきた。
医学的統計調査によると、ほとんどすべてのメタボリックシンドロームが腎病変を引き起こすことが判明している。
腎障害を引き起こす可能性のある様々な代謝症候群。例えば、高血圧は高血圧性腎障害につながる可能性があり、血圧を効果的にコントロールして腎臓を守ることができなければ、さらに危険な腎臓病、あるいは腎不全や尿毒症につながる可能性もあります。
例えば、糖尿病は糖尿病性腎症を引き起こす可能性がある。一般に、糖尿病患者の20〜30パーセントが糖尿病性腎症である。わが国では、尿毒症性透析患者の15パーセントが糖尿病性腎症によるものです。これは全透析患者の中で2番目に多い数である。
例えば、高脂血症と肥満の患者は肥満関連腎症になる可能性がある。例えば、高尿酸血症と痛風の患者は痛風性腎症などを引き起こす可能性がある。
したがって、メタボリックシンドローム患者は、積極的かつ早期に治療すれば、腎臓病の発症を抑えることができる。
蛋白尿に注意する目的は、腎臓障害の可能性を早期に発見するためでもある。腎臓病変の早期治療を積極的に行う。

高血圧患者でも糖尿病患者でも蛋白尿に注意すべきなのは、尿検査のルーチンで必須の検査であり、腎臓の病気や病態を診断するための最も重要なルーチンの指標の一つだからである。
尿蛋白定性検査は、半定量法またはプラス記号法で尿蛋白の量を測定するもので、腎機能に問題があるかどうか、問題の程度を判断し、理解するために使用されます。
周知のように、高血圧と糖尿病の患者は、腎臓病になりやすい2つのハイリスクグループであるため、患者は通常、問題を早期に発見し、対応する治療を実施するために、「蛋白尿」に細心の注意を払っている。
とはいえ、なぜ尿タンパク検査が必要なのか?
1.病理学的要因:
尿たんぱくプロファイリングの結果が陽性であった場合は、その旨を記載し、さらなる検査または再検査を実施すべきである。
陽性が続く場合、特にプラスアルファの徴候がある場合は、急性腎炎、慢性腎炎、腎盂腎炎、腎結核、腎腫瘍、さまざまな原因によるネフローゼ症候群、全身性エリテマトーデス、糖尿病性腎症、尿路の炎症、腎移植後の拒絶反応などの可能性が示唆されます。
蛋白尿は、高熱、高血圧、膀胱炎、尿道炎、腫瘍、骨髄腫、輸血反応など、特定の病的反応の結果生じることもある。
2.生理学的要因:
妊娠中、激しい運動後、寒冷、ストレス、体位の変化、思春期の急成長期など、一時的に尿蛋白が陽性になることがある。
3.その他の要因
尿蛋白が時々陽性になる場合は、生理学的要因を除外し、内科医に相談するか、原因を特定するために他の検査を受ける必要がある。
尿中マイクロアルブミン測定とは?
糖尿病性腎症の初期の変化は、糸球体基底膜の肥厚、濾過孔の拡大、電荷障壁の消失であり、分子量の小さい血漿アルブミンが尿中に濾過されやすくなるため、尿中微量アルブミン排泄率は初期の糖尿病性腎症の診断に重要な指標となる。
初期の糖尿病性腎症の診断には以下の基準が用いられる:
1.朝の尿6mlで測定した尿アルブミンが20mg/Lを超える。
2.朝尿6mlで測定した尿中クレアチニンに対する尿中アルブミンの比:男性≧2.5mg/mmol、女性≧3.5mg/mmol。
3.24時間尿、12時間尿または8時間尿を採取し、24時間尿中アルブミン排泄率を測定する。排泄率が臨界レベル(20mg/24時間程度)であれば、1~6ヵ月にわたって24時間尿を日を変えて3回採取し、尿中アルブミンを測定する。
2回が30~300mg/24時間、または3回の平均が30~300mg/24時間であれば、微量アルブミン尿と診断できる。
最後に、楊看護師は次のように指摘した:糖尿病患者であれ、高血圧患者であれ、長期間の微量アルブミン尿は腎臓に良くないので、腎臓病でない患者は少なくとも1年に1回、24時間尿の微量アルブミンをチェックし、腎臓病が見つかった患者は、医師の指示に従って定期的に病院に行って検査を受け、腎臓病の発症を観察しやすくする必要がある。
蛋白尿とは、その名の通り、尿に蛋白が混じっている状態である。尿に蛋白が出ないのは当然である。そして、尿中にタンパク質があるということは、腎臓に問題があることを示している。腎臓の問題を引き起こす問題はたくさんあるが、高血圧や糖尿病も蛋白尿の主な原因である。
高血圧と腎臓
腎臓は余分な水分やナトリウムを尿として排泄する一方、タンパク質や血球などが外に漏れるのを防いでいる。高血圧の場合も腎臓に悪影響を及ぼす。高血圧は血管内の血液の圧力を高め、尿中にタンパク質を漏出させます。 タンパク質が漏出すると、腎臓のろ過システムに損傷を与え、タンパク尿が起こります。
高血圧の人は、多くの場合、一次性高血圧で、治療法がなく、長期間の薬物療法が必要です。薬を服用する目的は、血圧を下げるだけでなく、高血圧によって引き起こされる合併症を軽減するためでもある。高血圧のコントロールが不十分な状態が長く続くと、引き起こされた構造的障害を回復させることは難しく、腎機能障害が徐々に現れ、慢性腎不全にまで至り、その最終的な深刻な段階は尿毒症である。

糖尿病と腎臓
糖尿病は表向きは血糖値の上昇であるが、糖尿病で最も恐ろしいのは合併症の発症である。糖尿病の合併症には、急性合併症と慢性合併症がある。糖尿病が引き起こす血管障害のうち、糖尿病病変を引き起こすのが微小血管障害である。
糖尿病は糸球体微小血管症、腎動脈硬化症、再発性または慢性腎炎などの腎病理を引き起こす。発症率は20〜40%である。多量の蛋白尿、糸球体濾過量の減少、高血圧が特徴である。糖尿病による腎症は5つの段階に分けられ、III期に達すると微量蛋白尿を示すようになり、これ以上の進展を防ぐための重要な時期である。もし元に戻せなければ、ステージIVに入り、持続的な蛋白尿を伴い、最終的には腎不全に至る。
実際、高血圧や糖尿病が蛋白尿を引き起こし、腎臓の健康を損なうだけでなく、高尿酸も腎臓病を引き起こす。これらの病気は、合併症を避けるために、適切な時期に治療することが重要です。
一般に、長期にわたる糖尿病や高血圧は腎障害を引き起こし、その結果、糖尿病だけでなく高血圧も悪化させることがあり、腎障害を監視する指標のひとつが蛋白尿である。
[専門医がお答えします]

高血圧であれ糖尿病であれ、最大の害は血管の損傷にあり、これが動脈硬化とプラーク形成を引き起こす主な要因である。病気になった血管は、血流の障害や血管自体が "強い "程度が大幅に減少し、組織や臓器のその血液供給によって、病気の発生まで、血液や酸素の不足と機能低下のためにされ、心血管疾患や脳血管疾患の発生の結果である。
腎臓は体内の代謝老廃物を排泄する主な臓器であり、無数の細い血管で構成されたフィルターに似ている。腎臓を流れる血液は濾過され、さらに血球や大きな分子のタンパク質が濾過され、体内の有益な物質が濾液に再吸収され、残りは体外に排泄される尿になる。

尿中の蛋白質が多ければ多いほど、腎臓の小血管の損傷が深刻で、再吸収機能が悪化し、血管病変がある程度まで進行すると、腎臓は代謝老廃物を体外に排出できないだけでなく、生物は蛋白質などの多くの物質を必要とし、毒性の蓄積によって引き起こされる体内の代謝老廃物、生物の栄養不足によってもたらされる多数の有益な物質の損失は、身体の機能が正常であることができない、つまり、多くの臓器不全と生命を脅かす。身体の機能が正常に働かなくなり、多くの臓器が機能しなくなり、生命が危険にさらされる。
したがって、高血圧や糖尿病の人々は、蛋白尿が発生したかどうかに注意を払う必要があり、介入と治療を与えるためにタイムリーな措置を講じなければならない、早期の腎臓の損傷を逆転させることができ、一度不可逆的な病変の期間を補うために腎不全は、透析や腎移植をしなければならない体内の毒素を排出するために体を助けるために、この期間には、これが唯一の方法です。
高血圧や糖尿病の人は、定期的に尿検査を受け、蛋白薬の存在を明らかにする必要がある。腎臓障害の早期発見には、より感度の高い尿中マイクロアルブミン検査がよく使われる。 この検査は、定期尿検査よりも感度が高く、定期尿検査で蛋白が検出されない場合でも、微量の蛋白を検出でき、蛋白の量を定量化できる。高血圧や糖尿病の人は、少なくとも年に1回は尿中マイクロアルブミン検査を受けることが推奨されています。
この答えがあなたのお役に立てれば幸いです。注目をクリックし、メッセージを残すことを歓迎します。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。