合併症を引き起こしやすい血糖値は、食前と食後でどの程度になるのか?
合併症を引き起こしやすい血糖値は、食前と食後でどの程度になるのか?
私は医学博士、研修医、人間の健康の利益のために医学知識の普及を専門としています、あなたが詳細をお知りになりたい場合は、私に注意を払ってください、質問がメッセージを残すことができる、応答します!
合併症を引き起こしやすい血糖値は、食後と食前でどの程度になるのか?

糖尿病というと、血糖値が上がるだけで、たいした害はないと思っている人が多いかもしれない。しかし、糖尿病患者の中には、糖尿病の偉大さに気づいたときには、すでに少し遅かったと思います。このとき、足のしびれ、視力低下、足の切断など、糖尿病の合併症が起こるかもしれないからです。今日は、糖尿病患者が合併症を起こしやすい血糖値についてお話ししましょう。
1.血糖コントロールの医学的目標値から始めよう:
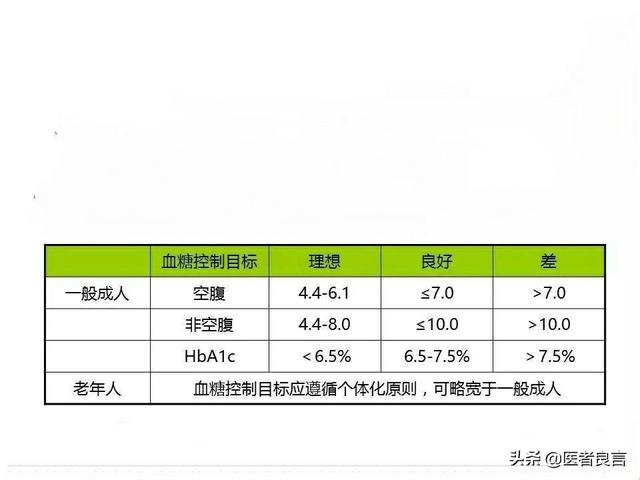
現在、糖尿病患者の血糖コントロールの医学的目標は、空腹時血糖4.4-7mmol/L、食後血糖コントロール<10mmol/L、不規則血糖<10mmol/L、糖化ヘモグロビン比<7%である。
ここで注意しなければならないのは、空腹時血糖とは、少なくとも8時間、水分は摂らずに食事を摂らないことと定義され、この基準を満たした人だけが空腹時血糖と呼ぶことができ、そうでない人は不規則血糖または食後血糖であるということである。
この数値は特定の専門家の言葉ではなく、多くの調査や研究に基づいて目標値を設定したもので、この目標値まで血糖をコントロールできれば、糖尿病による合併症のリスクは小さくなる。
2.糖尿病患者の血糖コントロールが正常値よりやや高いのはなぜか?
糖尿病患者の多くがこの質問を持っている可能性があります、これは主に糖尿病患者が糖尿病になる理由は、血糖異常を調節する体の能力であるため、高血糖になりやすいので、当然、低血糖にもなりやすい。
血糖値の正常値は3.9~6.1mmol/L、食後血糖値は7.8mmol/L未満である。
多くの人は低血糖反応について知らないかもしれないが、実はこの合併症はかなり深刻である。通常、脳はエネルギーを供給するためにブドウ糖を必要とするので、低血糖反応があれば、脳の機能も不十分となり、簡単に人の死につながるからである。
3.血糖コントロールの悪い人でも合併症を起こさない人がいるのはなぜですか?
ひとつ認めなければならないのは、人には個人差があるということだ。遺伝的に非常に強く、血糖値のコントロールが通常悪くても、明らかな合併症がほとんどない人もいる。
この時点で、誰かがこれらのいわゆる目標値は詐欺だと反論してくることが予想されるが、私は、これらの目標値は私が策定したものではない、合併症のない血糖コントロール不良の患者は、何の問題もなく3階から飛び降りるのと同じ推論に等しいと言いたい。特殊なケースから一般的な結論を導き出すことはできない。
また、血糖コントロールが悪くても合併症がない人がいるのは、おそらくその人がまだ長くないからで、その人が5年後、10年後にどうなっているかがわかると思いますので、注意が必要です。糖尿病合併症は比較的ゆっくりと進行するため、合併症が現れるまでに何年もかかることがあります。
最終まとめ:糖尿病患者は、空腹時血糖値が7mmol/Lを超え、食後血糖値またはランダム血糖値が10mmol/Lを超えると合併症を起こしやすくなる。
純粋に手入力で、それは簡単ではありません、あなたが書くことが賞賛を報いることができると思う場合は、懸念を指摘し、ご質問がある場合は、以下にすることができ、質問と答えを持っている......
糖尿病患者にとって、血糖値をコントロールし、糖尿病合併症のリスクを減らすことは、もちろん最優先事項である。というのはよくあることだ。私の友人はこの質問をしました:合併症が発生する前に、私はどのくらいの血糖値を超えることができますか?実際には、血糖値のような明確な値はありません、それはこの値を超えている限り、糖尿病の合併症が発生します、血糖値のコントロールのために、長期的な基準を維持し、安定した、最も重要である。
糖尿病の合併症から始めよう
糖尿病の合併症は、急性合併症と慢性合併症の2つに大別される。
急性合併症とは、高血糖がコントロールできなくなり、血糖値が著しく上昇した場合に、高血糖によって引き起こされる蛋白・糖・脂肪代謝の問題(ケトアシドーシス)や高浸透圧性昏睡のことで、緊急の治療が必要な急性の問題であり、空腹時グルコース、食後グルコースの有無に関係なく、またグルコース値が16.7mmol/Lを超える場合には、一般的に上記のような問題を伴う。糖尿病の急性合併症の危険がある。
それは糖尿病患者として、血糖値を16.7以下に保てばいいという意味だろうか?もちろんそうではない!血糖値を16.7以下に保つことは、急性合併症のリスクを減らすことを意味するだけで、慢性合併症をコントロールするにはまだ十分ではありません。
糖尿病の合併症よりも、高血糖の長期的な制御不良が慢性合併症につながることは注目に値する、糖尿病の慢性合併症は、2つのカテゴリのマクロ血管合併症と微小血管合併症が含まれ、糖尿病のマクロ血管合併症は、主に糖尿病高血糖の動脈血管の健康を危険にさらすことを指し、アテローム性動脈硬化症によって引き起こされるため、心血管や脳血管疾患のリスクによってトリガされ、糖尿病微小血管ながら糖尿病の微小血管の合併症は、小さな血管、毛細血管形成の悪影響の糖尿病を指し、関連する合併症、糖尿病性腎症、糖尿病性網膜症、糖尿病性足、糖尿病誘発性皮膚炎、末梢神経系疾患などによって引き起こされ、すべての糖尿病性微小血管病変の範囲に属しています。
糖尿病の慢性合併症は、心筋梗塞や脳梗塞などの心血管疾患や脳血管疾患、あるいは糖尿病による腎機能の低下や不全、網膜出血や失明など、一度発症すると決して小さな問題ではなく、生活の質や寿命にまで深刻な影響を及ぼすことがわかる。
血糖コントロールが合併症のリスクをどれだけ減らすか
糖尿病に関するヒトの研究は長年続けられており、特にここ数十年では、サンプル数が多く、10年以上数十年にわたる大規模な臨床研究が数多く実施されたことで、糖尿病に対する人々の理解もさらに深まり、合併症のリスクを減らすための科学的介入や血糖値のコントロールについても、徐々に理解が深まってきている。
現在、各国の糖尿病に関するガイドラインや専門家のコンセンサスは、2型糖尿病患者の血糖コントロール目標のほとんどは、目標として7.0%以下に糖化ヘモグロビンコントロールする必要があると指摘している、糖化ヘモグロビンこの指標は、いくつかの友人が非常に明確ではないかもしれませんが、これは2〜3ヶ月で私たちの血糖の平均的な制御を反映し、糖化ヘモグロビン値と比較して空腹時血糖値と食後グルコース測定のポイントは、私たちの長期的な血糖コントロールレベルをより反映している。空腹時血糖値や食後血糖値の測定値と比較すると、糖化ヘモグロビン値は長期的な血糖コントロールレベルをより反映している。 したがって、糖尿病で困っている友人たちは、日常的に血糖値をよく測定しながらも、定期的にこの値を測定し、自分自身の総合的な血糖コントロール状況を把握することをお勧めする。
7.0%以下の糖化ヘモグロビン制御は、もちろん、対応する空腹時血糖値と食後血糖制御目標があり、7.0%のレベルに糖化ヘモグロビンを制御したい、私たちの空腹時血糖値の要件は、一般的に7.0 mmol / L以下に制御されるべきであり、食後2時間の血糖値は10.0 mmol / L以上であってはならない。血糖値、食後血糖値、糖化ヘモグロビン値をすべて目標範囲内に長期間コントロールすることができれば、糖尿病合併症のリスクを大幅に減らすことができます。
糖尿病患者の大半は、この要件を満たす必要がありますが、既存の深刻な合併症のために、低血糖率の発生率が高く、糖尿病患者の自己管理能力の損失は、それは適切な血糖値の制御のレベルを緩和する必要がありますこの場合、まだ血糖値の厳格な制御でなければならない場合、それは低血糖の発生回数の増加によってもたらされる可能性があり、高血糖は健康に危険です。高血糖は健康に有害であり、低血糖も同様に心血管疾患や脳血管疾患を引き起こし、重度の低血糖も生命を脅かす可能性があります。このような状況に対して、患者のQOLと血糖コントロールの安全性を確保することを前提に、血糖コントロールをさらに強化し、患者の生命予後を改善することが究極の目標である。
強調する最後のポイントは、糖尿病の慢性合併症の制御は、単に血糖値の値に焦点を当てないでくださいこの値は、関連する合併症を制御するために、身体の健康のための包括的な規制のプロセスであり、例えば、心血管疾患のリスクの制御は、血糖値を制御する必要があり、血圧や血中脂質も制御する必要がありますが、また、生活の中で健康と心の良い状態を維持するために、喫煙やアルコール乱用、座りがちではないことです。運動はまた、心血管の健康に影響を与えるため、私は血糖コントロールが良いですが、どのようにまだ心臓発作を持っている、と言っていない?心血管の健康管理の介入の良い仕事をしたい、生活、多くの方法で慢性疾患の制御からでなければならず、ちょうどすべてが良好であることを血糖値を制御することはできません。
糖尿病合併症といえば、私がかつて管理した患者のことが一番印象に残っている:
70歳の王は、足の裏が骨折したため半月ほど入院していた。病歴を尋ねると、20年以上糖尿病を患っており、血糖コントロールが理想的でないことを知った。足の裏の皮膚は乾燥し、ひび割れを起こしていたが、彼はそれを深刻に受け止めていなかった。谁知,半个多月过去了,足底皮肤干裂现象并未好转,反而开裂破损,并出现感染现象,而且疼痛明显。これは老人の注意を引き起こし、病院に駆け寄った。
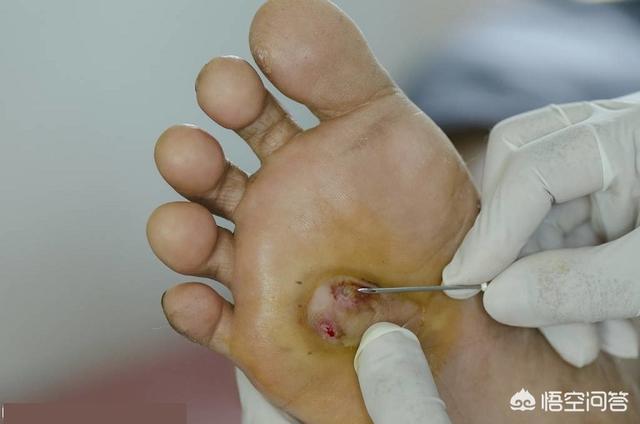
老人は非常に協力的で、定期的な治療の後、薬の変更を守り、2ヵ月後、老人の足はついに治り、退院した。この時、王さんは私の手を握って感慨深げに言った:糖尿病が怖いのではなく、合併症が怖いのだ!
糖尿病の合併症は、長期間にわたって血糖がコントロールできなくなるために起こる。そして、合併症が起こりやすくなる前にどの程度の血糖値に達するかは、すべての糖尿病患者にとっての関心事である。
実際、糖尿病には急性合併症と慢性合併症がある。急性合併症は主に一過性の高血糖に関係するもので、血糖が1リットル当たり16.7mmolを超えると簡単に起こる。一方、慢性高血糖は長期間の高血糖に関係するもので、一過性の高血糖とはあまり関係がない。
糖尿病患者の血糖コントロールの基準は以下の通りである:空腹時血糖4.4~7.0mmol/L、食後2時間血糖4.4~10.0mmol/Lこの範囲を超える血糖値は血糖値が異常に高い。
慢性高血糖には明確な定義はないが、主に長期間にわたる血糖コントロール不良を指す。これは軽度に見えるかもしれないが、急性高血糖に劣らず有害である。
糖尿病の急性合併症
血糖値が上昇した場合16.7ミリモル/リットルこれは、私たちの体が急性合併症に瀕していることを意味し、ケトアシドーシスや高血糖高浸透圧性昏睡などの急性合併症を起こしやすくなる可能性があるので注意が必要だ。この時期は血糖の利用が非常に悪くなるため、脂肪やタンパク質を分解してエネルギーを供給するようになる。
そしていったん血糖値が上がると30.0mmol/リットル血糖値がさらに高くなると、患者は昏睡、ショック、あるいは死に至ることもあるが、一般的にこの程度の高血糖は比較的まれである。
血糖コントロールが安定せず、10代に移行する人は要注意で、より注意深く監視し、適時にコントロールする必要がある。
糖尿病の慢性合併症
高血糖は糖尿病性大血管障害を引き起こしやすく、冠状動脈性心臓病、脳卒中、下肢血管閉塞、狭心症、心筋梗塞などの病態を引き起こす;
高血糖はまた、蛋白尿、むくみ、高血圧、腎低形成として現れる糖尿病性腎症のような微小血管にも関与し、失明の主な原因の一つである網膜にも関与する;
高血糖は末梢神経障害を伴う神経系にも関与し、この神経障害を回復させることは困難である。糖尿病足は一般的な臨床症状であり(冒頭の王氏の足は糖尿病足である)、足の潰瘍や感染という形で現れ、深部組織の破壊に至る。一度発症すると治療が非常に難しく、命を救うために切断手術を受ける人さえいる。

このような慢性合併症は一夜にして起こるものではなく、通常数年から10年にわたる長期にわたる高血糖の影響によって引き起こされる。
そのため、糖尿病と診断されたら、食前食後の高血糖を抑えるだけでなく、血糖をできるだけ安定させ、血糖値の変動を抑え、合併症の発症を可能な限り回避または遅らせるよう、積極的にコントロールする必要がある。
この回答が役に立ったら、「いいね!」を押して応援してください!
まず糖尿病患者の血糖コントロール目標から見てみよう:
正常血糖:空腹時血糖3.9-6.1mmol/L、食後2時間血糖4.4-7.8mmol/L。
糖尿病予備軍:空腹時血糖6.1~7.0mmol/Lまたは(および)食後2時間血糖7.8~11.1mmol/L
糖尿病:空腹時血糖>7.0mmol/L、または(および)食後2時間血糖>11.1mmol/L
成人患者の一般的な管理目標:
食前:80~140mg/dl(4.4~7.8mmol/l)
食後2時間:<180mg/dl(<10mmol/l)
睡眠前:100~140mg/dl(5.6~7.8mmol/l)
夜間3時:90mg/dl以上(5mmol/l以上)
低血糖が再発した場合は、管理目標を適切に引き上げる:
マーカー
食前:100~160mg/dl(5.6~8.9mmol/l)
妊娠している場合は、血糖値の目標値を適切に下げる:
食後:<120mg/dl(6.7mmol/l)
理論的には、血糖値が正常値より高い限り、どんなに高くても低くても、合併症が起こりやすく、人に害を及ぼす。 しかし、低血糖の発生を防ぐために、血糖値のコントロールは厳しすぎるべきではありません、結局のところ、低血糖は人間の脳に不可逆的な損傷を生成する高血糖よりもはるかに有害であり、もちろん、我々は非常に若い年齢であれば、高血糖に注意する必要があります。厳格なコントロールは、一言で言えば、血糖値が高いか低いかに関係なく良いことではありません、血糖値調整の値に害を引き起こすために特定の簡単ではありません個人的な調整を強調し、自分の血糖コントロールの目標を設定するには、各自の状況に基づいている必要があります結局のところ、2つの悪の少ない方!
糖尿病は、彼がより多くの合併症をもたらし、多くの人々が持っているか、または持っていることは容易であるどのくらいの血糖値に到達するために困惑しているので、なぜ驚くべきことですか?今日、小さな看護師ラオス胡は、簡単な答えを答えるためにあなたのため!
質問1:合併症の原因となる血糖値はどのくらいですか?
この質問に答えるのは比較的簡単です、まず、私たちは問題を理解する必要がありますもともと体が自己適応と補償メカニズムを持っている、それは体が風船のようなものだとしましょう、血糖値は、膨張風船の空気のようなものです、空気の適切な量は、唯一の風船を成長させることができます、私たちは手でそれをつまむと、それは爆発をつまむことは容易ではありません、より多くの空気、より可能性の爆発の大きなピンチは、最終的に、彼らは爆発されるまで、糖尿病の診断における血糖値と同じです。バルーンは、バルーンが成長させることができ、わずかに膨張しているが、この時点で、バルーンが耐えられる、あなたは、体が受け入れることができるか、または比較的正常な値を維持することができる場合でも、バルーンを爆破することが復元することはできません見つけることができるはずですが、体が変化している、血糖値の上昇に伴い、体が経験する体の一部に分割されるか、または体が血糖値の上昇の圧力に耐えることができない、この時点で、それは加速されます。合併症。
人によっては我慢や自己制御がうまくいき、合併症を遅らせることができるかもしれない。糖尿病と診断されたときから、合併症のプロセスはすでに始まっている!
質問2:合併症が起こりうる血糖値はどのくらいですか?
糖尿病の診断から合併症のプロセスが始まっていることは前述したが、後者は合併症のプロセスのスピードであり、今や血糖値が高いほど合併症のプロセスは速く、合併症の重症度も高くなるというのが医学の基本法則である。これは風船で表現することもでき、空気が多ければ多いほど、血糖値が高ければ高いほど、風船が破裂する可能性が高くなり、その過程と生体の変化の可能性は大きくなる。
具体的な数値については個人差があり、8~9歳で外見上の臨床症状が出始めて長く続く人もいれば、10歳以上でも症状が出ない人も確かにいる。これは、血管耐性と身体の調節の個々の程度に関連しているだけでなく、糖尿病の時間に関連している、糖尿病は慢性疾患であり、毒のような、線量を脇に置く牛のブラインドを再生している、糖尿病はまた、フーリガンを再生していると言うために時間を脇に置く、高血糖は何もありませんが、長期的な高血糖は致命的です。だからこそ、私たちは定期的に血糖値をコントロールする必要があります。
糖尿病専門医が答える
糖尿病は怖くない。怖いのは合併症だ。
何人かの患者と私は、糖尿病の合併症について話してチャット、言うのが嫌で、高血糖は何を恐れている、ちょうどより多くの水を飲む、トイレに多くの旅行、ああ、私は食べる余裕がない食べることができる、不愉快な合併症は、まだこの合併症がいつ来るかわからない、どのように来るのですか?
この不確実性は、糖尿病患者だけでなく、多くの医療関係者をも不安にさせている。
合併症の話はよく耳にしますが、合併症を起こすにはどれくらいの血糖値が必要なのでしょうか?
イギリスの大規模な糖尿病の前向き研究では、数十年にわたる観察の結果、血糖値のコントロールの基準は7.0mmol/Lに設定されている。その理由は、この値を超えると糖尿病合併症の発症率が急激に上昇することが判明しているためで、合併症の発症率を下げるためには、血糖値をできるだけ7.0mmol/L以下にコントロールすることが求められている。食後血糖の理想的なコントロールは8.0mmol/Lで、同じく10.0mmol/L以下に抑えるようにすれば、合併症の可能性はかなり小さくなります。
これは大規模な調査データの結果であり、もちろん最も科学的で権威のあるものである。現在、世界は基本的にこの基準を採用して血糖値をコントロールしているが、もちろん、高齢で寿命が長くない人はこの基準に従っていない。
臨床の現場では、血糖コントロールが悪く、長く罹患しているにもかかわらず、合併症や重篤な合併症がない人が多く見受けられる。しかし、血糖コントロールがうまくできても、合併症の出現や進行が早い人もおり、これは個人の体質の問題に属するはずである。
ほとんどの患者にとって重要なのは、やはり無理をせず、糖尿病コントロールの基準に従い、食事、運動、服薬、検査を慎重に行い、血糖値を安定させ、やるべきことをきちんとこなすことである。
正常な血糖値は空腹時で6.1mmol/L以下、食後2時間で7.8mmol/L以下ですが、様々な原因で血中のインスリンが相対的または絶対的に不足したり、インスリンが作用する細胞のインスリン感受性が低下して血糖値が上昇したりするため、空腹時の血糖値が7.0mmol/L以上、食後2時間の血糖値が11.1mmol/L以上になると糖尿病と診断されます。空腹時血糖値≧7.0mmol/L、食後2時間血糖値≧11.1mmol/Lの場合、糖尿病と診断される。
合併症は、血糖値が糖尿病の診断基準を満たせばいつでも起こりうると言ってよいが、急性合併症と慢性合併症には違いがある。
糖尿病性ケトアシドーシスのような急性合併症が発生した場合、血糖値はしばしば著しく上昇し、そのほとんどは16.7mmol/Lである。高スモラー糖尿病性昏睡では、血糖値は33.3mmol/Lにもなる。
糖尿病性心疾患、糖尿病性血管症、糖尿病性腎症、眼症、神経障害、皮膚筋肉関節症などのような慢性合併症は、血糖値がいくつかのポイントに到達することではなく、これらの病変が表示されます、それは慢性的な形成過程であり、血糖コントロールが正常でない限り、それはこれらの病変の形成を加速し続けます。
そのため、血糖値が上昇している場合は、血糖値を正常化するために、食事をコントロールしたり、運動をしたり、薬を加えたりして介入することができる。
こんにちは、山王スピークシュガーがご質問にお答えします!
糖尿病の合併症は、血糖値の特定の値で表されるものではなく、血糖値がうまくコントロールされていれば合併症の可能性は低く、うまくコントロールされていない状態が長く続けば合併症の可能性は高くなる。さらに、合併症の発生は糖尿病罹患年数や個人差にも影響される。
合併症は、血糖値が6.0を超える人もいれば、空腹時血糖値が10を超える人もおり、合併症は糖尿病患者の年齢に関係し、発病5年以降に発症する。しかし一般的には、血糖値が高いほど合併症の可能性は高くなる。
私たちはよく、「糖尿病は怖くないが、その合併症」と言いますが、糖尿病の合併症は、患者の空腹時血糖値、食後血糖値、糖化ヘモグロビン値が正常範囲ではなく、長期的なコントロール不良の場合、糖尿病のコースの延長に伴い、合併症のリスクは、微妙な、ゆっくりと発展している可能性があります。糖尿病の罹病期間が長くなると、合併症のリスクが高まる可能性がある。

例えば、グリコシル化ヘモグロビンが1%増加するごとに、死亡の相対リスクは男性患者で24%、女性患者で28%増加することが証明されている。
血糖コントロールがうまくいかないと、ケトアシドーシスなどの急性合併症を併発し、慢性合併症は、糖尿病性腎症、病足、心臓、脳梗塞、神経障害、血管障害、眼病変など、頭からつま先まで、上から下へ、内から外へ、表面から内部へと全身に及ぶ。生活の質に深刻な影響を及ぼし、生命を脅かすこともある。
したがって、合併症を予防するために、最初のタスクは、空腹時血糖、食後血糖と糖化ヘモグロビンの値を含む血糖を制御することであり、唯一の血糖が安定し、正常範囲内に維持するために、合併症の時間が大幅に遅れている、私はすべての人が血糖を制御することができます願っています、6.1以下、7.8以下で食後を制御するために可能な限り空腹時血糖。
一般的に、糖尿病患者は空腹時血糖値を6.1~6.9mmol/L、食後2時間後の血糖値を7.8~11.1mmol/Lにコントロールすることが推奨されている。血糖値がコントロールされていない場合、血糖値が高いほど、また血糖値の変動が大きいほど、合併症の可能性が高くなり、より重篤になる。また、いくつかの合併症が同時に起こることもあります。
糖尿病は合併症を起こしやすい病気ですが、血糖コントロールがうまくいけば、合併症を起こす可能性は低くなりますが、合併症を起こさないというわけではありません。
なぜなら、血糖コントロールはスムーズであるが、長期的には血糖の浮き沈みが大きく変動し、高血糖だけでなく、血管壁への脂質の沈着、高血圧による血管内への影響、インスリン抵抗性、有害なサイトカインや様々な代謝産物の血管系への影響などにより、大血管や細小血管の病態を引き起こすからである。高血圧を伴う糖尿病、肥満、高脂血症は高合併症の危険因子である。
多くの要因が組み合わさって合併症を引き起こす可能性があり、合併症を減らす、あるいは少なくとも遅らせるためには、すべての危険因子をコントロールしなければならない。
もっと詳しく知る健康について、Dr. Xiaoxiaoさんをフォローしてみましょう。
血糖値は体にとって重要なエネルギー源であるが、血糖値が正の範囲より高くなると、さまざまな合併症を引き起こしたり、心血管系、脳血管、腎臓、網膜、神経などを覆う標的臓器にダメージを与えたりするため、糖尿病の合併症はほとんど頭のてっぺんからつま先まで起こりうる。では、合併症を起こしやすい食前・食後血糖値とはどのようなものなのでしょうか。次にメディカルセンリューションが解説します。
人体は主に血糖を下げるためにインスリンに頼っている。一部の青年の患者は免疫異常があり、インスリンを分泌する細胞が大量に破壊され、その結果インスリンが絶対的に不足し、血糖は1リットルあたり数十ミリモルにもなり、糖尿病性ケトアシドーシスになりやすく、このタイプの患者はいわゆる1型糖尿病である。何人かの中年と老齢の患者はインスリン抵抗性があります、彼らは十分なインスリンを分泌することができます、しかし、血グルコースの取り込み、貯蔵と利用が損なわれるように、インスリンに対する末梢組織の感受性が減少します、絶食血グルコースは6.1mmol/Lより徐々に高くなります、そして、2時間食後血グルコースは7.8mmol/Lより徐々に高くなります、そして、このタイプの患者は我々がタイプ2糖尿病と呼ぶものです。2型糖尿病の初期には合併症は起こりませんが、標的臓器に軽微な障害が起こることがあります。 もし適時にグルコースを下げる措置を取らなければ、血糖上昇の大きさは徐々に大きくなり、数十mmol/Lにもなります。血糖上昇が大きいほど、罹病期間が長くなり、糖尿病性ケトアシドーシスや高スモーラー高血糖などの急性合併症、冠動脈疾患、脳卒中、糖尿病性腎症、神経障害、網膜症などの慢性合併症のリスクが高くなる。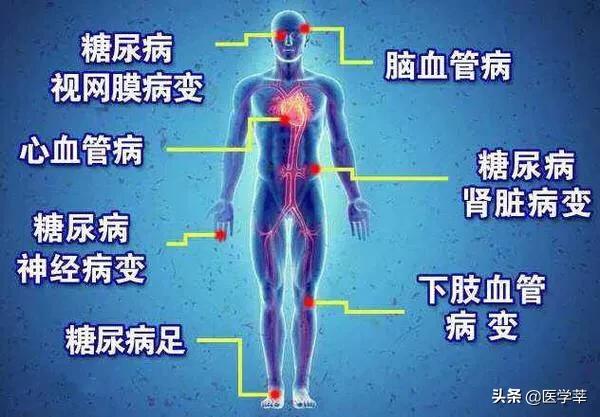
合併症が起こる前の血糖値はどのくらいになるのか、という質問もあるでしょう。糖尿病性ケトアシドーシスは血糖が16.7mmol/Lを超えると起こりやすく、高スモーラー血症は血糖が33.3mmol/Lを超えると起こりやすい。慢性合併症については正確な値はないが、血糖が正常範囲(空腹時血糖が6.1mmol/Lより徐々に高くなり、食後2時間後の血糖が7.8mmol/Lより徐々に高くなる)を超えると起こりやすく、そのリスクと確率はいずれも相対的なものであることに留意されたい。合併症が起こるかどうかは、血糖上昇の大きさや罹病期間だけでなく、他の心血管危険因子とも関係があり、例えば、高血圧や高脂血症の患者では、血糖が正常範囲を超えた後、血糖上昇の大きさが大きくなくても、糖尿病とこれらの疾患が相乗的に心血管や脳血管を障害し、合併症発症のリスクを高めるため、心筋梗塞や脳卒中のリスクが高くなります。食前血糖がどのくらいだと合併症が起こりやすいのか、と質問される患者さんもおられるでしょう。空腹時血糖に加えて、ほとんどの糖尿病患者は食前血糖をモニターすることはほとんどありません。 なぜ食前血糖をモニターする必要があるかというと、インスリンを使用している患者の中には低血糖のリスクが低い人がおり、食前血糖をモニターすることによって、低血糖の発生を避けるためにインスリンの投与量を調整することができるからです。
結論として、血糖値が高値になると急性合併症が、16.7mmol/Lを超えると糖尿病性ケトアシドーシスが、33.3mmol/Lを超えると高スモーラー高血糖が起こりやすい。慢性合併症につながる血糖値は厳密な値ではなく、血糖上昇の大きさ、罹病期間、心血管危険因子の組み合わせに関係する。
読んでくれてありがとう!
間違っていたら訂正してください! 遠慮なくコメント欄で質問し、共有してください!
注:本記事の内容は、健康科学としてのみ意図されたものであり、医学的なアドバイスや意見として意図されたものではなく、医学的指導として適格なものではありません。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。