糖尿病にはどのような種類があり、治療法にはどのような共通点と相違点があるのでしょうか?
糖尿病にはどのような種類があり、治療法にはどのような共通点と相違点があるのでしょうか?
この質問は、糖尿病の基本に属し、通常、糖尿病の種類については、多くの人々は、1型糖尿病と2型糖尿病を知っているが、また、糖尿病の特別なタイプによって引き起こされるいくつかの疾患や先天性の遺伝的要因だけでなく、妊娠糖尿病につながる妊娠中の女性の血糖代謝異常があり、通常、糖尿病は、これらの4つのタイプに分かれていると述べた。
最も一般的なのは、やはり1型糖尿病と2型糖尿病で、この2つの主な違いは、1型糖尿病は膵島の機能不全が特徴で、ケトアシドーシスの問題を伴うことが多く、2型糖尿病に比べて1型糖尿病の人に多い傾向があることである:
1.発症年齢は30歳未満であることが多い。
2.発症は早く、症状は中程度に重い傾向がある;
3.著しい体重減少と消耗を伴う;
4.ケトン尿症やケトアシドーシスの問題を伴うことが多い;
5.血清Cペプチド濃度は空腹時または食後で有意に低かった;
6.自己免疫マーカーの存在:グルタミン酸脱炭酸酵素抗体(GADA)、膵島細胞抗体(ICA)、ヒト膵島細胞抗原2抗体(IA-2A)が陽性。
上記の状況の判断と検査を通じて、通常、糖尿病が1型に属するか2型に属するかを区別する方がよく、治療の面でも、1型糖尿病と2型糖尿病は異なる。
1型糖尿病は、膵島細胞の機能不全のため、その治療は、主に治療するために外因性インスリンの補充を介して、現在いくつかのインスリンアナログがより広く使用されている、薬物動態学的に有利なこれらの薬剤が、インスリンアナログは、現在の投与経路の注射を介して、薬の使用は経口ほど便利ではありません。
1型糖尿病患者にインスリン療法を適用する最終的な目標は、1型糖尿病患者の血糖の代謝バランスをコントロールすることであり、一方では糖尿病の他の合併症を避けるために血糖を基準値までコントロールし、他方では重篤な低血糖の発生を避けるために血糖をコントロールすることである。したがって、1型糖尿病患者にとって、医師が策定した治療計画に従って、血糖をコントロールするために薬を遵守するだけでなく、血糖の自己監視を学び、血糖コントロールの状況を理解し、病気や薬のリスクを減らすことが重要です。
1型糖尿病に関連して、糖尿病患者の最も多い数は2型糖尿病です、患者のこのタイプは病気の遅い開始である傾向があります、グルコース耐性の異常のような前糖尿病のプロセスを通ります、すい臓機能はしばしばまだ失われていません、しかし、より多くのインスリン抵抗性の問題があります、2型糖尿病、血グルコースの発見で上昇しています、前糖尿病のグルコース耐性の異常、あなたは合理的な食事摂取量のコントロールの生活を強化するべきです、さらに、バランスのとれた適度な運動を食べることは血グルコースの良いコントロールの重要な面です。血糖コントロールを良好にするために最も重要なことは、バランスのとれた食事と適度な運動をすることです。 生活のコントロールで血糖が標準に調整されない場合は、その時初めて血糖をコントロールする薬の服用を検討します。薬で血糖をコントロールしている期間中も、生活調節やコントロールの手を緩めることなく、2型糖尿病のコントロールの全過程を貫く必要がある。
2型糖尿病患者の薬物療法は、薬の広い範囲を選択することができ、我々は最も頻繁にメトホルミンについて話をする、グリメピリド、レグラナチドなどのスルホニル尿素薬や非スルホニル尿素薬のインスリン分泌を促進し、アカルボース、DPP-4阻害薬セレギリンなどのグルコース腸管吸収を低減するだけでなく、近年では、より多くの新しい阻害性腎グルコース再吸収ダグリフロジン、エンゲグリフロジンなどまた、グルコースコントロールがうまくできない2型糖尿病患者には、経口薬プラス生活管理としてインスリンを使用することもできる。
2型糖尿病の患者は、生活の中で厳格な自己管理を達成することができれば、食事、運動などの生活面を制御し、合理的な薬物療法と相まって、血糖値を制御し、通常は大幅に糖尿病合併症の発生率を低減し、患者の余命に悪影響を及ぼすことはありません。
最後に、簡単に妊娠糖尿病について話してみましょう、妊娠中の女性は、インスリンの需要が大幅に増加し、この時間とインスリン抵抗性の問題であれば、それは妊娠糖尿病が表示されやすく、妊娠糖尿病のために、通常、合理的な食事管理を通じて、より少ない食事を食べ、より多くの食事、食事構造の制御、つまり、妊娠中の女性と胎児のエネルギー供給を確保するだけでなく、血糖値の効果的なコントロールは、合理的かつ効果的なと相まって、薬なしで血糖値を制御することができます。薬物療法が必要な場合は、経口薬を選択することはお勧めできませんが、インスリン類似体、例えばインスリンリジン、インスリンメンチル、インスリンデトライメントは妊娠中に使用しても安全で効果的です。通常、妊娠中にブドウ糖異常の糖尿病問題を起こした母親は、産後6週目にブドウ糖負荷試験を受け、ブドウ糖代謝が回復したかどうかを評価し、定期的に血糖をモニターすることが推奨されている。
糖尿病タイプ分けの境界線が曖昧に
糖尿病を患っている人の多くは、自分がどのタイプの糖尿病なのか知らなかったり、1型なのか2型なのか混乱したりしています。 糖尿病にはもっと多くのタイプがありますが、その境界線は実際にはかなり曖昧です。糖尿病には予備軍、2型糖尿病、1型糖尿病、妊娠糖尿病があり、特殊なタイプもあります。

糖尿病予備軍というのは、膵臓が長時間残業しているため、インスリンの分泌量がわずかに不足しているのだ。食べる量を減らしてもまだ十分で、インスリンの量を増やしても十分ではなく、血糖値は高い。しかし、膵臓はまだインスリンのほとんどを生産しており、血糖はそれほど高くならず、耐糖能異常またはグルコース調節障害を数えるだけである。健康な人のように血糖値をコントロールすることで、一生糖尿病にならない可能性があります。
2型糖尿病アルバイトをしているのは膵島である。膵臓がインスリンの一部を生産し、その一部を糖質使用者の食事や運動、薬によってコントロールしているのです。血糖コントロールが良い2型は健康な人と同じですが、血糖コントロールが悪いと膵臓の機能は下り坂になり、アルバイトの量も減り、インスリンの生産量も需要を満たすには程遠くなるため、糖質使用者の中には「もともとは2型だったのに1型になった」という人がいるのです。
1型糖尿病膵臓の職務怠慢はより顕著である。膵島は自力では比較的わずかしかインスリンを産生しないので、外部からのインスリンサポートに大きく依存している。しかし、1型のかなり多く、特に新規発症の場合、血糖のコントロールはまだ比較的容易で、膵島自体の調節機能もまだ高い。この時期に、これらの膵島の機能を守ることが重要なのです。
妊娠糖尿病膵臓は実は休暇状態にある。妊娠中は血糖値のコントロールが要求されるため、インスリンが足りなくなるのです。出産後6週間または6ヶ月でOGTTを見直すと、ほとんどが正常値に戻り、糖尿病予備軍または糖尿病と診断される人もいる。
特殊な糖尿病膵島の機能は一般的に1型と2型の中間である。
砂糖中毒者の中には、医師から1.5型と指定され、実際の糖尿病ガイドラインには1.5型はないと言う人もいる。しかし実際には、糖尿病のタイプ分けの線引きは次第に曖昧になっていく。型が前糖尿病より劣っていて、1型が2型より劣っているとは言えない。勉強と同じで、知能と努力次第で、努力すれば「いい生徒」になれる。すべての糖質制限者は、血糖値の健康を実現するための自らの努力によって、「良い生徒」になることができるのです。
糖尿病の知識と糖コントロールのスキルについてもっと学ぶには、オンラインガイダンス糖コントロールのパイオニア - weitangrに注意を払うことができます。

ご質問には喜んでお答えします。
WHO(1999)の糖尿病のタイピングシステムによると、以下のようになる。病因糖尿病を4つのタイプに分類する:1型糖尿病、2型糖尿病、妊娠糖尿病、特殊なタイプの糖尿病。 1型糖尿病自己免疫反応によって膵β細胞が破壊され、インスリンの分泌が異常になることで発症し、ケトーシスやケトアシドーシスで始まることが多い。
1型糖尿病自己免疫反応によって膵β細胞が破壊され、インスリンの分泌が異常になることで発症し、ケトーシスやケトアシドーシスで始まることが多い。
2型糖尿病インスリン分泌は一般的に正常であるが、インスリンに対する感受性が低い(インスリン抵抗性とも呼ばれる)ために、体内のグルコース代謝を調節するインスリンの働きが低下し、異常な血糖が引き起こされる。
妊娠糖尿病妊娠糖尿病は、妊娠中に診断される糖尿病であり、妊娠の進行、糖尿病の家族歴、過体重/肥満が妊娠糖尿病の危険因子である。
糖尿病の治療では、原因に合った薬を使うことが大切です。1型糖尿病は、もともとインスリンの分泌が不足しているため、生命を維持するために生涯にわたるインスリン補充療法を必要とする。加えて、自己免疫性1型糖尿病は膵島細胞特異的な自己免疫疾患であり、膵臓移植と膵島移植が現在のところ、生理的なインスリン分泌を部分的あるいは完全に回復させる唯一の治療法である。
インスリン作用の持続時間により、速効型(超短時間作用型)インスリンアナログ、短時間作用型(通常型)インスリン、中間作用型インスリン、長時間作用型インスリン(長時間作用型インスリンアナログを含む)、プレミックスインスリン(プレミックスインスリンアナログを含む)に分類される。現在、インスリン療法は注射でしか行えないが、経口インスリンは科学者の夢だった。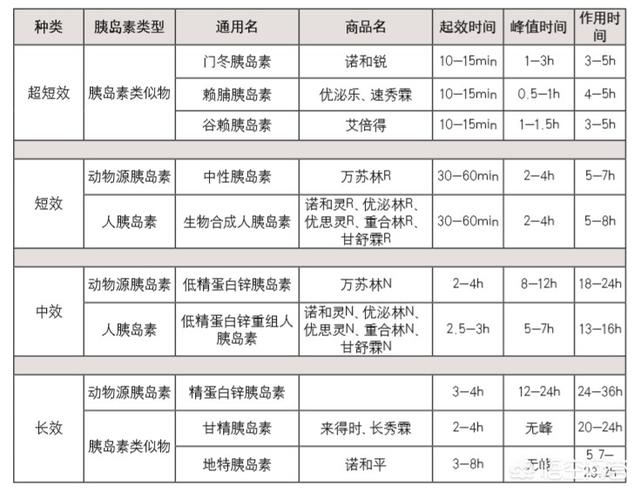
2型糖尿病の治療において、主なものは以下の通りである。経口血糖降下剤含まれるものインスリン分泌を促進し、インスリン抵抗性を改善し、グルコースの組織利用を促進し、腸でのグルコース吸収を遅延させる。一般的に使用される薬剤には、スルホニルウレア系、ビグアナイド系、α-グルコシダーゼ阻害薬、インスリン感作薬、非スルホニルウレア系インスリン分泌促進薬などがある。

- スルホニル尿素:インスリン分泌を促進する。例えばグリベンクラミド、グリクラジド、グリピジド、グリメピリドその他
- ビグアナイド:インスリン感作薬。最もよく知られているのはメトホルミン。
- チアゾリジノン:インスリン感作とインスリン抵抗性の軽減。もしロシグリタゾン、ピオグリタゾン、トログリタゾン、シクログリタゾン、エンゲレオンその他
- α-グルコシダーゼ阻害剤:炭水化物のグルコースへの加水分解を遅らせ、吸収を遅らせる。もしアカルボース、ボグリボースその他
現在、GLP-1類似体のような新しい経口血糖降下薬もある。エキセナチドDPP-4阻害剤シタグリプチンとサキサグリプチンこれは現在2型糖尿病の治療にも使用されている。下の表は、2型糖尿病の推奨される治療計画を示している:
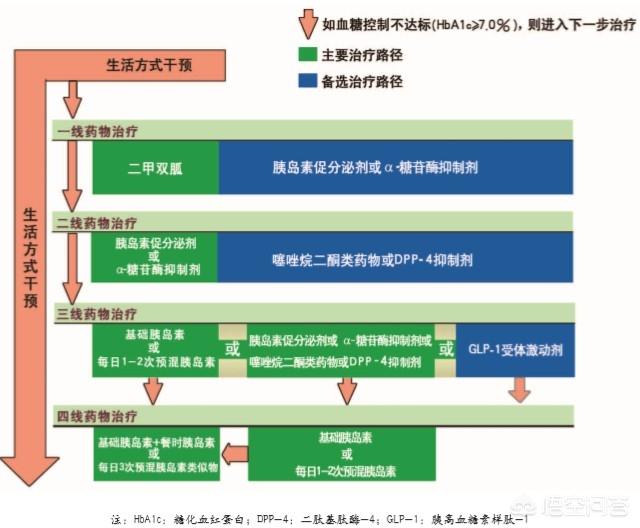
結論として、糖尿病は長期にわたる治療が必要な慢性疾患である。初期の糖尿病は食事管理と運動による血糖値の調節食事療法や運動療法が効果的でない場合は、病態に応じて合理的に薬を選択し、治療効果を高め、安全性、経済性、有効性を確保する必要がある。

1型糖尿病、2型糖尿病、妊娠糖尿病、その他の糖尿病!妊娠糖尿病は主に妊娠中の女性に多く、その他の糖尿病はまれなため、一般の人が心配する必要のない特殊性があり、主に1型糖尿病と2型糖尿病があります。
糖尿病には主に4つのタイプがある!
1型糖尿病、2型糖尿病、妊娠糖尿病、その他の糖尿病!妊娠糖尿病は主に妊娠中の女性に多く、その他の糖尿病はまれなため、一般の人が心配する必要のない特殊性があり、主に1型糖尿病と2型糖尿病があります。
1型糖尿病 - 膵臓のB細胞が破壊され、絶対的なインスリン欠乏症となる!主に自己免疫性で、小児や青年に発症することが多いが、年齢に関係なく、80~90歳でも発症することがある。しかしまれである!
2型糖尿病-相対的なインスリン欠乏を主とするインスリン抵抗性、またはインスリン抵抗性を主とするインスリン分泌障害!糖尿病患者の約90%を占め、発症は35歳以降が多い。発症は緩徐であり、他の病気の検査や健康診断で発見されることもある!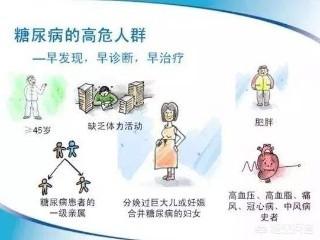
薬を飲んでコントロールするタイプの糖尿病は、通常2型糖尿病である。このタイプの糖尿病は、一度血糖降下剤を飲み始めると、あとは基本的に薬でコントロールすることになります。 糖尿病には2型以外にも、I型、妊娠型などのタイプがあります。 糖尿病のタイプにかかわらず、医師の指導のもと、少食、運動を選択し、そのうえで適切なインスリン製剤などの血糖降下剤を使用することが大切です。
編集者にエールを送りたい!クリックしてフォローを追加し、私と一緒に医療豆知識を学びましょう!!!!
糖尿病は1型糖尿病、2型糖尿病、妊娠糖尿病、1.5型糖尿病に分類される。
1型糖尿病は主に先天的なもので、2型糖尿病は後天的なもの、妊娠糖尿病はその名の通り妊娠中に発症する糖尿病で、ほとんどの妊婦は出産後に血糖値を正常に戻すことができる。1.5型糖尿病は遅延型自己免疫糖尿病と呼ばれ、要するに膵臓のβ細胞が免疫によって破壊されることによって起こるインスリン欠乏性糖尿病である。
治療のしやすさという点では、1型糖尿病はインスリン注射が必要だが、その他の糖尿病は状態によって経口血糖降下薬かインスリン注射のどちらかで治療する。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。