本態性高血圧とは?
本態性高血圧とは?
一次性高血圧とは、遺伝的に関与する様々な遺伝子、例えば肥満、加齢、動脈壁自体の変性変化、弾力性の低下、交感神経の興奮性、頸動脈圧受容体感受性、レニン-アンジオテンシンRAS系の活性度、食塩感受性など、まだはっきりしない、あるいは解明できない多くの原因が関与している病気を指す。収縮期血圧が140mmHg以上、拡張期血圧が90mmHg以上、またはそのどちらか一方が3日間、同じ時間、同じ状態にあり、二次性高血圧を除いた人を一次性高血圧と呼ぶ。
いわゆる二次性高血圧とは、腎性高血圧(さまざまな急性および慢性腎炎、腎動脈硬化症および狭窄症、糖尿病性糸球体腎炎など)、原発性または二次性アルドステロン症(主に副腎皮質腫瘍、過形成などによる原発性)、といった身体の他の疾患によって生じる高血圧を指す。二次性アルドステロン症は、副腎以外の疾患(肝硬変、うっ血性心不全、ネフローゼ症候群、腎性高血圧症など)により副腎からアルドステロンが過剰に分泌され、低血圧を伴う高血圧、重症筋無力症を伴う腹部膨満感、褐色細胞腫、グルココルチコイドの長期過剰投与によるキルヒホッフ症候群として現れる。
一次性高血圧と診断されると、心臓、脳、腎臓、大血管疾患による死亡や障害のリスクを減らすために、長期間、あるいは生涯にわたって降圧剤を服用することになるが、高血圧が無症状でなければ脳卒中になる人はいないことを強調しておかなければならない。前駆症状とは何かという質問がしばしば寄せられるが、少なからぬ旅行者が、誤解を招いたり読者を怖がらせたりするようなことを口走る。一部の人々は、私はめまい、頭痛、頭や首のこわばりの不快感は、血圧が高い場合、それはあなたの最近の低頭の仕事の圧力が大きすぎる、長すぎる、もちろん、筋肉の緊張めまいや頭痛の症状を生成するために同時に血圧の上昇を引き起こすことであると言うだろう、一つのことは、すべての頭の不快感測定血圧が高いわけではないことを確認することができ、もちろん、高血圧は必ずしも問題を説明し、症状の頭を持っていません。早期の一次性高血圧生涯投薬の早期予防のためには、次の2点に注意を払うことをお勧めします:
1.過去2年間に体重が著しく増加したために高血圧になった人は、口を厳しく管理し、空腹を管理し、運動量を増やす(運動後は水だけを飲む)ことを決心すれば、余分な脂肪はグリコーゲンに変換され、生命活動、生活、運動に必要なエネルギーになるため、胃の問題に悩まされることはなく、空腹は体を甘やかすことはなく、むしろ胃の容量が小さくなる。15~20キロ以上の減量に成功すれば、血圧も正常に戻り、10年、20年と生き続けることができる。
2.同じ要因の多くは、緊張、ストレス、恐怖、不眠、話しすぎ、感情的な要因など、血圧の変動に影響を与えることができ、血圧の測定は、多くの場合、一度だけで、ちょうど人間の頸動脈圧受容体の感度因子について話しました。したがって、高血圧治療の診断では、24時間の動的な血圧が非常に必要である前に行われるべきであり、高血圧の存在を確認するために、病気の程度は、どのように薬を使用することは非常に重要である。過去には、外来血圧装置がまだ発明されていなかったので、異なる3日間に重点が置かれていた。 将来的には、診断、治療、および有効性のための検査と監視の最良の手段であるだけでなく、高血圧の診断のためのゴールドスタンダードと見なされるべきである。高血圧は完全にコントロール可能で、しかも可逆的な病気であることを忘れてはならない。高血圧は(高血圧性脳症を除いて)無症状であるが、目に見えない殺人者のさまざまな重要な臓器を損傷する可能性があり、無視することはあなたやあなたの家族にとって不運であるだけでない。
2018.12.29
本態性高血圧とは何ですか?これはいい質問だ。この質問をした人は、きっと高血圧関連の紹介に手を出したことがあるのだろう。だから、こんな専門的な名前が言えるのだろう。今日は張医師がこの質問について説明します。私の説明が皆さんのお役に立てれば幸いです。
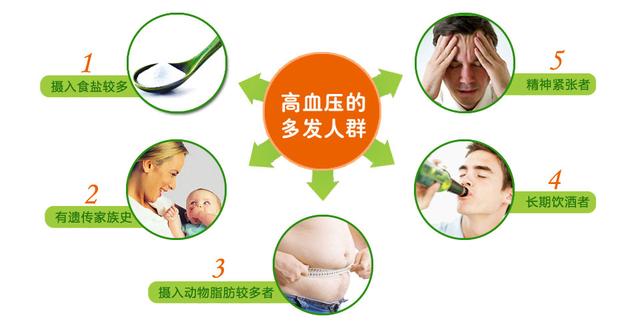
実際、すべての高血圧患者は、「一次性高血圧」と呼ばれるものと、「二次性高血圧」と呼ばれるものに大別される。二次性高血圧は一般的に、患者の高血圧がある病気による二次的なものであることを意味します。たとえば、ある患者の高血圧が原発性アルドステロン症による二次的なものである場合、この病気は高血圧として現れますが、実際には二次性高血圧の一種です。

しかし、これらの疾患は高血圧患者全体の少数派であることに留意すべきである。実際には、一次性高血圧患者の方が多い。つまり、高血圧は特定の病気によってもたらされたのではなく、さまざまな原因が組み合わさって引き起こされているのである。例えば、長期にわたる塩分の高い食事、運動不足、肥満、夜更かし、精神的な不安や緊張などがあり、遺伝的に高血圧になりやすい体質を持っている人もいるため、これらの不健康な要因が長期的な役割を果たすことで、徐々に高血圧になっていくのです。多くの場合、この高血圧は一次性高血圧と呼ばれるもので、この高血圧は特定の病気によってもたらされたものではなく、さまざまな危険因子によってもたらされたものです。

実際、多くの高血圧患者の90%以上が一次性高血圧であり、中国の高血圧患者数は2億4500万人、あるいはそれ以上に達している。 このような一般的な背景から、私たちは一次性高血圧の発生と発症を最小限に抑えるために、生活習慣の改善に特別な注意を払う必要があることを思い起こさせる。生活習慣を改善すると同時に、多くの人は血圧を下げる降圧剤の使用など、専門的な治療のために専門医の指導を受ける必要もある。そして、すべての人に一つの治療計画ではなく、各個人に合わせた治療が必要になる。
一次性高血圧とは何か、二次性高血圧とは何か、これを読んで理解し、より多くの人の役に立てれば幸いである。

高血圧であることを知った人は、原因究明と解消のためにあらゆる方法を試し、降圧薬の服用を中止し、血圧をモニターすることもしない。高血圧は断続的なものだと考え、再び血圧が高くなり、合併症や場合によっては危険な状態に陥っていることに気づかないのだ!

一次性高血圧は、理論的には明確な原因を特定することが困難で、根本的な治療法がなく、ほとんどの患者(高血圧の90%以上を占める)は長期的な降圧剤治療が必要である。現在の高血圧予防・治療ガイドラインは、高血圧治療に器具を推奨しておらず、これらの主張は科学に基づいておらず、無責任で誤ったプロパガンダである。
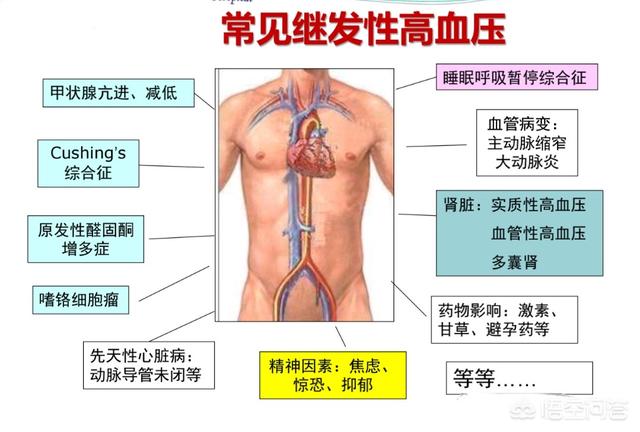

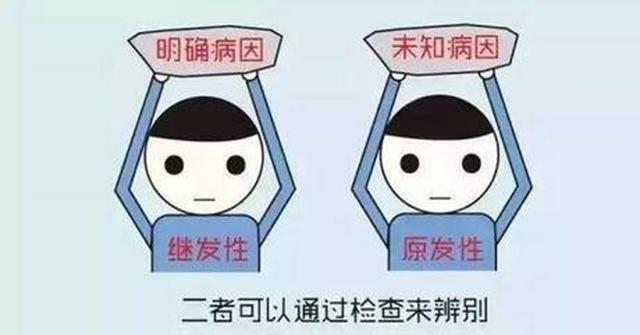


一次性高血圧は二次性高血圧と相対的である。
二次性高血圧とは、何らかの病気や原因によって引き起こされる血圧の上昇のことである。
二次性高血圧の一般的な原因を以下に挙げる:

二次性高血圧は、若い患者にしばしば見られ、ほとんどが中等度から重度の血圧上昇で、降圧薬を併用しても不十分であったり、血圧が変動しやすかったりするため、急性高血圧や悪性高血圧が起こりやすくなる。
一方、一次性高血圧は、明確な原因が見つかっていない高血圧で、その発症には一般に遺伝と後天的な環境因子の影響が関係していると考えられている。その主な治療は、食事療法、運動療法、減量、薬物療法によってコントロールされる。
従来の常識では、二次性高血圧は全高血圧の5パーセントにすぎないとされてきたが、診断技術が進歩するにつれて、二次性高血圧の患者がより多く特定されるようになってきた。多くの専門家は、二次性高血圧は全高血圧の5〜10%をはるかに超えていると考えている。
二次性高血圧を一次性高血圧として治療すると、時間と費用がかかり、効果のない治療になる危険性がある。
そのため、次のようなタイプの高血圧患者に推奨される:
家族歴のない高血圧患者
55歳以上の比較的若い高血圧症または新規高血圧症患者。
中等度から重度の血圧上昇のある患者。
複数の降圧薬を併用しても十分な治療効果が得られない患者。
四肢麻痺、脱力、低カリウム血症を伴う血圧上昇のある患者。
急性および悪性の高血圧患者。
蛋白尿または腎疾患の既往歴のある患者。
夜間にいびきや無呼吸がある人。
このような状態の高血圧患者は、必ず高次医療機関を受診し、二次性高血圧のスクリーニングを受けるべきである。
フォーカスチェン博士の100一般的な病気や複数の病気について詳しく知ることができる。
より多くの人が学ぶことができるように、「いいね!」やリツイートをすることは、すべて良い習慣だ!
一次性高血圧症(高血圧性疾患)は、体循環における動脈圧の上昇によって現れる、原因不明の臨床症候群である。
診断
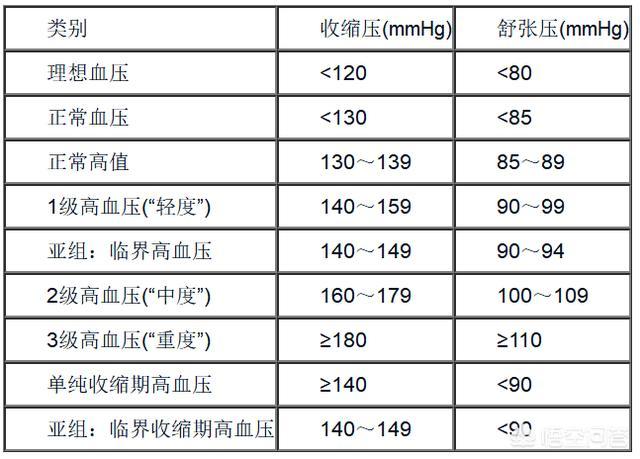
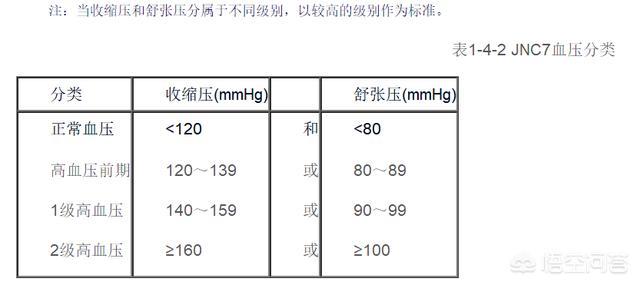
高血圧は収縮期血圧140mmHg以上、拡張期血圧90mmHg以上と定義され、高血圧の分類には国際分類基準またはJNC分類基準(表1-4-1、1-4-2)が用いられる。高血圧は国際標準分類またはJNC分類(表1-4-1、1-4-2参照)に従って分類される。
(降圧剤を使用せず、同時でない日に測定した2回以上の平均値によって血圧上昇と診断されること。
カフ法で血圧を測定する場合は、カフの下端を肘の横線から2~3cm上に置き、聴診器またはボディピースの膜を腋窩正中線と同じ高さに置き、両目で水銀柱の平面を見るのが正しい方法である。同じように1分間隔で2回測定し、平均値をとる。
(iii) 高血圧リスクの層別化
(1) 危険因子:喫煙、年齢60歳以上、男性または閉経後女性、高脂血症、糖尿病、心血管疾患の家族歴(発症年齢、女性は65歳未満、男性は60歳未満)。
表1-4-1 血圧値の定義と分類(WHO/ISH)
(2) 臓器障害:①循環器:左室肥大、狭心症、心筋梗塞、心不全、冠動脈バイパス手術歴、②脳血管:脳梗塞、脳出血、くも膜下出血、一過性脳虚血発作、③腎障害:蛋白尿、血清クレアチニン上昇、④網膜症:4段階。度:網膜動脈菲薄化、反射増強、Ⅱ度:網膜動脈狭窄、動静脈交叉圧、Ⅲ度:眼底出血、綿毛状または火炎状滲出、Ⅳ度:上記に基づき、視神経乳頭水腫の出現、Ⅲ度以上には意義がある。
(3) リスク層別化:全部で4段階。(1)低リスク:危険因子を伴わない高血圧グレードI、(2)中リスク:危険因子1~2個を伴う高血圧グレードIまたは危険因子2個以下の高血圧グレード2、(3)高リスク:危険因子3個以上を伴う高血圧グレード1~2、(4)極めて高リスク:標的臓器障害を伴う高血圧グレード3またはグレード1~2。
(D)臨床症状 高血圧症は、発症が緩やかで、進行も遅く、初期には無症状である。 頭痛、めまい、耳鳴り、動悸、疲労感、睡眠不足などの症状がある患者もいるが、これらは特異的な症状ではないため、初期には発見しにくく、健康診断で発見されることもある。 発症後10年、数十年すると、標的臓器に蓄積し、すでに重篤な程度まで進行している。
腎障害のある患者における腎性高血圧の同定は臨床的に困難であるが、貧血の程度、特に眼底の変化は、眼底が蒼白になりがちな慢性腎炎と同様に価値がある。
少数の患者では、発症は急性で、高血圧クリーゼである。
(1) 悪性高血圧:急性発症、急速な進行、持続的な血圧上昇、拡張期血圧≧130mmHg、頭痛、目のかすみ、眼底出血巣、視神経乳頭浮腫、著しい腎障害、持続的な蛋白尿、血尿、尿細管尿、腎不全、あるいは尿毒症、脳卒中、心不全を伴う。特徴的な病理学的変化は、小腎動脈のフィブリノイド壊死である。
(2)高血圧クリーゼ:緩徐な経過の中で、突然血圧が著しく上昇し、頭痛、吐き気、嘔吐、いらいら感、胸部圧迫感、息切れ、目のかすみ、さらには急性左心不全や高血圧性脳症などが現れ、収縮期血圧が末梢血管抵抗の上昇の主因となり、交感神経活動が亢進し、血中カテコールアミン濃度が高くなる。
(3)高血圧脳症:患者の脳血液循環が障害され、脳水腫を引き起こし、頭蓋内圧が上昇し、激しい頭痛、吐き気、嘔吐、トランス状態、錯乱、さらには痙攣や昏睡が現れる。
(4)重症収縮期高血圧:高齢者や血液透析患者に起こりやすく、血圧は主に収縮期血圧が上昇し、拡張期血圧は明らかでなく、脈圧差が大きいことから、血管のコンプライアンスが悪く、脳卒中、急性左心不全、心筋梗塞、腎不全などを合併しやすく、1日のうちに血圧が大きく変動する。
治療
(i) 非薬物療法
(1) 無理のない食事、ナトリウム制限、1日の塩分摂取量6g以下、低脂肪食、野菜や果物などビタミンを多く含む食品を多く摂る。
(2) 喫煙と飲酒(特に酒)をやめる。
(3)減量、ウォーキング、早歩きなどの適度な運動、長距離走などの激しい運動は勧めない。
(4) 気功運動。
(5)健康な精神を保ち、精神的ストレスや精神的外傷を避ける。 高血圧の統合失調症患者の例では、抗精神病薬を服用した後に血圧が下がったと報告されているので、何事にも落ち着いて穏やかに過ごすこと。睡眠時間は十分にとること。
(降圧薬には数十種類あり,現在も新薬が開発されているが,作用機序からみると,主に利尿薬,β遮断薬,カルシウム拮抗薬,アンジオテンシン変換酵素阻害薬(ACEI),α遮断薬,直接血管拡張薬,アンジオテンシンⅡ受容体拮抗薬,末梢性交感神経抑制薬,中枢性交感神経抑制薬などに分類される)。最初の5種類はWHOの専門家が第一選択薬として推奨している降圧薬である。
1.降圧薬の種類
(1) 利尿薬:細胞外液を減少させ、心拍出量を低下させる薬で、特に容積依存性高血圧に有効である。効き目は穏やかで、2~3週間で効果がピークに達する。 高血圧による心血管イベントの発生率や死亡率を低下させ、左室肥大を回復させることができるため、第一選択薬であり、降圧薬併用の基本薬として用いられ、老年期や収縮期高血圧、左心不全の併発には促進させる。サイアザイド:ジヒドロクロナゼパム錠12.5~25mg、1~3回/日、増量と効果は比例しない。 長期服用により、血中カリウム、ナトリウム、血糖、血中脂質、血中尿酸が低下することがある。タブラー利尿薬:慢性腎不全患者は頻脈を選択すべきであり、サイアザイドは無効である。20-100mg、1-3回/日、静脈注射の重症例は40-100mg/日。過度の適用は低血圧と低カリウムを引き起こす。肝炎患者は肝性昏睡と筋弛緩、性腺機能低下、血中尿酸増加、血小板減少を誘発しやすい。カリウム温存利尿薬:アムホテリシン20~40mg、3回/日、アムホテリシン50~100mg、血中カリウム上昇のためACEIと併用すべきでなく、慢性腎不全では禁忌。 男性では女性化乳房、性欲減退、インポテンス、女性では月経不順、月経困難症、多毛症、声のかすれなどが現れることがあるが、服用を中止すると自然に消失することがある。インダパミド:2.5~5mg、1~2回/日、利尿作用と血管拡張作用を併せ持ち、低カリウム血症を起こすことはほとんどない。
(2)β遮断薬:①第一世代のβ遮断薬:プロプラノロール(心筋梗塞)など、10~20mg、1~3回/日、非特異的遮断薬。つまり、β1、β2が遮断され、気管支平滑筋β2受容体が遮断されるため、気管支痙攣を引き起こしやすく、慢性気管支炎患者は禁止されている。 第2世代のβ遮断薬:ベタキソロールなど、6.25-50mg、1-3回/日、β1受容体の選択性は第1世代より高い。第3世代のβ遮断薬:カルベジロール(12.5~25mg、1回/日)など、β1受容体特異的な遮断作用だけでなく、α1受容体遮断作用、β2受容体興奮抑制作用、カルシウムイオン遮断作用など、さまざまな付加的な作用があり、エスモロール(100~200mg、1回/日)など、内因性の交感神経刺激作用を持つものもあるが、脂質代謝には影響しない。
(3) カルシウム拮抗薬:①第一世代のカルシウム拮抗薬:ニフェジピン(心筋梗塞)10~20mg、3回/日、ベンゼンジヒドロピリジン、心臓より血管選択性が高い。第二世代のジヒドロピリジン:ニトレンジピン、フェロジピン、ニソルジピン、ニカルジピン、アムロジピンなど、5~10mg、1回/日、迅速かつ安定した降圧効果、特に高齢者の収縮期高血圧に効果があるが、心拍数の増加、発赤、頭痛、下肢の腫れを引き起こす。
(4)ACEI:特にレニン依存性高血圧に適するが、高カリウム血症や咳嗽を起こしやすいので、少量から開始し、徐々に増量して治療有効量に達するようにする。本剤はJNC7で6つの疾患(心不全、心筋梗塞後、冠動脈性心疾患の高危険因子、糖尿病、慢性腎臓病、脳卒中再発予防)に強い適応があると分類されている。(1)メルカプトまたは硫黄系:第一世代のACEIにはカプトプリルがあり、腎臓から排泄される。12.5~50mg、3回/日。腎動脈狭窄、妊娠、高カリウム血症の患者では使用禁止。カルボン酸を含むクラス:エナラプリルなどの第二世代ACEI製剤、2.5-20mg、1回/日、腎排泄、ベナゼプリル(ロジン)5-40mg、1回/日、肝臓を介して、腎排泄、すなわち「デュアルチャネル」排泄なので、より安全である。(iii) 次亜リン酸塩を含む:フォプリル(モノ)は第3世代のACEI製剤で、10-40mg、1回/日、同じくデュアルチャネル排泄。
(5)α遮断薬:①キナゾリン:プラゾシン1~2mg、3回/日、テラゾシン(ゴートロー)は、前立腺肥大症の治療とすることができ、経口1回の開始は1mgを超えないし、徐々に一般的な8~10mg / dの量を増やす②ウラシル:ウラジル(ユピタシン)。非選択的α遮断薬はリスデキサムフェタミン。プラゾシン、テラゾシン、ユピビルは選択的遮断薬で、シナプス後および血管壁のα1受容体は遮断するが、シナプス前およびα2受容体は遮断しない。
(6) アンジオテンシンII受容体拮抗薬(ARB):クロロサルタン(コソヤ)50~100mg、1回/日、咳が出にくく、コンプライアンスが良好で、血圧降下が安定し、尿酸排泄に寄与するが、妊婦への投与は禁止されている。JNC7では、心不全、糖尿病、慢性腎臓病の3つの強い適応がある。
(7) その他の降圧薬:中枢性交感神経抑制薬のコリスチン、メチルドパなど、末梢性交感神経抑制薬のリファンピシン、グアネチジンなど。
(8)直接血管拡張薬:ヒドララジン、ジフェンヒドラミン12.5~25mg、1~3回/日。ニトロプルシドナトリウム50~100mgを250~500mL液に加え、静止点滴の光を避け、血圧を観察しながら5~20滴/分から徐々に滴下数を増やす。フェントラミン10~20mgを250~500mL点滴液に添加し、重症高血圧には10mgプッシュする。また、ニトログリセリンも血圧を下げることができ、10mgを250~500mLの液体に添加して点滴します。
2.降圧薬の選択に関するガイドライン 降圧薬は長期に使用するものであるため、合理的に選択すべきである。
(1) 心不全を合併している場合は、利尿薬とACEIを使用する。
(2) 高齢者の収縮期高血圧には、利尿薬、カルシウム拮抗薬の徐放性または放出制御型薬剤、あるいはフェロジピンやアムロジピンなどの長時間作用型薬剤を使用する。
(3) 糖尿病:軽度または中等度の腎機能障害では、ACEI、ARB、利尿薬が適切である。
(4) 高脂血症:α1受容体拮抗薬を選択し、β2受容体拮抗薬と利尿薬は選択すべきではない。
(5) 妊婦は、ACEIとアンジオテンシン受容体II拮抗薬を使用せず、メチルフェニデートを使用することを好む。
(6) β遮断薬は気管支喘息、うつ病、糖尿病には適さず、利尿薬は痛風には適さない。
(7)β遮断薬の長期使用は急に中止せず、徐々に中止しなければ、突然死の原因となる。
(8) 心筋梗塞患者には第2世代のβ遮断薬やACEIを、心筋梗塞患者にはカルシウム拮抗薬を併用することができる。
3.降圧目標
(1)短期目標:140/90mmHg以下、若年・中年(60歳未満)および糖尿病や腎変化のある患者では130/85mmHg以下。血圧が220~240/130~150mmHg程度、あるいはそれ以上のグレード3の高血圧の場合は、まず2時間以内に元の血圧の25%下げることを目標とし、それを一定時間維持した後、160/100mmHgまで下げる。
(2) 長期的目標:心臓、腎臓、脳などの標的臓器の合併症や死亡率を減らし、延命を図る。
4.グレード2以上の高血圧 ほとんどの患者は、2種類から3~4種類の薬剤の組み合わせを必要とする。少量の薬剤から開始し、効果がなければ徐々に増量し、次に2番目の薬剤を、やはり少量から開始する。
5.高血圧クリーゼの治療 高血圧の緊急事態には、直ちに以下の治療を行う。
(1)ニトロプルシドナトリウム50〜100mgを250〜500ミリリットルの液体に加え、光から保護された静的点滴で、5〜20滴/分、効果を見るために数分、密接に血圧を監視しながら、シアン中毒を防ぐために長い間使用しないでください。
(2) ニトログリセリン10-20mgを静注。
(3)ニカルジピン20~40mgを500mlの液に溶解し、血圧をみながら滴下数を調節する。
(4)ウラピジルをまず25mg点滴静注したが、効果が明らかでないため、注射を繰り返し、100mlの液体に50~100mgを加えて点滴した。
(5) フェントラミン10mgを静脈内投与した後、20~40mgを250~500mlの輸液に添加して静脈内投与する。
特に降圧剤に敏感な患者もおり、過度の降圧は心臓、脳、腎臓、血液循環障害を引き起こす可能性があるので、ほどほどにする必要がある。
(6) 急性左心不全の場合は、セディラン0.4mg点滴静注または5mg点滴静注後、10mg点滴静注を同時に行い、250mlの輸液を加える。ジギタリスの過量投与が疑われる場合は、ドブタミン20~40mgを輸液に加える。頻脈20~100mg点滴静注、酸素吸入、アミノフィリン0.25~0.5g点滴静注も可能。
(7)血液透析患者は高血圧が持続することが多く、その多くは容積依存性であるため、ドライウエイトになって初めて薬物療法が効果を発揮するように、十分な脱水が必要である。
高血圧は体循環の動脈圧の上昇を指し、収縮期血圧が正常より高くなったり、両方が高くなったりすることがあり、臨床的には、高血圧は2種類の病気で見られ、最初のタイプは一次性高血圧で、高血圧症とも呼ばれ、一種の血圧上昇が主な臨床症状で、病気の原因はまだ明らかにされていない独立した病気で、高血圧の全患者の大部分を占め、もう一つのタイプは二次性高血圧で、症候性高血圧とも呼ばれ、ある種の病気の原因が明確で、臨床症状の一つである。もう1つのタイプは二次性高血圧で、症候性高血圧とも呼ばれ、原因がはっきりしていて、ある種の病気の臨床症状の1つで、原疾患が治れば、血圧はもう上がらない。

本態性高血圧この病気は、ある種の遺伝的感受性を基礎に、さまざまな後天的要因によって引き起こされ、明らかな家族性集簇があり、レニン・アンジオテンシン・アルドステロン系のバランス異常、外部からの精神的刺激、高ナトリウム食、インスリン抵抗性などと関連している。

一次性高血圧の病理学的特徴は、小動脈症が最も重要な病理学的変化であり、左心室肥大が高血圧の心臓における最も特徴的な変化であるだけでなく、中枢神経系、腎臓網膜および他の小動脈が一連の病理学的変化を受けることである。
一次性高血圧は経過によって緩徐進行性高血圧と急速進行性高血圧に分けられ、臨床症状によって3段階に分けられる。 第1段階:血圧が高血圧と診断されるレベルに達し、心・脳・腎合併症の臨床症状がない場合、第2段階:血圧が高血圧と診断されるレベルに達し、次のいずれかがある場合:①身体検査、X線検査、心電図検査、超音波検査で左室肥大が認められる場合、②眼底検査で眼底動脈の全般的または部分的狭窄が認められる場合、③蛋白尿と(または)クレアチニン濃度の上昇が認められる場合。全身性または限局性の狭窄;③蛋白尿および(または)血漿クレアチニン濃度の上昇。ステージIII:高血圧が診断レベルに達し、次のいずれかを伴う:(1)脳血管障害または高血圧性脳症;(2)左室不全;(3)腎不全;(4)視神経乳頭浮腫を伴うか伴わない眼底出血または滲出液。
原発性高血圧症は、治療によって患者の心血管イベントや脳血管イベント(脳卒中、心筋梗塞、死亡の発生を含む)を減少させることができ、この疾患の治療の主な目的は、心臓、脳、腎臓などの標的臓器への障害やそれによる死亡のリスクを最小限に抑えることであり、治療法には非降圧薬物療法と薬理学的降圧療法がある。
二次性高血圧二次性高血圧の主な原因は、糸球体腎炎、腎盂腎炎、妊娠高血圧症候群、腎結石、腎腫瘍、二次性腎疾患、糖尿病性腎症などの腎疾患である。副腎皮質機能障害、甲状腺機能亢進症または低下症、下垂体前葉機能亢進症などの内分泌疾患、大動脈攣縮、多発動脈炎などの血管病変、頭蓋病変など。
二次性高血圧の臨床症状は主に、高血圧はその一つにすぎないが、問題となっている原発性全身疾患の徴候や症状であり、治療は主に原発性疾患に向けられる。
この記事が役に立ったと思ったら、忘れずに「いいね!」をクリックしてください。
医学の振興、医師と患者の関係の分析、医師と患者の物語を語るには、右上のコーナーをクリックして、私の見出し番号に従ってください: Anaesthesia Superman Man of Steel.
"ハッピー・リトル・ドッグス "がお答えします。喜びの悩み
高血圧この病気は、右、私は誰もが高血圧の病気になるために周りの少数の人々を持っていない今、あまりにも珍しい、他人ではないと思いますか?しかし、多くの人々はそれが不可解な対象である理由を知らない。何人かの人はめまいや他の症状が来て、初めてこのことも考えるだろう、一度高血圧と診断され、それらの伝説的な脳卒中、心臓発作や他の "悪 "も遠くないかもしれない心配自分自身から。
 このようなことが染みついてしまった以上、病院に行って、なぜこのような病気になったのかを調べ、原因をはっきり理解した上で、何らかの医学的手段でこの病気を治したいと思うのは当然のことである。しかし、現実には、現在の医学の発展水準と検査方法に基づいて、高血圧患者の5~10%しか正確な原因を突き止めることができない。例えば、一般的な原因である腎性高血圧、内分泌性高血圧、腎血管性高血圧、睡眠時無呼吸症候群のほか、精神的、心理的な問題も高血圧が引き金となって時々見られる。もちろん、現在の医学的状況では原因が特定できない高血圧がまだ90~95%近くあり、血圧上昇の正確な原因が見つからないこの部分を一次性高血圧と呼ぶ。
このようなことが染みついてしまった以上、病院に行って、なぜこのような病気になったのかを調べ、原因をはっきり理解した上で、何らかの医学的手段でこの病気を治したいと思うのは当然のことである。しかし、現実には、現在の医学の発展水準と検査方法に基づいて、高血圧患者の5~10%しか正確な原因を突き止めることができない。例えば、一般的な原因である腎性高血圧、内分泌性高血圧、腎血管性高血圧、睡眠時無呼吸症候群のほか、精神的、心理的な問題も高血圧が引き金となって時々見られる。もちろん、現在の医学的状況では原因が特定できない高血圧がまだ90~95%近くあり、血圧上昇の正確な原因が見つからないこの部分を一次性高血圧と呼ぶ。
 科学的な研究によると、本態性高血圧は、ある種の先天性遺伝子と、多くの病原性昇圧因子および生理的降圧因子との相互作用によって引き起こされる多因子疾患であると考えられている。主な因子としては、遺伝的要因、高ナトリウム・低カリウム食、過体重・肥満、飲酒、ストレス、喫煙、脂質異常症、糖尿病、肥満などが挙げられる。平たく言えば、つまり、もしあなたの両親が高血圧であれば、遺伝のため、高血圧になる可能性は他の人よりもはるかに大きいです。もしあなたが普段食べる習慣が、メインディッシュとして香ばしい料理を食べたり、メインディッシュを香ばしい料理にして食べたりするような、鳥の口が化けるのを好まないのであれば、高血圧になる可能性もまた、人々の通常の食習慣よりもはるかに大きいです。また、ワイン、タバコなどの悪習慣は、脂っこい、甘いだけでなく、気質を食べるのが好きで、その後、おめでとうございます、高血圧はあなただけの奇妙な探していません!
科学的な研究によると、本態性高血圧は、ある種の先天性遺伝子と、多くの病原性昇圧因子および生理的降圧因子との相互作用によって引き起こされる多因子疾患であると考えられている。主な因子としては、遺伝的要因、高ナトリウム・低カリウム食、過体重・肥満、飲酒、ストレス、喫煙、脂質異常症、糖尿病、肥満などが挙げられる。平たく言えば、つまり、もしあなたの両親が高血圧であれば、遺伝のため、高血圧になる可能性は他の人よりもはるかに大きいです。もしあなたが普段食べる習慣が、メインディッシュとして香ばしい料理を食べたり、メインディッシュを香ばしい料理にして食べたりするような、鳥の口が化けるのを好まないのであれば、高血圧になる可能性もまた、人々の通常の食習慣よりもはるかに大きいです。また、ワイン、タバコなどの悪習慣は、脂っこい、甘いだけでなく、気質を食べるのが好きで、その後、おめでとうございます、高血圧はあなただけの奇妙な探していません!
 一部の人々は、この問題を真剣に考えないかもしれない、特に30代と40代の若い人や中年(はい、これは年齢層であり、高血圧の若い患者も非常に一般的である)、あまり、彼らに降圧剤を服用させることは言うまでもありませんが、ライフスタイルの変化であっても可能性は低いので、ああ、人々のこの部分は、基本的に慢性的な自殺で、私は病院で働く、34歳の脳梗塞、脳出血になる、私は病院で働いて、34歳の脳梗塞、脳出血、心臓発作は本当に珍しいことではありません、いくつかの不運な子供たちは、集中治療室に送られ、孤児、未亡人や母親だけでなく、老人を残して、保存することができない場合があります悲しい。
一部の人々は、この問題を真剣に考えないかもしれない、特に30代と40代の若い人や中年(はい、これは年齢層であり、高血圧の若い患者も非常に一般的である)、あまり、彼らに降圧剤を服用させることは言うまでもありませんが、ライフスタイルの変化であっても可能性は低いので、ああ、人々のこの部分は、基本的に慢性的な自殺で、私は病院で働く、34歳の脳梗塞、脳出血になる、私は病院で働いて、34歳の脳梗塞、脳出血、心臓発作は本当に珍しいことではありません、いくつかの不運な子供たちは、集中治療室に送られ、孤児、未亡人や母親だけでなく、老人を残して、保存することができない場合があります悲しい。
もちろん、これを見て慌ててはいけません。当分の間は、高血圧になると一体何が起こっているのかわからなくなりますが、対処法がないわけではありません。常に健康的な生活習慣を心がけることは、高血圧の人(正常高値血圧を含む)であれば誰でも、血圧を下げ、他の危険因子や臨床状態をコントロールするために有効な治療法です。その方法としては、前述したように、ナトリウムの摂取量を減らし、カリウムの摂取量を増やすこと、体重をコントロールすること、喫煙しないこと、過度の飲酒をしないこと、運動すること、精神的ストレスを減らし、心理的バランスを保つことなどが挙げられる。また、一部の高血圧患者は、薬を服用することを避けることは困難であり、一部の人々は、彼らが薬を服用し始めると、彼らは一生停止することはできませんが、方法はありません、血圧がうまく制御されていない場合は、より厄介な問題が発生し、その後、これらの問題を解決するために、より多くの薬を服用する必要があるかもしれませんし、薬を服用する機会も、どのように選択します。
いつ薬を飲み始めるか、何を飲むか、どう飲むか、ここで話すつもりはない。
要するに、自分のことは自分でやり、主治医の言うことをよく聞けば、パニックになる必要はない!
医療知識の健康をプッシュするためにあなたのための "幸せな小さな医者 "毎日、ケースを共有し、注意ヨーヨーの右上隅をクリックすることを忘れないでください!
一次性高血圧は、私たちが通常高血圧と呼んでいるものと簡単に理解されるが、高血圧のほぼ95%を占めている。
言い換えれば、これらの高血圧は直接的な原因が見つかっていない、つまり原因のない高血圧なのである。
高血圧はさまざまな要因に関係しているというのは本当ですか?
そう、高血圧にはさまざまな要因が関係しているが、これらの要因だけで高血圧になることはあっても、高血圧の直接的な原因になることはないのだ。
いわゆる二次性高血圧は、腎動脈狭窄症、褐色細胞腫、腎不全、原発性アルドステロン症など、原因がはっきりしているものばかりである。
例えば褐色細胞腫は手術で正常化し、例えば腎動脈狭窄症は手術で正常化する。
しかし、一次性高血圧というと、その多くは降圧剤でコントロールする必要があるが、先に述べたように、一次性高血圧の直接的な原因はないが、間接的な原因、例えば、喫煙や飲酒、肥満、高塩分の食事、運動不足、夜更かし、高血圧、遺伝的な理由など、多くの原因がある。
禁煙、禁酒、有酸素運動、塩分控えめの食事、夜更かしを避ける、ストレスを減らすなど、健康的なライフスタイルを心がけることである。これらの間接的な原因をコントロールすることが、一次性高血圧をコントロールする基本である!
(王心血管博士は正式にオリジナルの保護を承認し、盗難などの法的責任を負わなければならない)。
高血圧は、現代において非常に一般的な疾患であり、成人(18歳以上)において、規定に従って静かな状態で血圧計で測定した場合、動脈収縮期血圧(ASBP)が140mmHg(18.7kPa)以上、および/または拡張期血圧(DBP)が90mmHg(12.0kPa)以上の場合を高血圧と定義する。
一般に、高血圧は一次性高血圧と二次性高血圧に分類されるが、このうち二次性高血圧は、ある理由や病気、一般的には腎動脈狭窄症、副腎腫瘍、甲状腺機能亢進症などに起因する高血圧を指し、一般に高血圧の約5%を占める。
残りの95%の高血圧は、その原因がまだ完全には解明されていないが、一次性高血圧と呼ばれている。 その発生には、遺伝や塩分の摂り過ぎ、アドレナリンの分泌、XX系の異常など、さまざまな要因が関係している。 一次性高血圧にせよ二次性高血圧にせよ、標的臓器の障害や高血圧のリスクを減らすためには、血圧を正常値にコントロールする必要がある。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。