糖尿病は失明の原因になるか?
糖尿病は失明の原因になるか?
肯定的に答えるなら、糖尿病は失明を引き起こす可能性がある!
糖尿病の他の病変は言うまでもないが、この網膜症は網膜に病変があれば失明につながる!
言いたくはなかったが、質問に答えるためには、やはり言わなければならない!
私の最も近い親戚は、糖尿病による高血圧、薬の両方の病気は、毎日食べる時間に、突然ある日、両目は何も見ることができない、我々は彼と一緒に家にいるので、状況を発見し、遅延する勇気がなかった、病院に10分、医師は網膜症の検査の後、私たちに言った、そして、それは激しい治療であり、10日間以上病院に滞在し、最終的に治すために目は、ものを見ることができますが、片目の視力はさらに低下し、医師は、目がこれに治すことはかなり良いです、網膜症を持つ一部の人々はかなり良いです。目が治り、物が見えるようになったが、視力は著しく低下し、片目の視力はさらに低下し、医師は、目が治り、網膜症が治らない人もいるが、失明する可能性もある!
それ以来、経口血糖降下剤とインスリン注射をやめている。
だから、糖尿病が失明を引き起こす可能性があることもはっきり言っておく!
[社会現象、家族の問題、独自の見解、混乱を解決し、疑問を説明する。劉さんのヘッドラインQ&Aとして良いから注目してください!
糖尿病は "不滅の癌 "として知られている、今糖尿病の医学はまだ無力ですが、これは糖尿病が何もできないわけではなく、糖尿病の合併症を避けるために、血糖を制御し、まだ行うことができます。糖尿病自体は体に非常に有害ではない、重要なのは、糖尿病によって誘発される合併症にあり、体に大きな害は、目の糖尿病性網膜症など、早期発見と制御することができない場合は、最高の治療期間を逃すと、それは失明につながることは容易である、これは憂慮すべきことではなく、実際には、実際に存在する。
糖尿病はある程度まで進行すると目に影響を及ぼします。糖尿病網膜症は最も深刻な眼の合併症であり、失明の最も一般的な原因です。糖尿病が眼に網膜症を引き起こす主な理由は、血糖値の上昇によって網膜微小循環に異常が生じ、網膜機能が障害されるからである。この病変のプロセスは、比較的遅い、つまり、病変の初期段階では、患者の体は明らかな有害な現象を持っていない、患者はまた、目に問題が発生するとは思わなかった。実際には、これはまだ糖尿病の必要な理解の欠如のためであり、どのような方法で体に害を与えるために、どのくらいの害を体に糖尿病を考えていませんでした。そして、一旦視力損失が発生すると、それらの大部分はすでに病変の中期と後期であり、治療効果は比較的低く、治療意義がないものさえある、したがって、糖尿病患者の眼底検査と早期診断は非常に重要である。
糖尿病患者は血糖値をコントロールするために定期的に糖尿病科で検診を受けるだけでなく、半年に一度は眼科で検診を受ける必要がある。 糖尿病網膜症を早期に発見し、適切な時期に治療することができれば、失明に至る可能性を大幅に減らすことができる。糖尿病の予防と治療は、いつでもおろそかにしてはならないことに留意すべきである。

ページ下部の[さらに詳しく]をクリックすると、さらに詳しい回答が表示されたり、医師に無料で質問することができます!
ファミリードクターオンライン "ヘッドライン番号に従ってください、より多くの健康Q&Aを簡単に見ることができます~~~~~~~~~~~~~~~~~~~~~~~~~~~~~。
失明につながる糖尿病。
糖尿病患者に最も多い目の病気は網膜症である。網膜症には主に非増殖性網膜症と増殖性網膜症の2種類がある。
非増殖性網膜症
(1) 眼底病変とも呼ばれる。
(2)血管が狭くなったり、縮小したりする。
(3) 血管から血液、液体または脂肪が眼球内に漏れること。
(4)視界がぼやけるが、通常は失明することはない。
増殖性網膜症
(1) 一般的ではないが、より深刻な眼病。
(2)新しい血管が網膜で成長、つまり増殖する。これは良いことのように聞こえるかもしれないが、心血管系の血管は適切な場所に成長するのではなく、抑制されずに成長しているのである。
(3)これらの新生血管はもろく、運動中や睡眠中でさえも簡単に割れてしまう。血液は部分的に網膜の前面に液体をにじませ、光が眼に入るのを妨げて視力に影響を与える。
(4) さらに網膜に瘢痕組織ができることがある。この瘢痕組織はしばしば収縮し、収縮すると網膜を分断するため、視力が損なわれ、失明することさえある。
緑内障や高血圧、白内障は糖尿病患者に多く見られる。発見が早ければ、緑内障は治すことができる。
黄斑浮腫は糖尿病患者にもみられ、網膜症が眼底黄斑浮腫を引き起こすこともある。黄斑は網膜の中央部にあり、細部をよく見ることができるが、これが水腫化すると視力が低下し、最終的には失明することもある。
網膜症の予防
早期発見は、この病気が視力を妨げるのを防ぐ鍵です。知らないうちに網膜症で視力を損なっている可能性があり、網膜症を治療することで視力を守ることができます。そのため、臨床症状が出ていなくても定期的に検査を受けることが重要なのです。
何か質問があれば、コメント欄に書いていただければ、見かけたときにお答えします。
上記の回答は、微糖の管理栄養士、宋明月さんによるものです。

🍀プロ+科学、早くから遠くの苦しみを知る。
糖尿病は失明の原因になるか?
会的!!!
糖尿病網膜症の一種は、経過中の血管病変の程度によって2つの大病期と6つの小病期に分類され、その境界は新生血管の有無である。。
役に立たない新生血管は非増殖期と呼ばれ、小さな血管腫、破裂・出血後に吸収された硬い滲出液、柔らかい滲出液に分けられ、血管腫の数は増加し、この期間中は通常、視力に影響はありません。
付加価値の段階では新生血管があるが、新生血管はもろく、出血、硝子体出血、瘢痕形成につながる損傷を受けやすく、最も深刻なケースでは網膜剥離が起こり、急激な視力低下や失明につながりやすく、網膜が剥離すると不可逆的な失明となり、二度と日の目を見ることができなくなる。
もちろん、黄斑病変に基づく別の分類もある。ここは光の知覚にとって最も重要な場所であり、黄斑低形成が出血や虚血によって引き起こされると視力が低下する。出血が原因の場合、血栓が自然に吸収されるか、外科的手段で除去されれば、視力は回復すると期待される。黄斑部の病変がひどい場合は失明に至ることもある。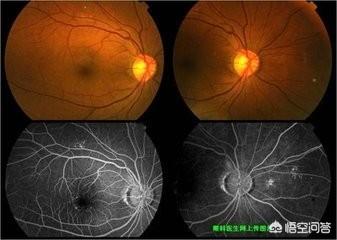
したがって、以下のことを強く推奨する。
1.血糖値、血圧、血中脂質の管理、抗凝固薬(アスピリン)の使用。
2.1型糖尿病か2型糖尿病かを問わず、診断後は眼底血管系の状態を速やかに眼科的に評価し、その後は毎年経過観察を行う。
3.付加価値段階まで進行している場合は、適時に眼科を受診し、オプションでレーザー治療を行う。
4.漢方薬と併用することで、血液循環を活発にし、出血を止めることができる。
もっと専門的なことをお知りになりたい方は、😃にもっと注目してください。
糖尿病が失明の原因になるかどうかという質問に対する答えはイエスです。糖尿病は多くの眼合併症を引き起こす可能性があり、そのうちのどれかが発症・進行すると失明する可能性があります。
例えば、糖尿病網膜症は6段階に分けられ、最初の3段階は非増殖期、最後の3段階は増殖期で、病気が進行するにつれて、患者は非増殖期から増殖期に入り、非増殖期と増殖期の間に、眼底から一歩離れると、新生血管の発生、新生血管の出現で、患者は増殖期に入る。非増殖期では、眼底レーザー治療によって網膜周辺部の血管を閉じ、中心部の血管だけが黄斑中心部に供給できるようになり、中心視力が保たれ、病気がコントロールされる。しかし、増殖期に入ってからは治療のベストタイミングを失い、徐々に新生血管が増えてきます。 新生血管はもろいため、破裂や出血を起こしやすく、この時点で新生血管の増殖を抑制することが考えられますが、治療効果には個人差があり、コントロールが悪いと後期に引き網膜剥離や硝子体出血などを起こし、どんどん視力が低下し、最終的には失明に至ります。
糖尿病による緑内障はほとんどが新生血管緑内障であり、治療の原則はVEGF薬、抗緑内障薬、手術治療などである。抗緑内障の害は主に、眼圧の上昇によって視神経が長期的に圧迫され、管状視野が出現し、管状視野の直径が小さくなることで、最終的に失明に至ることである。糖尿病はまた、糖尿病自体が代謝性疾患であることから、代謝性白内障を引き起こすこともある。糖尿病はそれ自体が代謝性疾患であるため、眼球の水晶体に代謝異常が起こりやすく、水晶体が濁る、すなわち白内障になりやすい。この白内障は手術で治療できる。つまり、濁った水晶体の代わりに半透明の人工水晶体を使用することで、再び光を見ることができるようになる。 しかし、糖尿病患者の場合、血糖コントロールが悪い糖尿病や長い罹病歴があると、微小循環障害を起こしやすく、眼底の状態が悪くなる。眼底の状態(カメラのネガに相当)が悪いと、レンズ(水晶体)を明るく磨いても、視力は満足に得られません。
薬事ウェブサイトの権威ある解釈を無断で複製することは禁じられており、盗用は告訴される。
糖尿病は失明につながります。糖尿病は長い周期で発症し、その間にさまざまな合併症を引き起こします。重症になると失明することもあります。全体的に、失明は糖尿病患者の目の物理的な病変によって引き起こされます。
はじめに突然失明する白内障糖尿病が原因の白内障は、糖尿病性白内障または併発性白内障と呼ばれます。糖尿病患者の失明の重要な原因である!多くの場合、血糖、心房浸透圧の変化、代謝障害に伴って起こる。高血糖、心房液の浸透圧の変化、毒性産物の産生を伴う代謝障害などである!高血糖による白内障は、真性糖尿病性白内障とも呼ばれる。後期には、網膜炎、網膜症、結晶型の代謝障害による白内障も併発白内障と呼ばれます。真性糖尿病性白内障は主に若年者に発症しますが、幼児期にも発症し、中高年ではまれです。通常、両眼同時に発症し、発症は急激です。糖尿病性白内障は、病気の初期に血糖値をコントロールし、病気の原因を治し、合併症の発生を防ぐために適切な薬を使用する効果的な治療手段をとれば、回避することができます。
第二に新生血管緑内障である。糖尿病患者の緑内障では失明率が高くなる。このような糖尿病患者の緑内障は新生血管緑内障に分類される。一度発症すると痛みを伴う。糖尿病患者の網膜症の中期と後期の網膜症、網膜症、網膜が虚血になりやすく、その結果、患者の目の血管を傷つけやすい新生血管の虹彩が発生し、視力が急激に低下し、目の腫れや痛み、偏頭痛、吐き気、嘔吐などの症状を伴い、深刻な場合は眼内出血の発生もあるため、薬のコントロールが難しいため、失明に至ることもあります。.重症の場合は失明に至ることもある!
講師:Zhang Yingze、中国保定市中医薬第一病院内分泌科副主任医師。
専門は糖尿病とその合併症、甲状腺疾患とその他の内分泌代謝疾患、中医学と西洋医学の併用による雑多な疾患の治療。
この記事がお役に立ちましたら、ぜひ「いいね!」やお友達への推薦、[Medlink Media]のフォローをお願いします。
糖尿病性網膜症は、糖尿病性眼合併症の中で最も一般的で重篤なタイプである。あるデータによると、糖尿病患者の約63.4%がこの病気にかかり、失明率は非糖尿病患者の25倍で、視力低下と失明の主な原因となっている。
relationresultもっと、 慢性の病気の知識は、歓迎の国民の番号に注意を払う:それらのことを寝る。
糖尿病は失明の原因だ!
億人近い中国人が罹患している糖尿病は、現代病の第2の殺人者と言われている。実際、糖尿病そのものは怖くない。怖いのは合併症である。そしてその目の合併症--糖網膜症は、最も見過ごされやすい深刻な合併症のひとつである。長年患っている糖尿病患者の中には、目の前に黒い「浮き輪」や「おたまじゃくし」、「クモの巣」など邪魔なものがあると訴え、常に「老眼」のような感覚を持っている人がいる。目の前に黒い "浮き "や "オタマジャクシ "や "クモの巣 "などの邪魔物があると訴え、病院に行ってから糖尿病網膜症、通称 "糖網膜症 "であることが判明する。現在、"砂糖愛好家 "の砂糖網膜症の知識率は非常に低く、失明の危険性が高いのとは対照的である。
この質問と回答はサイト利用者のものであり、サイトの立場を代表するものではありません、侵害など、削除するには管理者に連絡してください。